TÜRKİYE'DE AKCİĞER NAKLİNİN TARİHÇESİ

Önsöz
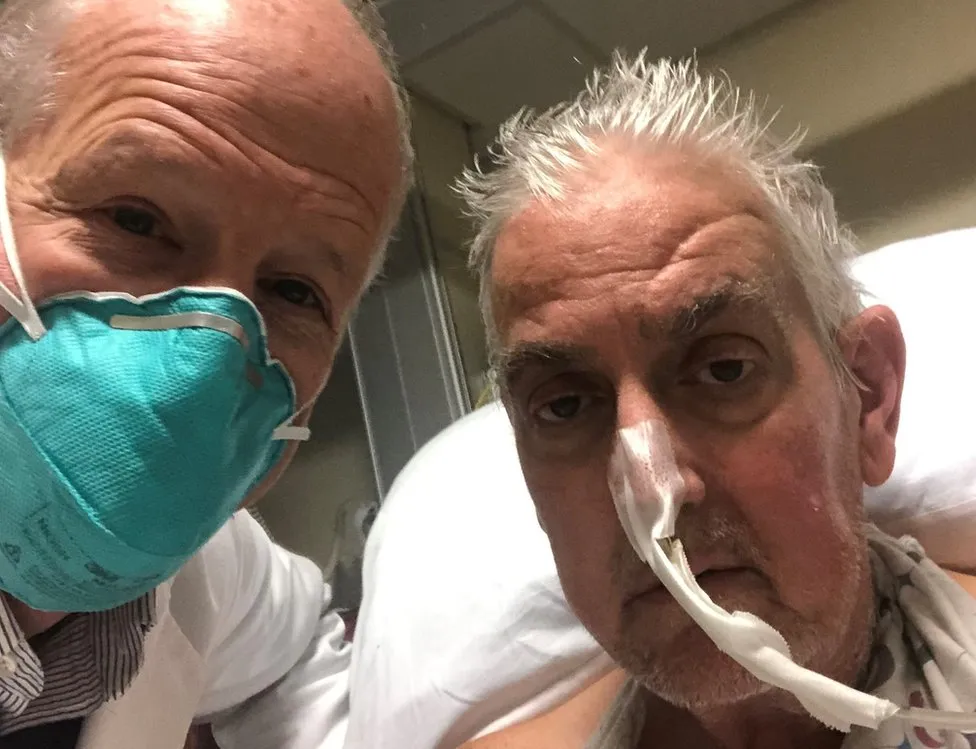
Türkiye'ye akciğer naklinin kazandırılmasıyla son dönem akciğer hastalarına nefes olan donörlerden organ bağışçılarına, hekimlerden sağlık çalışanlarına, temizlik personelinden memurlara, bürokratlardan pilotlara, ambulans şoförlerinden organ nakli koordinatörlerine, hastalardan hasta yakınlarına kısaca emeği geçen herkese minnettarız. Süreci bir de hasta ve yakınlarından dinleyin.
Kamil Hamidullah,
1996 FPAH, 2009 DLTx
Türkiye'de Organ Nakli ve Bağışı ile Ilgili Her Şey, Vizyoner (Geleceğe Yön Veren) Prof. Dr. Mehmet Haberal ile Başladı
Dr. Mehmet Haberal'ın (d. 1944) - Bir Nefeslik Umudun Öyküsü
Dr. Hermann Michael Biggs (1859-1923), "İnsan vücudu, yedek parçası bulunmayan tek makinedir" der. 80 Ancak modern tıp, bu makinenin bazı parçalarını yenileme imkanı sunarak, insanlığa umut olmaya devam ediyor. Organ nakli, bu umudun en büyük örneklerinden biridir.
Akciğer naklinin Türkiye'deki öyküsü, sadece tıbbi bir başarı öyküsü değil, aynı zamanda fedakarlığın, toplumsal dayanışmanın ve insanlığın en güzel örneklerinden biridir. Bu süreç, donörlerin organ bağışıyla başlar, hekimlerin bilgi ve becerisiyle devam eder, sağlık çalışanlarının özverisiyle şekillenir, bürokratların işleyişi düzenlemeleri ve hasta ile yakınlarının sabrıyla tamamlanan bir zincirdir. Her bir halkası, bir insanın hayata yeniden tutunmasını sağlayan bu zincir, Türkiye'de Prof. Dr. Mehmet Haberal liderliğinde hayata geçirildi ve bugün binlerce insanın hayatını kurtarmaya devam ediyor.
1970'lerde, henüz ülkemizde organ nakli kavramının henüz yeni yeni duyulmaya başladığı bir dönemde, Prof. Haberal, Atatürk'ün "Zafer, 'Zafer benimdir' diyebilenindir. Başarı ise, 'Başaracağım' diye başlayarak sonunda 'Başardım' diyebilenindir" sözünden yola çıkarak, "Bu işi başaracağım" diyerek harekete geçti. Organ bağışının toplumda bilinmediği, altyapının olmadığı bir dönemde, Eurotransplant gibi yurtdışı organ eşleştirme kuruluşlarından temin edilen organlarla ilk nakil süreçlerini başlattı.
Ancak onun asıl hedefi, Türkiye'nin kendi organ nakli sistemini kurmaktı. Bu hedef doğrultusunda, organ naklinin İslami açıdan uygunluğuna dair fetvalar alındı, yasal düzenlemeler yapıldı ve toplumda organ bağışı bilinci oluşturmak için kampanyalar düzenlendi. Sağlık profesyonelleri yetiştirilirken, organ eşleştirme sisteminin temelleri atıldı. Haberal, sadece süreci başlatmakla kalmayıp bir ekol haline geldi; eğitim programlarıyla yüzlerce hekim yetiştirerek Türkiye'de organ nakli alanında köklü bir dönüşüm sağladı.
Bu öykü, sadece tıbbın değil, insanlığın da zaferidir. Organ bağışı, bir toplumun en büyük dayanışma örneklerinden biridir. Bir insanın ölümünün ardından, başka bir insana hayat vermesi, belki de insanlığın en anlamlı eylemlerinden biridir. Bu süreçte emeği geçen herkese minnet duyuyoruz. Ve unutmayın, organ bağışı, bir nefeslik umudun, bir ömürlük mutluluğa dönüşmesidir.
Bugün binlerce hasta, organ bağışçıları ve sağlık çalışanlarının özverisi sayesinde yeniden nefes alabiliyorsa, bu büyük ölçüde Prof. Dr. Mehmet Haberal'ın kararlılığı ve azmi sayesindedir. Onun öncülüğünde elde edilen bu büyük başarı, uluslararası alanda da takdir görmüş ve onu Dünya Organ Nakli Derneği başkanlığına taşımıştır.
Paylaşımları takip ettikçe, akciğer naklinin tarihsel gelişimine tanıklık edecek, bu süreçte emeği geçen herkese bir kez daha minnet duyacaksınız. Çünkü bu öykü, sadece tıbbın değil, insanlığın da zaferidir. Ve unutmayın, organ bağışı, bir nefeslik umudun, bir ömürlük mutluluğa dönüşmesidir.
Göçürme - Nakil
Dr. Cemal Asım Kutlu, organ ve dokuların vücut içinde yer değiştirmesi için kullanılan "nakil" kelimesine karşılık, "göçürme" terimini öneriyor. Bu öneri, Arapça kökenli "nakil" kelimesinin yerine, tamamen Türkçe bir karşılık sunma amacını taşıyor. İlk bakışta yadırganabilir belki, ancak "göçürme" kelimesinin taşıdığı anlam derinliği düşünüldüğünde, aslında ne kadar yerinde bir tercih olduğu ortaya çıkıyor.
"Göçürme", bir şeyin bir yerden başka bir yere taşınması, aktarılması anlamını içerir. Organ naklinde de tam olarak bu süreç yaşanır: bir canlının vücudundan alınan organ, başka bir canlının vücuduna taşınır ve orada yeni bir hayata başlar.
TBMM Başkanvekili Ali Dinçer’in (1945-2007) dikkat çektiği gibi, ölümünüzün ardından bir insanın yaşayıp yaşamayacağına sizin kendinizin karar verici olduğunuzu unutmayınız. Onun yaşama şansı tamamen sizin bugünkü kararınıza bağlıdır. Organ bağışında bulunmak, bir toplumun en büyük dayanışması ve yardımlaşmasının örneği değil midir?
Başta değerli hocamız Prof. Dr. Mehmet Haberal olmak üzere, ülkemizde organ bağışı ve nakli süreçlerinde emeği geçen herkese, hasta ve hasta yakınları olarak minnettarlığımızı sunuyoruz. Bu büyük başarı, yalnızca organ nakli alanında değil, aynı zamanda toplumun sağlık bilinci ve insani duyarlılığı açısından da önemli bir dönüm noktasıdır.
Ölümün eşiğinde çaresiz kalan insanlara ve ailelerine, donörlerle birlikte ikinci bir şans ve nefes oldular.
Not: Fotoğraf 1) İnsan yüzü ancak kedi benzeri bir vücuda sahip olan Sfenks. Fotoğraf 2) Eski Mısır tanrısı Horus, kartal başlı bir adam. Fotoğraf 3) Boğa başlı insan, Yunan Minotaurusu
1- Antik Çağda Organ ve Doku Nakli
Giriş: Organ Naklinin Tarihsel Gelişimine Bir Bakış - Antik Çağda Organ ve Doku Nakli, Güç ve Soyluluğun Simgesiydi
İnsanlık tarihi boyunca, bedenin sınırlarını aşma isteği hem mitolojide hem de tıpta kendine yer bulmuştur. Antik çağlardan itibaren anlatılan hikayelerde, farklı varlıkların veya türlerin parçalarının bir araya getirilmesiyle oluşan yaratıklar, bedenin yenilenmesi ve güç kazanma fikrini beslemiştir. Mitolojide kimera gibi melez varlıklar, farklı hayvanların başı, gövdesi ve kanatları gibi unsurların birleşiminden oluşurdu. Bu yaratıklar yalnızca korku ve hayranlık uyandırmak için değil, aynı zamanda insanın güç arayışını simgelemek amacıyla da anlatılmıştır.
Benzer bir kavram, modern tıpta da yer bulur. Farklı genetik kökenlere sahip hücrelerin tek bir organizmada bulunması “kimerizm” olarak adlandırılır ve doğrudan mitolojik kimera figürüne atıfta bulunur. Kimerizm, nadir görülen bir genetik durumdur ve bireyin vücudunda birden fazla DNA taşımasıyla ortaya çıkar. Günümüzde, bu biyolojik olgu organ nakli ve kök hücre tedavileri bağlamında incelenmektedir. 174,176
Antik medeniyetlerde, organların aktarımı yalnızca mitolojik hikayelerle sınırlı kalmamış, savaş ve ritüellerin bir parçası haline gelmiştir. Örneğin, kalp, antik çağlarda ruhun ve cesaretin merkezi olarak kabul edilirdi. Savaşta öldürülen rakiplerinin kalbini çıkarıp yiyen savaşçılar, onların gücünü ve cesaretini kendi bedenlerine geçirdiklerine inanırdı. Ya da bu kutsal armağanı tanrılara sunarlardı. Bu inanç, Azteklerden Keltlere kadar farklı kültürlerde kendini göstermiştir.
20. yüzyılın ortalarında, özellikle 1950’lerde, organ nakli artık mitolojik ve ritüellerden sıyrılarak modern tıbbın en büyük sınavlarından biri haline geldi. Nefrit gibi tedavi edilemez hastalıklar karşısında çaresiz kalan bilim insanları, cerrahlar ve cesur hastalar, organ naklinin temellerini attılar. 1 İlk başarılı böbrek nakillerinden, kalp ve akciğer nakillerine kadar uzanan bu süreç, insanın kendi bedenini onarma ve dönüştürme çabasının bilimsel bir karşılığı olarak değerlendirilebilir.
Bugün organ nakli, eski mitolojilerdeki 'başka birinin gücünü kazanma' arayışından çok daha öteye geçerek yaşam kurtaran bir tıbbi mucize haline gelmiştir. Ancak kökenlerine bakıldığında, antik çağlardan beri süregelen bir fikrin modern teknolojiyle yeniden yorumlanması olduğu açıktır. Antik çağlardaki organ aktarımına dair kimerizm anlayışı, günümüzde gelişen teknolojilerle birlikte yerini biyonik teknolojilere bırakmaktadır. İnsan bedeniyle ilgili bu dönüşüm sürecinin temel taşlarından biri de 'greft' uygulamalarıdır.
Greft ve Çeşitleri: 235
Greft, vücudun bir bölgesinden alınan sağlıklı doku veya organ parçasının, hastalık ya da hasar nedeniyle kaybedilen bir bölgeye cerrahi müdahaleyle nakledilmesi işlemidir. Farklı kaynaklardan elde edilebilen bu dokular, nakil türüne göre sınıflandırılır:
- Otogreft: Aynı bireyin bir bölgesinden alınan ve yine aynı kişiye nakledilen doku. Örneğin, deri grefti.
- İzograft: Genetik olarak tamamen aynı iki birey arasında yapılan nakil. Örneğin, tek yumurta ikizleri arasındaki greft nakli.
- Allogreft: Aynı türden ancak genetik olarak farklı iki birey arasında yapılan doku nakli. Organ nakillerinin çoğu bu kategoriye girer.
- Ksenograft: Farklı türler arasında yapılan nakil. Örneğin, domuzdan insana kalp kapağı nakli gibi işlemler bu sınıfa dahildir.
Günümüzde organ nakli ve doku nakli sayesinde sayısız hasta hayata tutunabiliyor. Antik çağlardan beri insanoğlunun taşıdığı yeniden doğma ve bedenini dönüştürme arzusu, bugün tıbbi gelişmelerle gerçeğe dönüşmüş durumda.
Makaleyi okurken karşılaştığınız bilemediğiniz tıbbi bilgiler için lütfen sizin için hazırladığımız, özet bilgiler için "SÖZLÜK veya ayrıntılı bilgiler içim "Pulmoner Hipertansiyonda Yer Alan Aktörler" bölümümüzü tıklayarak inceleyiniz.
1.1- Lamassu
Sümer (MÖ 4000-2000)
Sümer mitolojisinde tanrıça olarak ortaya çıkan Lamassu, Asur döneminde insan başı, boğa veya aslan vücudu ve kuş kanatlarıyla tasvir edilen koruyucu bir tanrıya dönüşmüştür. "Lama", Sümerce'de dişil "koruyucu ruh" anlamına gelirken, Asur döneminde "sa" eki alarak eril bir tanrıya evrilmiştir. 46 Yunan mitolojisi ve Hindu dini metinlerinde de benzer figürler yer alır; bu, insanların farklı türlerin özelliklerini birleştirme fikrine duyduğu tarihsel ilgiyi yansıtır. 47 Lamassu, olağanın sınırlarını aşarak daha güçlü ve üstün bir varlık yaratma arzusunun mitolojik bir sembolüdür. Bu düşünce, zamanla ksenotransplantasyon (xenotransplantasyon; türler arası organ nakli) kavramının gelişimine ilham vermiş ve bilimsel çalışmalara öncülük etmiştir.
Antik medeniyetlerin mitolojilerinde, tanrılar ve şifacılar tarafından kadavra ve hayvan organları kullanılarak gerçekleştirilen organ nakillerine dair hikayeler sıkça anlatılır. Roma, Yunan, Hint, Çin ve Mısır kültürlerinde bu tür efsaneler yaygındır. Bu mitolojik öyküler, tıbbi uygulamaların kökenine dair büyüleyici bir bakış açısı sunar. Bu mitolojik öyküler, tıbbi uygulamaların kökenine dair büyüleyici bir bakış açısı sunar. İşte bu efsanelerden modern tıbba uzanan yolculuğun öyküsüne dair bir derleme hazırladık. 1
Erken dönem nakil girişimlerine dair hikayeler genellikle deri nakilleriyle ilişkilidir. 2 Ancak antik ve ortaçağ metinlerinde göz, uzuv ve hatta kalp nakline dair anlatılar da bulunmaktadır. Bilimsel anlamda kornea cerrahisinin temelleri, yaklaşık 1500 yıl hüküm süren Yunan hekim Galen'e (MS 130-200) kadar uzanır. Ancak organ nakliyle ilgili gerçek bilimsel ve cerrahi deneyler, 19. yüzyıla kadar başlamamıştır. 3
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 1.1- Lamassu
1.2- Ganeşa - Kafa Nakli
Hinduizm (M.Ö. 3000-2000)
Hinduizm'in en tanınmış ve saygı duyulan tanrılarından biri olan Ganeşa, fil başlı ve insan vücutlu bir tanrıdır. "Ganeşa" adı, Sanskritçe'de "gana" (Şiva'nın hizmetkarları) ve "isha" (efendi) kelimelerinin birleşiminden türemiştir. Bu isim, "Ganaların Efendisi" anlamına gelir ve Ganeşa'nın Şiva'nın hizmetkarlarının lideri olduğunu simgeler. Ganeşa, bilgelik, başarı ve engelleri aşma tanrısı olarak kabul edilir. Hindu kültüründe, her yeni başlangıçta ve önemli işlerde Ganeşa'ya dua edilir, çünkü o, engelleri kaldıran ve yol gösteren bir tanrıdır.
Efsaneye göre, Tanrı Şiva'nın (yıkım tanrısı) eşi Tanrıça Parvati (yaratıcı tanrıça), kilden yaptığı tombul bir çocuk heykeline hayat vererek onu oğlu olarak kabul etti ve ona Ganeşa (Vinayak ile eş anlamlı) adını verdiler. Bir gün, Parvati banyo yaparken, Ganeşa'yı evin kapısında bekçi olarak bıraktı. Tam bu sırada Tanrı Şiva eve döndü, ancak Ganeşa onu tanımadığı için içeri almadı. Bu duruma öfkelenen Şiva, Ganeşa ile girdiği kavgada kılıcını çekip onun kafasını kesti.
Parvati, oğlunun öldüğünü görünce derin bir acıya kapıldı ve öfkeyle evreni yok etmekle tehdit etti. Şiva'dan Ganeşa'yı yeniden hayata döndürmesini istedi. Şiva pişman oldu ve öğrencilerine, karşılaştıkları ilk kuzeye bakan canlının kafasını getirmelerini emretti. Öğrencileri bir filin kafasını getirdiler. Şiva, Ganeşa'nın bedenine bu kafayı naklederek onu yeniden hayata döndürdü. 174 Böylece Ganeşa, fil başlı tanrı olarak doğdu ve Hindu mitolojisinde önemli bir yer edindi.
Bu hikaye, MS 4-5. yüzyıllarda yazılan Purana (Kadim Hikayeler) metinlerinde (özellikle Shiv Puran'da) detaylandırılmıştır. Ganeşa'nın fil kafasıyla yeniden canlandırılması, mitolojik bir organ nakli örneği olarak kabul edilebilir. Bu nedenle Şiva'ya, "organ naklinin tanrısı" demek mitolojik bir yorum olarak doğru kabul edilebilir.
Şiva, Hinduizm'in en önemli tanrılarından biridir. "Yok edici" veya "dönüştürücü" olarak bilinen Şiva, aynı zamanda yeniden doğuşun ve meditasyonun tanrısıdır. Hindu inancında, Brahma (yaratıcı), Vişnu (koruyucu) ve Şiva (yok edici) üçlemesi (Trimurti) evrenin döngüsünü temsil eder. Şiva, genellikle meditasyon halinde, üçüncü gözü açık ve boynunda bir kobra ile tasvir edilir. Ayrıca, dans eden Şiva (Nataraja) formu, evrenin ritmini ve enerjisini simgeler.
İndus Nehri, Asya'nın en önemli su yollarından biridir. Himalayalar'ın ötesinden doğan bu nehir, 3.180 km uzunluğuyla Tibet, Keşmir ve Pakistan'dan geçerek Arap Denizi'ne ulaşır. Tarih boyunca birçok medeniyete hayat veren İndus Nehri, özellikle M.Ö. 3. binyılda yükselen İndus Vadisi Uygarlığı'nın kalbi olmuştur. Bu uygarlık, tarım, ticaret ve şehir planlaması alanlarında döneminin en ileri toplumlarından biriydi.
İndus Nehri, Sanskritçe'de "Sindhu" olarak adlandırılır. Persler, s > h ses değişimi nedeniyle bu nehrin çevresinde yaşayan insanlara "Hindu" adını vermiştir. Hindistan'daki dini ve kültürel gelenekleri Batılı bir perspektifle açıklamak amacıyla Doğu Hindistan Şirketi'nin başkanı Charles Grant (1746-1823), 1787 yılında yazdığı bir metinde 'Hinduizm' terimini kullanmıştır. Hindular ise kendi inanç sistemlerini genellikle "Sanatana Dharma" (Ezeli-Ebedi Düzen) veya "Vaidika Dharma" (Vedik Düzen) gibi terimlerle ifade etmişlerdir.
İndus Vadisi Uygarlığı, M.Ö. 3300'den M.Ö. 1300'e kadar varlığını sürdüren bir Tunç Çağı uygarlığıydı ve Hinduizm'in kökleri de bu döneme dayanır. Ancak "Hinduizm" terimi yalnızca bir dini değil, aynı zamanda İndus Nehri çevresindeki toplulukların yaşam tarzını, geleneklerini ve kültürel mirasını da ifade eder. Tek bir inanç sisteminden ziyade, farklı ritüeller, felsefi düşünceler ve geleneklerin bir sentezidir. Bu açıdan İndus Nehri, Hinduizm’in tarihsel gelişimini şekillendiren önemli bir coğrafi unsur olarak kabul edilir.
Ganeşa'nın adı, mitolojide yalnızca insanlık tarihindeki ilk organ nakli ve ksenotransplantasyon örneğiyle değil, aynı zamanda popüler kültürde ilk "Yıldız Savaşları" anlatısı olarak kabul edilen Mahabharata destanıyla da tarihe geçmiştir. Destan, Krishna-Dwaipayan Vyasa (Ved Vyasa olarak da bilinir) tarafından dikte edilmiş ve Ganeşa tarafından yazıya geçirilmiştir. Ganeşa'nın bu rolü, onun bilgelik ve yazı tanrısı olarak kabul edilmesini sağlamıştır. Ancak bazı bilim insanları, Ganeşa'nın destana sonradan eklendiğini ve popülerliği nedeniyle bu hikayeye dahil edildiğini iddia eder.
Mahabharata, 100.000'den fazla ayetle dünyanın en uzun destan şiiridir ve genellikle MÖ 4. yüzyılda veya daha önce yazıldığı düşünülmektedir. Destan, Bharata halkının büyük savaşını anlatır. "Bharata", Hindistan'ın eski adıdır, "Maha" ise "büyük" anlamına gelir. Destanın ana hikayesi, Pandavalar ve Kauravalar arasındaki taht kavgası etrafında döner. Hint geleneğine göre, bu savaş MÖ 18 Şubat 3102'de gerçekleşmiştir ve bu tarih, Hint kültüründe yaygın olarak kabul görür.
Mahabharata destanı, özellikle dünya dışı zeki varlıkların varlığını savunanlar tarafından, insanlar ile uzaylılar arasında geçen bir savaşı anlattığı şeklinde yorumlanır. Bu yoruma göre, destandaki savaş, insanlık ile dünya dışı medeniyetler arasında yaşanan bir çatışmayı temsil eder. Destanda anlatılan gelişmiş silahlar, uçan araçlar (Vimana) ve karmaşık stratejiler, modern bilim kurgu öğelerine benzer unsurlar olarak görülür. Kimi yorumcular, bu anlatılanların bir nükleer savaşı andırdığını düşünmektedir. Bu nedenle, Mahabharata'nın sadece mitolojik bir anlatı değil, aynı zamanda bilim kurgunun ilk örneklerinden biri olduğu iddia edilir. 324,325,326,327,328,329,330,331,332,333,334,335,336,337,338,339
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 1.2- Ganeşa - Kafa Nakli
1.3- Vezir İmhotep - Deri Grefti
M.Ö. 2700 - Vezir İmhotep, Yazılı Tarihte İsmen Bilinen İlk Doktor
Vezir İmhotep, antik Mısır'ın en önemli figürlerinden biridir. Ölümünden yüzyıllar sonra Mısırlılar tarafından "şifa tanrısı" olarak yüceltilmiş, Yunanlılar ise onu kendi mitolojilerinde "Asklepios" olarak benimsemiştir. İlginç bir şekilde, İmhotep'ten sonra ortaya çıkan Yahudi kültüründe, kutsal metinlerdeki "Yusuf" figürü, İmhotep ile benzer özellikler taşımaktadır. Bu durum, Bu durum, imhotep'in evrensel bir simge haline geldiğini ve farklı kültürlerde nasıl yeniden yorumlandığını gösterir. Tıpkı Rönesans dahisi Leonardo da Vinci gibi, mimarlık, tıp, yazı ve daha birçok alanda uzmanlaşmış çok yönlü bir bilge olan İmhotep, antik dünyanın en etkileyici figürlerinden biridir. 340
Tarihte ilk piramit olan Djoser Basamaklı Piramidi gibi bir çok baş yapıta imza atan İmhotep, çok kalabalık köle ve işçi gruplarını idare etmek, yaşanan hastalık ya da iş kazalarına çözümler üretmek zorunda kalmıştır. Bu da onun tıp deneyimlerini eşsiz kılmıştır. Bu süreçte binlerce işçi ve köleyi yönetmiştir. Bu büyük projeler sırasında yaşanan hastalık ve kazalara çözümler üretmek zorunda kalan İmhotep, tıp alanında eşsiz bir deneyim kazanmıştır. Onun bu bilgileri, M.Ö. 1600'de yazılan Edwin Smith Papirüsü ve M.Ö. 1550'de yazılan Ebers Papirüsü gibi antik tıp metinlerine kaynaklık etmiştir. Bu metinler arasında özellikle Ebers Papirüsü, 343 yanık tedavilerinde başka bir türden alınan deri greftlerinin (ksenogreftleme - farklı türler arasında yapılan doku nakli) kullanıldığını belirten ilk yazılı kayıtları içermektedir. 1,342,344
Ayrıca, kırık burunların onarılmasında yeniden yapılandırıcı cerrahi (rekonstrüktif cerrahi) tekniklerinin kullanıldığına dair bilgiler de bu papirüslerde yer alır. 341
Günümüze ulaşan bazı mumyalarda, özellikle cenazenin kusurlarını düzeltmek amacıyla yapıldığı düşünülen deri benzeri nakillere dair izlere rastlanmıştır.
Antik Mısır'dan günümüze ulaşan çeşitli bulgular, kanser tedavileri de dahil olmak üzere birçok tıbbi uygulamaya işaret etmektedir. Ancak, bu uygulamaları günümüzdeki modern yöntem ve tedavilerle karıştırmamak gerekir. Antik Mısır'da kullanılan bu teknikler, tıp tarihinde atılan ilk adımlar olarak değerlendirilmelidir. Bu erken dönem uygulamalar, modern tıbbın gelişimine temel oluşturan önemli birer mirastır.
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 1.3- Vezir İmhotep - Deri Greft
1.4- Sushruta - Rinoplasti
M.Ö. 600 civarında, cerrahinin babası olarak bilinen Hint cerrahı Sushruta, ilk plastik cerrahi operasyonları arasında tam kalınlıkta deri greftleri de dahil olmak üzere çeşitli operasyonlar gerçekleştirmesiyle öne çıkar. 1 Sushruta, burun rekonstrüksiyonunda (yeniden yapılmasında) otogreft (hastanın kendisinden) deri nakli kullanmıştır, yani rinoplasti. Başka bir deyişle, burnu olmayan kişilere kendi cildinden alınan dokularla burun yapıldığına dair bilgiler bulunmaktadır. Bu işlemlerin başarısı veya başarısızlığı iyi bir şekilde belgelenmemiştir. 2
Hint cerrahı Sushruta, tıp tarihinin en önemli isimlerinden biridir. Sushruta, göz hastalıkları, plastik cerrahi, ortopedi ve anestezi gibi alanlarda pek çok yenilikçi yöntem geliştirmiş ve bunları yazdığı Sushruta Samhita adlı eserinde kaydetmiştir. Bu eser, Hint tıbbının temel metinlerinden biri olarak kabul edilir. Sushruta, cerrahi tekniklerini geliştirmek için ölü hayvanlar ve bitkiler üzerinde deneyler yapmıştır. Ayrıca, cerrahi aletlerin tasarımı ve kullanımı konusunda da uzmanlaşmıştır. Sushruta'nın katkıları, cerrahi biliminin gelişimine büyük ölçüde katkıda bulunmuştur. 345
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 1.4- Sushruta - Rinoplasti
Not: Yaklaşık 2400 yıl önce, bir Çinli doktor ilk kez kalp naklini kayıtlara geçirmiştir.
1.5- Tsin Yue-Jen - Kalp Nakli
M.Ö. 400 civarında yaşamış olan Çinli cerrah Tsin Yue-Jen, güçlü bir şekilde indüklenmiş şarap anestezisi altında bir kalp nakli gerçekleştirmiştir. Bazı kaynaklara göre, iki askerin kalplerini başarıyla değiştirilmiş ve her ikisi de ameliyat sonrası hayatta kalmıştır. Ancak nakil nedeni tam olarak bilinmemektedir. İnsanlık tarihindeki en eski organ nakli uygulamasına, antik Çin kaynaklarına dayanarak 2400 yıl önce rastlanmaktadır. Başka bir ifadeyle, bu kayıt organ naklinin ilk belgesidir. 175,176 Tsin Yue-Jen'in organ nakli fikrini insanlığa tanıtması, bilimsel yönü bir yana, çok önemli bir adımdır. (Kimi kaynaklar hekimin adını Pien Chiao ya da Bian Qiao olarak da yazarlar.) (Not: Daha önce bahsedilen nakiller, doku nakliyle ilgiliydi.)
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 1.5- Tsin Yue-Jen - Kalp Nakli
1.6- Damian ve Cosmas İkiz Kardeşler - Kompozit Doku Nakli - Bacak Nakli
M.S. 3.YY - Ekstremite (Uzuv) Nakli - Kara Bacak Mucizesi
Roma Katolik Kilisesi kayıtlarına göre, 3. yüzyıl azizleri Damian ve Cosmas, Romalı diyakoz Justinian'ın kangrenli veya kanserli bacağını, yakın zamanda ölmüş bir Etiyopyalı'nın bacağıyla değiştirdiklerini belirtir. 13 Kasım 2022 tarihli "Coşkun Aral Anlatıyor" belgeselinin "Tarihte İlk Organ Nakli: Adana'da Yapıldı" bölümünde, Prof. Dr. İlter Uzel, Adana'nın Yumurtalık ilçesinde, eski adıyla Hygeia'da doğup büyüyen, biri doktor, diğeri eczacı olan Cosmas ve Damian adlı ikiz kardeşlerin gerçekleştirdiği tarihteki bu ilk organ naklinden bahseder. Roma İmparatorluğu'nda Hristiyanlığın tehdit olarak görüldüğü bir dönemde Hristiyanlığı yaydıkları gerekçesiyle bu kardeşler, günahkar oldukları gerekçesiyle idam edilmiştir. 2,4
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 1.6- Damian ve Cosmas İkiz Kardeşler - Ekstremite (Uzuv) Nakli - Bacak Nakli
1.7 İbrahim bin Abdullah - Ksenogreft - Hayvandan İnsana Kemik Grefti
15.-16.yy - İbrahim bin Abdullah
1505 yılında, Osmanlı İmparatorluğu'nun askeri cerrahı İbrahim bin Abdullah tarafından yazılan Alâim-i Cerrâhîn (Cerrahların Harikaları ya da Cerrahların İşaretleri) adlı eserde, kemik grefti ile ilgili bilinen ilk yazılı rapor yer almaktadır. Bu metin, yakın zamanda keşfedilmiş olup, kafatası yaralanmalarının tedavisi için hayvan kemiklerinin kullanılmasını önermektedir. İbrahim bin Abdullah, özellikle kafatasında oluşan bir defekti (boşluğu) kapatmak için keçi kafatasından alınan bir parçanın kullanılabileceğini belirtmiştir. Eğer keçi bulunamazsa, Yeniçeri ordusuna eşlik eden genç Kangal köpeklerinin kafatası kemiklerinin de benzer bir amaçla kullanılabileceğini önermiştir. 30,31
Bu rapor, kemik grefti tarihinde önemli bir kilometre taşıdır. Ancak, bu tür uygulamaların o dönemde ne kadar yaygın ve başarılı olduğu konusunda net bilgiler bulunmamaktadır. İbrahim bin Abdullah'ın çalışmaları, cerrahi tekniklerin gelişimine öncülük eden erken dönem tıbbi denemeler olarak kabul edilebilir.
63 yıl sonra, 1568 yılında, Hollandalı cerrah Job Janszoon van Meekeren’in (1611-1666), Rus-Tatar savaşında kafasından yaralanan bir Rus askerinin kafatasındaki defekti onarmak için benzer bir uygulama gerçekleştirdiği iddiası, Rusya'da görev yapan misyoner John Kraanwinkel’in, Reverend Engebert Sloot’a yazdığı bir mektuba dayanmaktadır. Van Meekeren, operasyonun başarılı olduğunu ve kemiğin tamamen kaynadığını belirtse de, Kilise’nin müdahalesiyle nakledilen kemiğin çıkarıldığı öne sürülmüştür. Ayrıca, bu ameliyatın Van Meekeren’in ölümünden sonra, 1668’de gerçekleştiği de iddia edilmektedir. 32 Somut kanıtların bulunmaması nedeniyle, bu anlatı tıp camiası tarafından güvenilir kabul edilmemektedir. 30
İbrahim bin Abdullah, 15. ve 16. yüzyıllarda Osmanlı İmparatorluğu'nda yaşamış önemli bir askeri cerrahtır. Hayatı hakkında çok fazla bilgi bulunmamakla birlikte, yazdığı eserler ve katıldığı seferlerden bazı çıkarımlar yapılabilmektedir.
Osmanlı İmparatorluğu'nun 8. padişahı II. Bayezid’ın (1447-1512), 1500 yılında gerçekleştirdiği Mora Seferi'ne katıldığı ve cerrahbaşı olarak görev yaptığı düşünülmektedir. Bu durum, İbrahim bin Abdullah’ın saray cerrahı olduğunu ve dönemin önde gelen hekimlerinden biri olarak kabul edildiğini göstermektedir.
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 1.7- İbrahim - Ksenogreft - Hayvandan İnsana Kemik Nakli
2- Keşifler ve Geciken İlerlemeler: Organ Nakli Tarihinde Kayıp Dönem
Kayıp Dönem
Organ nakli tarihinde birçok önemli keşif, bilim insanları tarafından bilerek ya da bilmeyerek, tesadüfen ya da yanlışlıkla yapılmış ancak işlevi anlaşılamadığı için uzun süre göz ardı edilmiştir. 20. yüzyılın ilk yarısına kadar yaşanan tutuculuk bu alandaki araştırmaları kısıtlamış ve ilerlemeyi geciktirmiştir. Bu dönemde yapılan keşifler, sanki karanlıkta kalmış ancak yıllar sonra gerçek değerleri fark edilmiştir.
Bilimsel keşiflerin zamanından önce yapılması ve değerinin anlaşılamaması, tıp tarihinde nadir görülen bir durum değildir. Antihuman globulin testi, bunun en çarpıcı örneklerinden biridir. 1945 yılında Robert Royston Amos Coombs (1921-2006) tarafından bilim dünyasına tanıtılan ve adıyla anılan 'Coombs testi', aslında 37 yıl önce, 1908 yılında İtalyan serolog Carlo Moreschi (1876-1921) tarafından bulunmuştu. Coombs, daha sonra Moreschi'nin çalışmasını keşfetmiş ve bilimsel dürüstlükle bu önceliği kabul etmiştir.
Antihuman globulin testi, kan hücrelerindeki antikorları tespit etmede kullanılan değerli bir yöntemdir. Bu test, hemolitik anemi, yenidoğan sarılığı ve otoimmün hastalıkların tanısında önemli rol oynar. Organ nakli açısından ise yaşamsal öneme sahiptir, çünkü alıcı ve verici arasındaki immünolojik uyumu değerlendirerek olası organ reddini önceden tahmin etmeye yardımcı olur. 92 Böylesine değerli bir testin keşfinden sonra neredeyse yarım yüzyıl boyunca uygulamada kullanılamaması, bilim tarihinin acı bir ironisidir.
Organ nakli tarihindeki bu kayıp dönem, yalnızca antihuman globulin testi ile sınırlı değildir. Birçok önemli keşif ve teknik gelişme, dönemin bilimsel paradigması içinde değerlendirilememiş, uygulamaya konulamamış veya unutulmuştur. Bunun en büyük nedeni, organ nakli ve immünoloji arasındaki temel ilişkinin anlaşılamaması olmuştur. Oysa özellikle organ nakli gibi multidisipliner bir alanda, immünoloji, cerrahi ve farmakoloji gibi farklı disiplinlerin bir araya gelmesi, başarıyı getiren en önemli faktörlerden biridir. İmmünolojik tepkimelerin organ reddindeki rolü anlaşılmadan, organ naklinin başarılı olması imkansızdı.
Bugün, modern organ nakli prosedürlerinin temelini oluşturan bilimsel anlayışın çoğu, bu "kayıp dönem" sırasında keşfedilmiş ancak değeri anlaşılamamış buluşlara dayanmaktadır. Tıp tarihi, bu tür keşiflerin zamanla nasıl değer kazandığını ve insanlığın hizmetine sunulduğunu gösteren örneklerle doludur. Organ nakli alanındaki gelişmeler, bilimsel sabır ve sebatın, bazen onlarca yıl sonra bile meyvelerini verebileceğinin en güzel kanıtıdır.
2.1 Gasparo Tagliacozzi (1545-1599) - Ret Kavramı
1596 Sushruta'dan yüzyıllar sonra, İtalyan cerrah Gasparo Tagliacozzi başarılı deri otogreftleri gerçekleştirdi; ancak allogreftlerle (hastanın kendisinin dışında kullanılar dokular da) sürekli başarısız oldu ve bu mekanizmanın anlaşılmasından yüzyıllar önce reddi ilk kez öne sürdü. 2
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 2.1- Tagliacozzi - Red Kavramının İlk Kez Ortaya Konulması
2.2 Antonie van Leeuwenhoek (1632-1723) - Kemik Yapısını tanımladı
1674 yılında, Hollandalı tekstil tüccarı ve kendi kendini yetiştirmiş bilim insanı Antonie van Leeuwenhoek, kendi geliştirdiği mikroskopları kullanarak kemik yapısını tanımladı. Mikroskobik gözlemlerini Londra Kraliyet Cemiyeti'ne mektuplar halinde iletti. 1678 tarihli bir mektubunda, "borular" olarak adlandırdığı silindirik kemik lamel dizilerini tanımlayıp resmetti. Mikrobiyolojinin babası olarak kabul edilir. Mikroorganizma ve hastalık ilişkisini gösteren çalışmalarıyla dikkat çekmiştir. 40,41,42,43
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 2.2- Leeuwenhoek - Kemik Yapısını Tanımladı
2.3 John Hunter (1728-1793) - Diş Nakli - Nakil Teriminin Babası
1772 İskoç cerrah John Hunter, diş nakli alanında bir başarıya imza attı.Gerçekte, bu prosedür, eski Mısır'da mumyaların incelenmesiyle ortaya çıkan bir bulgudur; mumyaların dişlerinin başka insanlardan alındığına dair işaretler vardır. Firavunların kölelerden diş talep ettiği rivayet edilir. Diş nakliyle ilgili en eski yazılı kaynaklardan biri, Fransız berber cerrah Ambroise Paré (1510-1590) tarafından 1562 civarında yazılmış ve 1634'te Thomas Johnson tarafından İngilizce'ye çevrilmiştir. Dr. Hunter, bu prosedürün başarıyla gerçekleştirilmiş ilk örneklerini belgeleyen kişidir. Hunter'ın bir erkeğin küçük azı dişini değiştirmesiyle modern transplantasyon tarihi sessiz sedasız başlamıştır.
Anatomide uzmanlaşmış olan Dr. Hunter, hem insanların hem de hayvanların vücut yapılarına merak duymaktaydı. 1760 yılında horozların mahmuzlarını taraklarına nakletmiş ve "transplant/nakil" terimini icat etmiştir. Ayrıca, canlı dokuların bir araya geldiklerinde kaynaşabileceğine inanmış ve deneysel cerrahinin öncüsü olmuştur. Bu düşüncesinden yola çıkarak, 19. yüzyılda Charles-Édouard Brown-Séquard (1817-1894), kopmuş uzuvların dikilebileceğini öne sürmüştür. Ancak, Hunter organ nakli için gerekli bilgi ve teknik becerilere sahip değildi. Bağışlanan organın alıcının kan damarlarına uyumlu olacak şekilde birleştirilmesi, yani anastomoz, Hunter'dan 150 yıl sonra, 20. yüzyılın başlarında Alexis Carrell tarafından ipek iplikler kullanılarak geliştirilmiştir. Hunter, organ naklinde bağışıklık sisteminin rolünden, mikro cerrahiden ve doku uyumundan habersizdi. 179,180,181,183,346
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 2.3 - Hunter - Diş Nakli ve “Nakil (transplant)” Teriminin Babası
2.4 Giuseppe Baronio (1759-1811) - Hayvanda Otogreft Deri Nakli
1803 İtalyan cerrah Baronio, 1803'te bir koyundan alınan derinin, koyunun üzerindeki başka bir bölgeye nakletmeyi başardı. 19,29
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 2.4- Baronio - Hayvanda Tam Otogreft Deri Nakli
2.5 Christian Heinrich Bünger (1782-1842) - İnsanda Otogreft Deri Nakli
1818 yılında Alman cerrah Christian Heinrich Bünger, lupus nedeniyle ağır burun hasarı oluşan 33 yaşındaki Wilhelmina adlı bir kadına tarihi bir operasyon gerçekleştirdi. Bu operasyon, bacak derisinden tamamen ayrılmış bir parçanın kullanıldığı ilk başarılı burun rekonstrüksiyonuydu (burun yeniden yapılandırma). Bünger, bu çalışmasını 1823 yılında "Gelungener Versuch einer Nasenbildung aus einem völlig getrennten Hautstück aus dem Beine" (Bacak Derisinden Tamamen Ayrılmış Bir Parça ile Burun Rekonstrüksiyonunun Başarılı Denemesi) adlı eserinde yayımladı. Bazı araştırmacılar, Wilhelmina'nın durumunun frengiye (sifilis) bağlı olabileceğini de öne sürmektedirler.
Bu operasyon, tıp tarihindeki ilk doğrulanmış serbest deri grefti olarak kabul edildi ve modern plastik cerrahinin öncü adımlarından biri haline geldi. Bünger, bu ameliyatta Antik Hint Yöntemi'ni temel alan bir teknik kullandı. Hint cerrah Sushruta'nın MÖ 6. yüzyılda geliştirdiği burun rekonstrüksiyonu yönteminden esinlenerek, hastanın uyluğunun iç kısmından aldığı deri dokusunu burnuna nakletti. Bu yöntem, komşu dokuların kullanılamadığı durumlarda bile etkili bir seçenek sundu. Bünger'in operasyonu, Avrupa’da gerçekleştirilen ilk başarılı otogreft (hastanın kendi dokusunun nakli) olarak tıp tarihine geçti. Ancak bu çığır açıcı başarıya rağmen, serbest deri grefti fikri hemen kabul görmedi. Bu tekniğin yaygınlaşması için 40 yıl sonra, İsviçreli cerrah Jacques-Louis Reverdin'in geliştirdiği çimdik greft (pinch greft) yöntemi beklenecekti. 5,6,347
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 2.5- Bünger - İnsanda Tam Otogreft Deri Nakli
2.6 Samuel Lenox L. Bigger (1809-1891) - Hayvanda Kornea Nakli
1837 İrlandalı oftalmik cerrah (göz cerrahı) Samuel Bigger, bir ceylandan diğerine başarılı kornea nakli gerçekleştirdiğini "An Inquiry into the Possibility of Transplanting the Cornea, with the View of Relieving Blindness (Hitherto Deemed Incurable) Caused by Several Diseases of that Structure (Kornea Naklinin Mümkün Olup Olmadığına Dair Bir Araştırma: Bu Yapının Çeşitli Hastalıklarından Kaynaklanan (Şimdiye Kadar Tedavisi Mümkün Görülmeyen) Körlüğü Hafifletme Amacıyla)” adlı çalışamsında bildirdi. 3,21 1835 yılında Mısır'da seyahat ederken yerel bir savaş patlak vermiş ve Bedevi bir kabile tarafından fidye için kaçırılmıştı. Yanında cerrahi aletleri bulunan S. L. L. Bigger, bir gözünü iltihap nedeniyle kaybetmiş; diğer gözü ise kornea yaralanmasından dolayı görmeyen evcil bir ceylan üzerinde ilk kez kornea naklini gerçekleştirdi. Kornea, tamamen ölmemiş başka bir ceylandan alındı. Bu olay, hayvandan hayvana, yani aynı türden farklı bireyler arasında gerçekleştirilen ilk başarılı allogreft kornea nakli olarak tarihe geçti. Ayrıca, hem ilk başarılı allogreft nakil hem de ilk başarılı kornea nakli olarak kaydedildi. 21,22,348,349,350
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 2.6- S. L. L. Bigger - Hayvanda Kornea Nakli
2.7 Richard Sharp Kissam (1808-1861) - Hayvandan İnsana Kornea Nakli - İlk Klinik Kornea Ksenotransplantasyonu (XenoTx) Denemesi
1838'de rapor edilen ilk klinik korneal ksenotransplantasyon (xenoTx), domuzdan alınan korneanın 35 yaşındaki James Dunn adlı genç bir İrlandalıya nakledilmesiyle gerçekleştirilmiştir. Transplantasyon alanındaki ilerleme, antiseptik prensipler, anesteziyoloji, cerrahi teknik ve immünoloji konularındaki sınırlı bilgi nedeniyle başarısız olmuştur. Alıcı, tek işlevsel gözünde ışık algısına sahipken, donör olarak kullanılan 6 aylık domuzdan alınan kornea ilk iki hafta içinde opaklaşmış ve ilk ay içinde emilmiştir. Amerikalı cerrah Kissam, dikişleri işlemden 36 saat sonra çıkarmıştır. 3,47,351
Kissam'ın, 1844 yılında yayımladığı Ceratoplastics in Man (İnsanda Kornea Cerrahisi) adlı çalışmasında detaylandırdığı bu girişim, aynı zamanda İbrahim bin Abdullah'ın raporundan sonra gerçekleştirilen ilk somut ksenotransplantasyon denemesi olarak tarihteki yerini aldı. Ancak, İbrahim'in yöntemlerinin başarısı hakkında net bilgiler bulunmaması, Kissam'ın bu çalışmasını ksenotransplantasyonun ilk somut adımı ve tıbbi tarih açısından önemli bir dönüm noktası haline getirmiştir.
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 2.7 - Kissam - Hayvandan İnsana Kornea Nakli - İlk Klinik Kornea Ksenotransplantasyonu (XenoTx) Denemesi
2.8 Louis Xavier Édouard Léopold Ollier (1830-1900) - Kemik Nakli Mümkün Olabilir
1867 yılında Fransız cerrah Louis Xavier Édouard Léopold Ollier, kemik otogreftlerinin canlılığını koruyabildiğini gösteren kapsamlı bir çalışma yayımladı. Kemik Rejenerasyonu ve Yapay Kemik Dokusu Üretimi Üzerine Deneysel ve Klinik İnceleme (Traité expérimental et clinique de la régénération des os, et de la production artificielle du tissu osseux) adlı bu eser, hem laboratuvar deneylerine hem de klinik gözlemlere dayanıyordu. Ollier, hayvanlar üzerinde yaptığı deneylerle, bir bireyin kendi vücudundan alınan kemik dokusunun başka bir bölgeye nakledildiğinde yaşayabildiğini kanıtladı ve böylece kemik naklinin uygulanabilirliğini ortaya koydu. 44,42
Ollier, “Kemik nakli oluyor,” dedi, 1867.
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - Akciğer Naklinin Tarihçesi - 2.8 - Ollier - Kemik Nakli Mümkün
2.9 Jaques-Louis Reverdin (1842-1929) - İnsanda Allogreft Deri Nakli
1869 yılında İsviçreli cerrah Reverdin, tıp tarihinde devrim niteliğinde bir buluşa imza attı. 8 Aralık 1869'da Paris Cerrahi Derneği'nin (Société Impériale de Chirurgie de Paris) toplantısında "Greffe Épidermique (Epidermal Greft)" başlıklı makalesi ile yaptığı sunum, modern deri naklinin temelini oluşturdu. Reverdin, önkolunda geniş bir deri kaybı olan 35 yaşındaki bir hastayı tedavi ederken, kazadan 39 gün sonra yara bölgesinin taze granülasyon dokusuyla kaplandığını gözlemledi. Yanık vakalarında, granülasyon dokusunun ortasında kendiliğinden oluşan epitel adacıklarının iyileşmeyi hızlandırdığını fark etti. Bu gözlemden yola çıkarak, yara iyileşmesini hızlandırmak için doğrudan epidermis parçalarını yara yüzeyine yerleştirmeyi denedi.
Ertesi gün yapılan kontrolde, deri parçalarının hâlâ yerinde olduğu, ancak yara yüzeyinde hafif bir iltihaplanma görüldüğü kaydedildi. Altıncı gün, deri adacıklarının genişlediği ve çevresinde yeni epidermis oluştuğu gözlemlendi. İki hafta içinde, bu adacıklar büyüyerek birleşti ve yara iyileşme süreci büyük ölçüde hızlandı.
Reverdin'in geliştirdiği serbest deri greftleme tekniği, modern transplantasyon tıbbında çığır açan bir yenilik oldu. Bu teknik, vücudun bir bölgesinden alınan küçük deri parçalarının, kan dolaşımı bulunmayan yara yüzeyine nakledilmesi ve burada yeni damar oluşumu sayesinde yaşamaya devam etmesi prensibine dayanıyordu. "Çimdik grefti" (pinch graft) olarak da bilinen bu yöntem, derinin küçük parçalar halinde alınıp doğrudan yara üzerine yerleştirilmesini içeriyordu. Basit ama son derece etkili olan bu teknik, özellikle yanık tedavisi ve rekonstrüktif cerrahi (vücut dokularının onarılması ve yeniden şekillendirilmesi) alanlarında büyük bir devrim yarattı.
Reverdin'in bu buluşu, onu "Deri Greftinin Babası" olarak anılmasını sağladı. Geliştirdiği yöntem, deri naklini etkili bir tedavi seçeneği haline getirdi ve modern transplantasyon tıbbının temellerini attı. Reverdin'in çalışmaları, cerrahiye yeni bir boyut kazandırarak tıp dünyasında kalıcı bir iz bıraktı. 5,18,355
Daha fazla bilgi için lütfen tıklayınız: PAHSSc - 2.9 - Reverdin - Otogreft Deri Naklini Uygulanabilir Kılan Cerrah
2.10 William Macewen (1848 -1924) - Başarılı İlk Canlı Donörden Allogreft Kemik Nakli
1879 yılında, İskoç cerrah William Macewen, omuz ile dirsek arasındaki üst sağ kol kemiğinde (humerus) gelişen nekroz (doku ölümü) nedeniyle devasa kemik kaybı yaşayan 3 yaşındaki adaşı William Connell üzerinde gerçekleştirdiği ilk klinik kemik allogreftini canlı bir donörden aldı. Macewen, raşitizm (kemik zayıflığı) nedeniyle tibiası (kaval kemiği) eğrilmiş 6 yaşındaki başka bir çocuktan alınan kemik dokusunu, William’ın humerus kemiğinin rekonstrüksiyonu (yeniden yapılandırılması) için kullandı. Bu yöntemle, kemiğin anatomik bütünlüğü sağlandı ve uzvun fonksiyonu başarılı bir şekilde eski haline (restore edildi) getirildi. 35,36
2.11 John Harvey Girdner (1856 - 1949) - Kadaverik Donörden Deri Nakli Denemesi
1881 yılında, Amerikalı cerrah John Harvey Girdner, yıldırım çarpması sonucu demir bir kapıya yaslanan 10 yaşındaki bir hastada oluşan büyük bir yanık yarasını tedavi etmek amacıyla, intihar eden bir Alman gencin derisini kullanarak posterolateral kol (kolun arka-yan kısmı) ve skapula (kürek kemiği) bölgesindeki karmaşık yanık yarasını başarılı bir şekilde kapattı. Bu, kadavra derisi kullanılarak gerçekleştirilen ilk insan derisi allogrefti vakasıydı.
Ancak Girdner, denemesinin başarısızlığını ilerleyen süreçte rapor ederken, o dönemde bağışıklık sistemi reddi gibi kavramlar bilinmediği için, nakledilen derinin iltihaplanma nedeniyle kaybedildiğini bildirdi. Bu çalışmasını Skin Grafting with Graft Taken from the Dead Subject (Ölü Kişiden Alınan Deriyle Deri Nakli) başlığıyla yayımladı. 23,51,75
2.12 Patrick Watson-Williams (1863-1938) - Hayvandan İnsana Pankreas Dokusu Nakli Denemesi
1893 yılında, İngiliz doktor Watson Williams ve cerrah arkadaşı William Henry Harsant (1850-1933), diyabetik ketoasidoz nedeniyle ölüm riski taşıyan 15 yaşındaki bir hastaya, deneysel bir tedavi uyguladı. Bu tedavi kapsamında, taze kesilmiş ve sterilize edilmiş koyun pankreasından alınan üç parça doku, hastanın göğüs ve karın bölgesindeki deri altına yerleştirildi. Kısa süreli bir glikoz düzeyindeki iyileşmenin ardından, vücut ksenogrefti reddetti ve çocuk, üç gün sonra diyabetik koma sonucu hayatını kaybetti. 48,49
2.13 Bartolomeo Gosio (1863-1944) - Penicillium Glaucum - Mikofenolik Asit (Cellcept)
1893 yılında yılında İtalyan doktor Bartolomeo Gosio, pellagra salgınına karşı bir antibiyotik ajan keşfetme umuduyla araştırmalar yapıyordu. Hastalığın beslenme eksikliğinden değil, mısırda bulunan mikrobiyal veya toksik bir etkiden kaynaklandığına inanıyordu. Bu süreçte, çürümüş mısırdan bir küf türü izole etti ve bunun Penicillium glaucum olduğunu sandı. Küfün süzgeçlerinden fenolik özelliklere sahip bir bileşik elde etmeyi ve kristalleştirmeyi başardı. Fenolik bileşikler, antibakteriyel özellikleriyle bilinen organik maddelerdir. Ancak Gosio, izole ettiği bileşiğin yeni bir madde olduğunu fark edemedi ve onu p-hidroksihidrosinamik asit zannettiği için farklı bir isim vermedi. Oysa ki bu bileşik, günümüzde mikofenolik asit (MPA; mycophenolic acid) olarak biliniyor.
Gosio, sınırlı miktarda elde ettiği mikofenolik asit ile yaptığı deneylerde, bu maddenin şarbon hastalığına neden olan Bacillus anthracis bakterisinin büyümesini durdurduğunu ve onu öldürdüğünü keşfetti. Bu, antibiyotik özellik gösteren ilk bileşiğin keşfi olarak tarihe geçti. Ancak insanlar üzerindeki deneylerde ciddi yan etkiler ortaya çıkınca, Gosio araştırmalarını ilerletmek yerine pellagra için başka bir çözüm arayışına yöneldi. Böylece bu küf ve keşfi tarihin tozlu sayfalarında kayboldu. 188,189 Aslında Gosio, Cellcept’in temel bileşiği üzerinde çalıştığının farkında değildi.
Daha fazla bilgi için lütfen tıklayınız:
- Akciğer Naklinin Tarihçesi -2.13.1- Mikofenolik Asit - Organ Nakli Tarihinin Kayıp Döneminde Rafa Kaldırılan Umut - Cellcept
- Akciğer Naklinin Tarihçesi -2.13.2- Mikrop Teorisi Kanıtlandı ve 19. Yüzyılda Antibiyotiğin Keşfine Hücum Başladı
- Akciğer Naklinin Tarihçesi -2.13.3- Mısır, Dünya Çapında Yaygın Bir Tarım Ürünü Haline Geldi
- Akciğer Naklinin Tarihçesi -2.13.4- Pellegra Salgını Baş Gösterdi
- Akciğer Naklinin Tarihçesi -2.13.5- Gosio - CellCept’in Yolculuğu - p-Hidroksihidrosinamik Asit
- Akciğer Naklinin Tarihçesi -2.13.6- Alsberg ve Black - CellCept’in Yolculuğu - p-Hidroksihidrosinamik Asit’ten Mikofenolik Asit’e
- Akciğer Naklinin Tarihçesi -2.13.7- Allison ve Eugui - CellCept’in Keşfi
- Akciğer Naklinin Tarihçesi -2.13.8- Antibiyotiğin Keşfinin Tarihçesi
2.14 Karl Oto Landsteiner (1868-1943) - A,B,O Kan Gruplarının Keşfi
1901-1903 yıllarında Avusturyalı Dr. Karl Landsteiner, insanlar hayvanlardan kan aldığında ortaya çıkan olumsuz reaksiyonların, insanlar diğer insanlardan kan aldığında da ortaya çıkabileceğine işaret eder. Önerileri, insan kanını A, B, AB ve O grupları olarak sınıflandırdığı ve bir kişi farklı bir gruptan kan aldığında feci reaksiyonların meydana gelebileceğini gösterdiği 1909 yılına kadar pek ilgi görmez. Daha sonra uyumluluğun sadece transfüzyon için değil, transplantasyon için de bir gereklilik olduğu anlaşılır. Landsteiner 1930 yılında "insan kan gruplarını keşfettiği için" Nobel Fizyoloji veya Tıp Ödülünü kazanır. Transfüzyon tıbbının babası olarak tanınır. 50,51 aynı zamanda otoimmün hastalık olarak adlandırılacak olan hastalığın ilk kez tanınmasına da şahit oldu. Paroksismal hemoglobinüri adı verilen nadir bir hastalıkta, araştırmacılar hastanın kendi kırmızı hücrelerine karşı saldıran bir otoantikor tanımladılar. Bu çalışmalar, Dr. John Eason'un Edinburg'da ve Dr. Julius Donath (1870-1950) ile Karl Landsteiner'in 1903 yılında bağımsız olarak yaptığı çalışmalar aracılığıyla gerçekleştirildi. 92
Not: Sadece suratının bulunduğu Alois Glogar'ın resmi, Dall-E 2 tarafından tamamlanmıştır.
2.15 Dr. Eduard Konrad Zirm (1887-1948) - Canlı Donörden İlk Başarılı Kornea Nakli
7 Aralık 1905'te Avusturyalı göz doktoru Eduard Konrad Zirm (1887-1948), ilk başarılı tam katmanlı kornea naklini gerçekleştirdi.
Hastası Alois Glogar, 45 yaşında bir tarım işçisiydi. Toz kireçle çalışırken aniden çıkan rüzgar, kireç parçacıklarını gözlerine taşıdı. Kirecin gözyaşıyla tepkimeye girmesi, kornealarında kimyasal yanığa yol açtı. Acıyla gözlerini ovuşturması ise hasarı daha da yaydı.
Bu sırada 11 yaşındaki Karl Brauer, gözlerine metal parçaların saplanması sonucu Zirm’e getirildi. Ne yazık ki, Zirm çocuğun gözlerini kurtaramadı ve ailesinin izniyle gözleri alındı.
Samuel L. L. Bigger’ın, canlı bir ceylandan başka bir ceylana yaptığı başarılı kornea naklinden ilham alan Zirm, Brauer’den aldığı korneaları Glogar’a nakletmeye karar verdi. Bu, insandan insana canlı vericiden gerçekleştirilen kornea nakliyle doku naklinde yeni bir evrenin başlangıcı oldu. 6,7
2.16 Simon Flexner (1863-1946) - Doku Dışında Organ ve Damar Nakli Yapılması Mümkün Olabilir
1907'de Chicago Üniversitesi'nde, Amerikalı tıp araştırmacısı Simon Flexner tarafından yazılan "Patolojide Eğilimler" (Tendencies in Pathology) adlı makalede, bozulan insan organlarının cerrahi müdahale ile sağlıklı olanların yerine konabileceği mümkün olabileceğini ilan etti. Bu fikir özellikle kalp cerrahisi alanında devrim niteliğindeydi. Zira dönemin önde gelen cerrahlarından Theodor Billroth daha 1882'de “İnsan kalbini ameliyat etmek en iyi ihtimalle aptallık, en kötü ihtimalle cehalettir” diyerek kalbin ameliyat edilmesin bile büyük bir risk olarak görülürken Flexner, atardamarlar, mide, böbrekler ve özellikle kalp gibi organlara naklinin gelecekte mümkün olacağını savunarak, tıbbın sınırlarını zorlayan cesur bir vizyon açıkladı.
Flexner, tıbbın ilerlemesi için organ naklinin vazgeçilmez olduğunu savunuyordu. Ona göre, hekimlik uzun yıllar boyunca yalnızca hastalık belirtilerini hafifletmeye odaklanmıştı. Ancak zamanla hastalıkların temelinde bakteriler, toksinler veya organ yetmezliklerinin yer aldığı anlaşıldıkça, tedavi anlayışında hızlı bir dönüşüm yaşandı. Flexner, tıbbın çaresiz kaldığı durumların organ nakli ile aşılabileceğine inanıyor ve hayvanlar üzerinde yapılacak deneylerin hızlandırılması gerektiğini vurguluyordu. "Bu, insanlığın önündeki en büyük hedeflerden biridir ve başarmak için hiçbir çabadan kaçınılmamalıdır," diyerek vizyonunu açıkça ortaya koydu. 8
2.17 Erich Lexer (1867 -1937) - Osteokondral Allogreft Nakli - Eklem Nakli (Diz)
1908 yılında Alman cerrah Eric Lexer, 2 Kasım 1907'de gerçekleştirdiği ilk başarılı eklem naklini, Alman Cerrahi Derneği’nin 37. Kongresi’nde sundu. 38 yaşındaki bir erkek hastada, kemik iliğinden kaynaklanan tümör nedeniyle sol tibiası (bacak kemiği) çıkarıldı. Aynı operasyonda, kangren nedeniyle bacağı ampute edilen bir vericiden alınan sağlıklı kemik ve eklem kıkırdağı, hastaya nakledildi. Bu, osteokondral allogreft (kemik ve kıkırdak dokusunun nakli) işlemi olarak tarihe geçti. 9
2.18 Hansaku Yamanouchi (1879-1956) - Allogreft Damar Nakli
1911 yılında Japon cerrah Hansaku Yamanouchi (1879-1956), arteriyel rekonstrüksiyon (oksijenle yüklü kanı vücuda taşıyan atardamarların onarımı) alanında çığır açan bir deneysel çalışma gerçekleştirdi. Hasarlı veya tıkalı atardamarların onarımında genellikle hastanın kendi damarları (otogreft) kullanılırken, uygun damar dokusunun bulunmadığı durumlar için alternatif çözümler arayan Yamanouchi, bir köpeğin femoral arterine (bacaktaki ana atardamar) başka bir köpekten alınan ven segmentini (toplardamar parçası) başarıyla nakletti.
Bu işlem, damar cerrahisinde homoplastik nakil olarak tanımlanmaktadır. Homoplastik nakil, aynı türden ancak farklı bir bireyden alınan dokuların nakledilmesi anlamına gelir. Yamanouchi'nin gerçekleştirdiği deney, köpekler üzerinde yapılan ilk başarılı venöz homoplastik nakil olarak tarihe geçmiştir. Daha açık bir ifadeyle, aynı türden ancak farklı bir bireyden alınan ilk başarılı damar nakli olarak tıp tarihindeki yerini almıştır.
Yamanouchi, bulgularını 1 Ekim 1911'de "Über die zirkulären Gefäßnähte und Arterienvenen-anastomosen, sowie über die Gefäßtransplantationen" (Dairesel Damar Dikişleri, Arter-Ven Anastomozları ve Damar Nakilleri Üzerine) başlıklı makalesinde yayımladı. Bu öncü çalışma, modern vasküler cerrahi ve organ nakli alanında önemli bir temel oluşturdu. 37,38,39,316.317
2.19 Alexis Carrel (1873-1944) - Carrel - Organ Nakli Alanında İlk Cerrah
Organ Nakline Giden Yolu Açtı - Hayvanda Heterotopik Kalp-Akciğer Nakli
1912 yılında damar dikişi tekniklerine öncülük ettiği ve organ nakli üzerine yaptığı çalışmalarıyla Nobel Fizyoloji veya Tıp Ödülü'ne layık görülen Fransız cerrah ve biyologdur. Charles Lindbergh ile birlikte organ nakline giden yolu açan ilk perfüzyon pompasını icat etmiştir. Kalp ve her iki akciğerin nakline yönelik ilk girişim 20. yüzyılın başında Alexis Carrel tarafından gerçekleştirilmiştir; ancak bu deneysel prosedür sadece kalp-akciğer bloğunun alıcı bir kedinin boynuna heterotopik naklini (organın olması gereken yerden farklı bir yere nakli) içermiştir. Bu modelde kalbin sağ tarafının şişmesiyle birlikte akciğer ödemi meydana gelmiştir. Yavru bir kedinin akciğerini yetişkin bir kedinin boynuna nakletti. Ne yazık ki kedide 2 gün sonra sepsis gelişti. 10,28
1906 ile 1912 yılları arasında Alexis Carrel, deri dışındaki organların homojen ve heterojen transplantasyonunu denedi ve vasküler anastomoz yoluyla konak ve grefti birleştirme yöntemini tanıttı. Kan damarlarının anastomozu için cerrahi teknikler geliştirerek organ naklinin ilk kez başarıyla gerçekleştirilmesine öncülük etti. Tıp tarihçisi ve nakil cerrahı Dr. David Hamilton, Alexis Carrel'i "İlk Organ Nakli Cerrahı: Nobel Ödülü Sahibinin Kusurlu Dehası (First Transplant Surgeon, The: The Flawed Genius of Nobel Prize Winner, Alexis Carrel)" olarak tanımlayarak 2016 yılında yazdığı biyografisiyle Carrel'in yaşamını ölümsüzleştirdi.
Başlangıçta umut verici görünen çabalarına rağmen, 1914 yılında Carrel, "son birkaç yıl içinde homoplastik transplantasyonların, anlık sonuçlar mükemmel olsa da, neredeyse her zaman sonuçta başarısız olduğu ve heteroplastik transplantasyonların her zaman başarısız olduğu kesin olarak tespit edilmiştir" sonucuna varmak zorunda kaldı. Bu dönemdeki sınırlı bilgilerin ışığında, transplantasyon alanındaki zorluklar daha belirgin hale geldi. 56
2.15 Carl Lucas Alsberg (1877-1940) ve Otis Fisher Black (1867-1933) - Mikofenolik Asit Tanımlandı.
1912 yılında iki Amerikalı bilim insanı C.L. Alsberg ve O.M. Black, Gosio'nun 1893 tarihinde bulduğu alışımı yeniden incelediler. Bu alışıma mikofenolik asit adını verdiler. Bu bileşiğin antiviral, antifungal (anti mantar hastalığı), antibakteriyel, antikanser ve antipsoriasis (anti sedef hastalığı) gibi çeşitli biyolojik aktivitelere sahip olduğu ortaya çıktı. 189
2.16 Dr. Albert Hustin (1882-1967) ve Dr. Luis Agote (1868-1954) - Doğrudan Olmayan Kan Nakli
1914 yılında, birbirinden habersiz iki araştırmacı, Belçikalı Dr. Albert Hustin'in 27 Mart'ta ve Arjantinli Dr. Luis Agote'un 9 Kasım'da gerçekleştirdiği çalışmalarla, kan transfüzyonları (kan nakli) alanında önemli adımlar attılar. Hustin, kanın seyreltilmiş bir çözeltisi ile çalışırken, Agote daha az seyreltilmiş bir çözelti kullanarak bu başarıya ulaştı. Her ikisi de sodyum sitratı antikoagülan olarak kullanarak, doğrudan olmayan kan transfüzyonlarını başarıyla gerçekleştirdi. Bu araştırmacılar, kan transfüzyonlarının gelişiminde sodyum sitratın antikoagülan olarak kullanılmasında öncü rol oynadılar. 116,117
2.17 Dr. Serge Abrahamovitch Voronoff (1866-1951) - Organ Naklinin İlk Vurguncusu, Dolandırıcısı, Sahtekarı 95
1920'lerde Rus asıllı Fransız cerrah Dr. Serge Voronoff, maymun testis dokusu naklederek erkekler için bir gençlik iksiri, cinsel uyarıcı ve zihinsel sağlık tedavisi icat ettiğini iddia etti. 12 Haziran 1920'de ilk resmi maymun bezinin insan vücuduna naklini gerçekleştirdi. 1930'lara gelindiğinde, 500'den fazla erkeğe bu tedaviyi uyguladığını söyledi ve yaşlılık, özellikle şizofreni için etkili bir tedavi olabileceğini iddia etti. Bu durum, şair Edward Estlin Cummings (1894-1962)'in "milyonerlere maymun bezleri yerleştiren ünlü bir doktor" diye dalga geçtiği bir şarkıya ilham verdi.
Chicago cerrahı Max Thorek (1880-1960), adını taşıyan Thorek Hastanesi ve Tıp Merkezi'nde, kısa sürede "modaya uygun akşam yemeği partileri ve samimi toplantılar, aynı zamanda tıbbi elitin sakin buluşmaları, 'Maymun Bezleri' dedikodularıyla canlanmıştı. Bu toplantları ona ün kazandırdı.
Daha sonraki kariyerinde Serge, dikkatini atıl kalan başka pazara - kadınlara - çevirdi ve maymun yumurtalıklarını kadınlara nakletmeyi denemeye başladı. Ama onunla da yetinmedi. Voronoff, insan yumurtalıklarını dişi bir maymuna naklederek süreci tersine çevirmeye çalıştı ve hatta primatı insan spermiyle döllemeye çalıştı. Deneyin başarısız olduğunu söylemeye gerek yok, ancak edebiyatta ölümsüzleşti ve Félicien Champsaur (1858–1934)'un "Nora, la guenon devenue femme (Nora, Maymuna Dönüşen Kadın - 1929)" romanına ve Original Memphis Melody Boys - Made A Monkey Out Of Me - 1923 şarkısına ilham verdi.
Belki Voronoff'un memeli cinsiyet bezleri hakkındaki görüşlerinin, modern endokrinoloji ve biyolojinin yanı sıra hormon replasman tedavisine ilham vermiş olabilir. Deneyimli nakil cerrahı ve tıp tarihçisi David Hamilton, 1986'da kaleme aldığı "The Monkey Gland Affair (Maymun Bezi Meselesi)" adlı kitabında, bir insana yerleştirilen hayvan dokusunun anında reddedileceğini ve en iyi ihtimalle yara dokusu ile sonuçlanacağını tartıştı. Bu, Voronoff'un tedavisini öven birçok hastanın yalnızca plasebo etkisi ile "iyileştiği" anlamına gelir.
1940'larda tanınmış İngiliz cerrah Kenneth Macfarlane Walker (1882-1966), Voronoff'un maymun testisi nakli yöntemini eleştirdi ve bu tedavinin "cadılık ve büyücülükten farksız olduğunu" söyledi. 55,54,53 Bugünkü bilimsel verilere göre, bağışıklık sisteminin vereceği reaksiyon göz önüne alındığında, 500'den fazla maymun testisi nakli yapılan hasta popülasyonunda hiçbir hastada sorun yaşanmamış olması, Voronoff'un muhtemelen sadece hastaların cildini kesip diktiğini ve herhangi bir doku nakli yapmadığını düşündürmektedir.
2.18 Dr. Alexander Fleming (1881-1955) - İlk Antibiyotik Bulundu - Penisilin
1928'de İskoç doktor ve mikrobiyolog Dr. Alexander Fleming, tıbbın dönüm noktalarından birini oluşturan dünyanın ilk etkili antibiyotik maddesi olan penisilini keşfetti. Bu keşif, hastalıklarla savaşta büyük bir zafer olarak kabul edildi. Bu keşif için 1945'te Nobel Fizyoloji veya Tıp Ödülü'nü Howard Florey ve Ernst Boris Chain ile paylaştı. Fleming, daha önce 1922'de, bakterilerin hücre duvarlarını parçalayarak öldüren bir enzim olan lizozimi keşfetmişti. Lizozim, insanlar, hayvanlar ve bitkilerde bulunan doğal bir protein olup vücut sıvılarında bulunur ve bağışıklık sisteminin bir parçasıdır.
Fleming'in penisilini keşfi, 1927'de stafilokok bakterileriyle çalışırken başladı. Bu bakteriler insanlarda çeşitli hastalıklara neden olabilirdi. 3 Eylül 1928'de, ailesiyle tatilden döndüğünde, laboratuvarında bıraktığı bir örneğin küflendiğini fark etti. Bu küf, stafilokok bakterisini öldürmüştü. Fleming, bu olayın lizozimde gördüğü bir tepkiyi andırdığını fark etti ve tarihe geçen "Bu çok komik" sözünü söyledi. Küfü incelediğinde, Penicillium adında bir mantar türü olduğunu belirledi ve bu mantarın stafilokok bakterisini öldüren bir madde salgıladığını keşfetti. Bu maddeye "penisilin" adını verdi.
Penisilin, tedavide devrim yaratacak kadar önemli bir keşifti, ancak başlangıçta tıp camiasında pek ilgi görmedi. Ancak, II. Dünya Savaşı sırasında yaralı askerlerin tedaviye ihtiyacı penisilin üzerindeki ilgiyi artırdı.
Fleming, penisilinin kullanımı konusunda uyarılarda bulundu ve bu antibiyotiğin düşüncesizce kullanılması durumunda mikropların direnç geliştirebileceğini vurguladı. Patent hakkının başka ülkelerdeki üreticilere kâr amacıyla devredilmesine karşı çıkarak, insanlığın yararına olan bu buluşun herkesin erişimine açık olması gerektiğini savundu.
Fleming'in deyişiyle, bazen insan aramadığı bir şeyi bulur ve bu buluşlar tıbbın seyrini değiştirir.
"Bazen insan, aramadığı bir şeyi bulur. 1928 yılının 28 Eylül sabahı şafak sökmeden uyandığımda dünyanın ilk antibiyotiği veya bakteri öldürücüsünü keşfederek tüm tıbbı devrimleştirmeyi planlamamıştım. Ancak sanırım tam olarak bunu yaptım."
— Alexander Fleming. 190
2.19 Dr. Sergey Sergeyeviç Yudin (1891-1954) - Kan Nakli yapıldı ve Kan Bankası Kuruldu
1930 Rus cerrahı Yudin, kadavra kanı transfüzyonuna öncülük etti ve bunu ilk kez 23 Mart 1930'da başarıyla gerçekleştirdi. 1930'da Yudin, Sovyetler Birliği'nin farklı bölgelerinde ve diğer ülkelerde daha fazla kan bankasının kurulmasına örnek olan Nikolay Sklifosovskiy Enstitüsü'nde dünyanın ilk kan bankasını düzenledi. 45
2.20 Dr. Leo Loeb (1869-1959) - İnsanlar Arasında Organ Nakli Mümkün Değildir - Transplantasyon ve Bireysellik 96
Bu çılgın bilim insanı aslında organ nakli alanında büyük hizmet etmiş, ancak büyük bir hata yapınca da bilimsel kariyerini yerler bir etmiştir.
1930'larda St. Louis'deki Washington Üniversitesi'nde çalışan Alman asıllı Amerikalı Dr. Leo Loeb, organ nakli alanında faaliyet gösteren nadir bilim insanlarından biriydi. 1897'de Nazi Almanyası'ndan kaçarak Amerika'ya yerleşmiş ve akademik kariyerine deneysel tıp ve patoloji alanlarında başlamıştı. Loeb'un odak noktaları, kan pıhtılaşması ve kötü huylu hücrelerin büyüme özellikleriydi. Ayrıca, hem normal hem de anormal dokulara uygulanan hücre kültürü tekniğini geliştirmiştir.
1918'deki çalışmalarıyla Loeb, sıçanlarda deri homogreftlerinin reddedilme sürecinin, donör ve alıcı arasındaki genetik farklılığa bağlı olarak yönlendirildiğini ortaya koymuştur. Loeb, bu dönemde transplantasyon ve immünoloji arasındaki ilişkiyi fark ederek, 1920'lerden 1930'lara kadar nakil bağışıklığına yalnız başına, sürekli bir ilgiyle çalışmalarını sürdürmüştür. Ayrıca, organ naklinde doku uyumu sağlanmasının önemini vurgulayarak, lenfositlerin bu süreçte kritik bir rol oynadığını göstermiştir. Lenfositler, doğal öldürücü hücreler (natural killer), doğal bağışıklığın bir parçası sayılırlar ve konağın tümörlere ve virüslerle enfekte olmuş hücrelere karşı savunmasında en büyük rolü oynarlar. 93 (Organ naklinde lenfosit ilişkisi, bağışçıdan alınan organın alıcı vücut tarafından nasıl algılandığını ve yanıt verdiğini ifade eder. Lenfositoz, bağışçı ve alıcı arasında doku uyumsuzluğuna bağlı olarak ortaya çıkan bir immünolojik tepkidir. Bağışçı organın alıcı tarafından kabul edilmesi ideal bir durumdur, ancak genellikle vücut yabancı bir dokuya tepki gösterir. Bu tepki genellikle lenfositler aracılığıyla gerçekleşir. Lenfositler, bağışçıdan alınan organın yabancı hücreleri üzerindeki antijenlere tepki gösterirler. Eğer alıcı ve bağışçı arasında yeterince uyumsuzluk varsa, alıcı lenfositleri, bağışçı organındaki hücrelere saldırarak greft reddine neden olabilir. Bu duruma "rejeksiyon" denir. Bu nedenle, organ naklinde uyumlu bir doku eşleşmesi, lenfositlerin aşırı tepki vermesini önleyebilir ve greft reddini minimize edebilir. Modern organ nakli teknikleri, doku uyumsuzluğunu en aza indirgemek için doku tiplemesi ve immünsüpresif ilaçlar gibi yöntemleri içerir. Bu, alıcı ve bağışçı arasında lenfositler aracılığıyla ortaya çıkan reaksiyonu kontrol etmeye yardımcı olur ve başarılı bir organ naklinin gerçekleşmesine olanak tanır. Ancak, immünsüpresyon ilaçları da bağışçı ve alıcıyı enfeksiyonlara karşı daha duyarlı hale getirebilir, bu nedenle bu dengeyi sürdürmek önemlidir.)
Bağışlanan organın alıcı tarafından yabancı bir cisim olarak algılandığında vücudu korumak için saldırıya geçen ve greftin reddedilmesi için savaşan hücrelerdir. Bu yüzden Loeb, nakilde doku uyumuna dikkat çeker. Bu konuda önceki araştırmacılar olan Murphy, Bashford ve "lenfosit okulu" ile de aynı fikirdeydi. Loeb'un çalışmalarına göre, lenfositler nakledilen dokunun yıkımında etkili olur ve homoiotransplantın yıkımı, konak dokuların hücresel tepkisiyle başlar. Daha basit bir ifadeyle, aynı türden canlılardan birine başka bir canlının dokusunu takarsanız, bu doku yerleşemez çünkü alıcı canlının dokuları, takılan dokuya saldırır. Bu saldırı, takılan dokunun bozulmasına neden olur. Loeb, bu önemli bulgularını 1930'da Physiological Reviews dergisinde yayımlamıştır. 92
Loeb, aile içi greftlerde greft kaybının genetik kontrolü olduğunu göstermiş ve esas olarak tek bir kromozomal bölgenin sorumlu olduğuna işaret etmiştir. Loeb durumun böyle olduğunu ve "çocuktan anneye transplantasyon durumunda ... greftin kromozomların yarısından ve dolayısıyla greft hücrelerinde bulunan ilgili kimyasal gruplardan yoksun olacağını" varsaydı. Loeb, bir genetikçi olmadığı ve ilk genetikçilerle yakın ilişki içinde bulunmadığı için de bu olağanüstü kavrayışı daha ileri götürmemiştir. Aile içi aşı tepkilerinin aynı yüzde 25:50:25'lik gücü, 1960'larda insan canlıdan akrabalı donör böbrek nakli başladığında yeniden ortaya çıkarıldı ve genetik temel, doku tiplemesiyle hızla gösterildi. Bu oran “Loeb Yasası” olarak adlandırılabilir ve başlangıçta aile içinden canlı böbrek donörünün seçilmesinde çok önemliydi. Ksenograftların bir antikor tepkisi yoluyla kaybolduğunu, organa özgü antijenlerin bulunduğunu ve her organın kendi reddetme hızına sahip olduğunu, özellikle böbreğin karaciğerden daha antijenik olduğunu gösterdi. Kadın alıcılar için erkek greftler kullanıldığında da zayıf bir yanıt ortaya çıkabilir. Ayrıca fetüsün bir tür homogreft olduğunu ancak bir şekilde korunduğunu öne sürdü. Loeb ayrıca, aşılandığında ölü donör dokusunun hayatta kalmayı başaramamakla kalmayıp aynı zamanda zayıf bir lenfosit tepkisi verdiğini de gösterdi. Ölü hücrelerin proteini tek başına bir reaksiyonu tetiklemek için yetersiz görünüyordu; bu, uzun süre göz ardı edilen ve açıklanamayan kafa karıştırıcı bir bulguydu. Greftin canlı olması gerektiğinden Loeb, greftin hücresel metabolizmasının yanıtta aktif rol oynadığını vurguladı. Loeb, doku uyumsuzluğunun çok önemli bir özelliğini doğru bir şekilde vurguladı ve açıklaması hala geçerlidir.
1924'te, Journal of Cancer Research dergisinde, Clarence Cook Little (1888-1971), tamamen sağlam olan Leo Loeb'in böbrek kesiti nakil çalışmalarına polemiksel bir değerlendirme yazısında bulundu. Little, Nikola Tesla gibi zamanının ötesindeki bilim insanı Loeb'in çalışmalarını tam olarak anlamamış gibi görünüyordu ve tıp uzmanlarına Loeb'in verilerini ciddiye almamaları konusunda uyarılarda bulundu. Ayrıca, Loeb'in fetüsün homogreft olarak kalma gizemine olan ilgisini, fetüsün tepki verecek antijenlere sahip olmadığı için hayatta kaldığını iddia ederek reddetti. Little, ileriye giden yolun, kendi içinde melezlenmiş farelerin kullanımına geçmek olduğunu öne sürdü. Loeb, Little'ın önerisini dinleyerek, soy dışı sıçan böbrek nakli dilim çalışmalarından ayrıldı ve 1926'da melezlenmiş farelerin kullanımına başladı. Matematiksel düşünen genetikçiler, tamamen doğuştan bir hayvan üretmek için gereken nesil sayısı olarak kırkı bulmak için “akrabalık formüllerini” kullanmışlardı. Loeb, genetikçilere ve onların kendine güvenen hesaplamalarına güvendi ve bu güven, daha sonra Loeb'in kendisi tarafından tanınıp düzeltilmesine rağmen, onlarca yıldır hatırlanan ve aleyhinde tutulan önemli bir hataya yol açtı. Hatta daha sonra Little'dan temin etiği sıçanların akrabalıklarında sorunlar olduğunu buldu. Laboratuvar hayvanlarının yeterli derecede akrabalığını sağlamak için, kendi doğrulama test yöntemi geliştirdi. Günümüzde DNA testi, Loeb'in ticari akrabalıkta rutin kalite kontrol testinin yerini aldı. Ancak 1930'lu yılların eski greft testi hala nihai ayrımı sağlıyor ve çok yakından ilişkili alt türler arasındaki farkı kontrol etmek için hala deri grefti gerekiyor.
Patoloji Şefi olarak görev yapan, plastik cerrah meslektaşları James B. Brown ve Earl Padgett'in çalışmalarını etkileyen kişi, tek yumurta ikizlerinin değiştirilen deri greftlerini kabul edebileceğini belirledi ve bu alanda önemli bir rol oynadı (Brown 1937). 85 Ancak, 12 yıl sonra, bu konudaki çalışmaları, onu en çok eleştirenler tarafından tekrar fark edilecektir.
Loeb, Little'ın eleştirisi üzerine melezlenmiş farelerle yaptığı çalışmalarda, farelerin akrabalık seviyelerinin standartlığına güvenerek, ayrı bir kontrole gerek duymayarak önemli bir hata yapmıştır. Aynı soydan gelen (yetersiz) soydaş fareler arasında yapılan nakillerin başarısız olduğunu belirlemiş ve bunu gizemli bir "daha ince mekanizma" ile ilişkilendirmiştir. Aynı konuda 1945 yılında yayınlanan "The Biological Basis of Individuality" (Bireyselliğin Biyolojik Temeli) adlı kitabında Leob, bireyler arasındaki biyolojik farklılık derecelerini vurgulayarak her bireyin benzersizliğini ve birliğini ortaya koymuştur. Organ nakli gibi işlemlerin başarısını etkileyen bu farklılıkları savunmuş ve her bireyin metabolimasının ve organarııın kendine özgü olduğunu, başka bir bireyden alınan organın alıcının bağışıklık sistemi tarafından reddedileceğini ileri sürmüştür. 96
Dr. Joseph Edward Murray'nin sözleriyle Loeb, "Bu nedenle organ naklinin tamamen "umutsuz" ve sadece bir "zaman kaybı" olduğunu ilan etmiştir." 59
Zaten sayıca çok az bilim insanı ognan nakliyele ilgileniyorlardı. Leo Loeb'un organ nakli alanındaki bildirisinden sonra, iyice zor olan işler daha da zorlaştı. Bilimsel toplum içinde, boşuna bir amaç için koşturan bir grup çılgın araştırmacı olarak görülmeye başlandılar. Ancak Leob'un görüşüne, özellikle Peter Medawar gibi bağışıklık uzmanları ve diğer bilim insanları sert bir şekilde karşı çıktılar. Leob, hatasını daha sonra kabul edip görüşünü geri çekse de organ nakliyle ilgili ortaya koyduğu aynı yumurta ikizleri arasına nakil yapılabileceği, lenfosit ve humoral tepkiler gibi bulguları da sanki lanetliymişçesine yıllarca araştırmacılar görmezden geldiler. İlerleyen zamanda kendileri bu bulguları bir daha keşfedeceklerdi. Bu tartışmalar, organ naklinin gelişimine zarar vererek 20-30 yılın kaybedilmesine neden olacaktı.
Dr. Joseph Edward Murray (1919-2012), "Biz sadece bir hastayı kurtaracağımızı düşündük, tarih yazdığımızı düşünmedik bile." diyerek yıllar sonra bu yaşananları özetledi.
Leo Loeb'un hatasına rağmen, yaptığı çalışmalar organ nakli alanındaki temel prensipleri anlamamıza ve alıcı ile verici arasındaki uyumluluğun önemini vurgulamamıza yardımcı oldu. Aynı zamanda, tümör nakli üzerine gerçekleştirdiği araştırmalar, kanser hücrelerinin kökeni ve davranışı üzerindeki etkileri anlamamıza katkı sağladı. Tıp alanında üretken bir bilim insanı olan Leo Loeb, kanser, doku büyümesi ve immünoloji gibi konularda önemli katkılarda bulunarak, bilimsel ilerlemelere önemli ölçüde katkıda bulunmuştur. 86,87,88,59
Dr. Joseph Edward Murray (1919-2012), "Aslında, temel bilim adamları insan naklinin fizibilitesi konusunda karamsardı. Örneğin, "Bireyselliğin Biyolojik Temeli" adlı kitabında Dr. Leo Loeb, bireysel insanlar arasında transplantasyonun asla mümkün olmayacağını kategorik olarak belirtti. Bu tez, kimileri tarafından dogma olarak kabul edilse de, bana reddedilemez gelmedi. Cerrahlar, doğaları gereği iyimser olma eğilimindedirler."
Bu güzel bilgilendirme için tıp tarihçisi Dr. David Hamilton'a teşekkürler.
Not: Dr. Erwin Gohrbandt (1890-1965), Lili Elbe (1882-1931), Dr. Kurt Warnekros (1882-1949)
2.21 Dr. Erwin Gohrbandt (1890-1965) - Dr. Kurt Warnekros (1882-1949) - Rahim Nakli
1931 yılında, Danimarkalı Lili Elbe adıyla tanınan transeksüel ressam Einar Wegener (1882-1931), Alman cerrahlar Dr. Erwin Gohrbandt (1890-1965) ve Dr. Kurt Warnekros (1882-1949) tarafından Almanya'da gerçekleştirilen bir dizi cinsiyet değiştirme ameliyatına tabi tutuldu. Lili Elbe, çocuk sahibi olma arzusuyla tarihte ilk kez gebelik için rahim nakli yapılan kişi olarak tarihe geçti. Ancak, bu operasyon sonrasında ortaya çıkan komplikasyonlar nedeniyle üç ay sonra yaşamını yitirdi. 24, 25 (2015 yılında bu hikaye, "Danimarkalı kız (The Danish Girl)" adıyla beyaz perdeye taşındı.)
2.22 Dr. Yurii Voronoy (1895-1961) - Kadaverik Donörden Böbrek Nakli
1933 yılının 3 Nisan gününde Ukraynalı Yurii Voronoy, ölen bir donörden altı saat önce alınan bir böbreği naklederek ilk insandan insana böbrek naklini gerçekleştirdi. Ancak hastanın, alıcının kan grubu uyuşmazlığı nedeniyle organ reddine girmesi sonucu, iki gün sonra hayatını kaybetti. 9,11
2.23 Dr. Joseph Igersheimer (1879–1965) - Türkiye'de İlk Başarılı Doku Nakli - Kadaverik Donörden Kornea Nakli
1935 Nazi zulmünden modern Türkiye'ye kaçan Alman Oftalmolog Joseph Igersheimer, 1933-1939 yılları arasında Türkiye'de bulunduğu sırada modern oftalmolojinin mimarıydı. 15 Ekim 1933'te İstanbul Üniversitesi Tıp Fakültesi Göz Hastalıkları Enstitüsü'nün başına geçti. Türkiye de ilk kornea nakli gerçekleştirmiş ve Türkiyede bulunduğu yıllarda 34 kornea nakli yapmıştır. 144,145,146
2.24 Dr. Peter Brian Medawar (1915-1987) - Organ Naklinde İmmünsupresan Kullanılmalı
1942 yılında II. Dünya Savaşı sırasında, daha önce transplantasyona ilgi duymamış olan genç Medawar, yanmış havacıların tedavisi için deri homogreftlerinin kullanımını araştırmak üzere plastik cerrah Thomas Gibson'a katılmak üzere görevlendirildi. Bu tesadüfi görev, modern transplantasyon çağının başlangıcını oluşturdu. Yanık Ünitesi'nde çalışırken, homogreftlerin (deri nakillerinin) her zaman başarısız olduğunu hızla doğruladılar. Yabancı dokulara maruz kalan hayvan embriyolarının dokuları reddetmediğini keşfeder ve bir naklin reddedilmesinin immünolojik faktörlere dayandığı sonucuna varır. Bu fenomen daha öncede başka araştırmacılar tarafından dile getirilmiştir. Önceki araştırmacılar gibi, bu olayın immunolojik bir olay olarak reddi tanımladıklarını fark eder. Organ nakli alan hastalarda bağışıklık sisteminin zayıflatılması gerekliliğini ortaya koydu.
1949 yıllında Medawar ve meslektaşı Billingham, sığırlarda ikiz greftleme deneyleri yaparak, çoğu inek ikizinin grefti kabul ettiğini keşfettiler. Bu şaşırtıcıydı çünkü çoğu sığır ikizi kardeşlerdi ve bazıları farklı cinsiyetlerdeydi. Ağır savaş yaraları olan hastalarda greftlerin tuttuğunu gözdüler. O zaman da bağışıklık sistemini yarattığı engellerin aşılabilir olduğunu anladılar.
Bu keşifler, organ reddinin önlenmesinde ve nakil başarısının artırılmasında büyük bir ilerleme sağladı. Yaptığı çalışmalarla "edinilmiş immunolojik toleransını" tanımlanmasını sağlayan İngiliz zoolog ve immunolog Dr. Peter Brian Medawar (1915-1987), 1960 Nobel Fizyoloji veya Tıp Ödülü'ne meslektaşı Frank Macfarlane Burnet ile birlikte layık görülür.
Savaştan sonra Oxford'a dönen Medawar, tavşanlarda deri homogreftleri üzerine kapsamlı çalışmalar yaptı ve reddin zamanlamasını, histolojik morfolojisini ve immunolojik doğasını daha sağlam bir şekilde belirledi (Medawar 1944). Medawar, lenfatik sistemin greft reddindeki rolünü 20 yıl önce araştırmış James B. Murphy'den habersiz ve Leo Loeb'ın 1930'larda yaptığı çalışmalara da güvenmiyordu. Bu yüzden, greft reddinin humoral bağışıklık (vücut sıvılarından ileri gelen) değil, hücresel bağışıklıkla ilgili olduğunu anlaması bir on yıl daha sürdü (Brent 1997). Antikor bulamadığı için de hayal kırıklığına uğrayan Medawar, transplantasyon reddi konusunu bir kenara bıraktı.
1949'da, tesadüfen bir arkadaş sohbetinde, meslektaşı Hugh Donald ile ikiz sığırları tartışırlarkeni, Donald, aynı yumurta ikizlerinin ayrılabilip ayrılamayacağını sordu. Medawar, ikizler arasında değiştirilen deri greftlerinin sadece aynı yumurta ikizleri tarafından kabul edileceğini belirtti. Bunu denemeye karar verdiler. İkiz sığırlar hakkında yapılan başka bir çalışmada, Ray Owen 1945 yılında çift yumurta ikizlerinin sıklıkla iki kırmızı kan hücresi tipinin karışımına sahip olduğunu bulmuştu. Owen'ın büyük ölçüde unutulmuş makalesinin yayınlanmasından altı yıl sonra, Billingham ve Medawar makaleyi hayranlıkla okudular ve birdenbire sığırların çift yumurta ikizlerinin naklini neden kabul ettiklerini anladılar. Tek yumurta ikizlerinin de rahimde kan alışverişi yapmış olması gerektiğini ve donör hücre kimerizminin yetişkinlikte de devam ettiğini fark ettiler. Bu ikizlerin rahimde değiş tokuş ettikleri kök hücrelerin sadece kırmızı kan hücreleri için değil aynı zamanda lökositler için de olduğunu ve bunların muhtemelen deri greftinin kabulünden sorumlu olduğunu düşündüler. İkizleri deneyini başka türlerde de tekrarlamaya karar vediler. Farelerdeki deneylerde de benzer sonuçları elde ettiler. Allogreft reddinin her zaman kaçınılmaz olmadığını gösterdiler. Bu çalışmanın Ekim 1953'te yayınlanması veya bir sonraki yıl New York'ta düzenlenen New York Academy of Sciences - First tissue Homotransplantation Confrence (New York Bilimler Akademisi - İlk Doku Homotransplantasyonu Konferansı)'nda da dile getirdiler ancak klinikte denenmemiş olması nedeniyle hemen camiada kabul görmedi.
Amerikan Ulusal Tıbbi Araştırma Enstitüsü (National Institute for Medical Research (NIMR))'nde çalışan Peter Medawar, organ reddini anlama konusunda ilerleme kaydetti. Medawar, 1951 yılında bağışıklık reaksiyonlarını tanımlayarak immünsupresan ilaçların kullanılabileceğini önerdi. Kortizon (1949) yeni keşfedilmişti ve daha etkili azatiyoprin 1959'da tanımlanmıştı, ancak nakil cerrahisinin yeterince güçlü bir immünsupresif bulması 1970 yılında siklosporin'in keşfedilmesiyle mümkün oldu. Bu arada, Avustralya'daki Melbourne Üniversitesi'nden Frank Macfarlane Burnet (1899-1985), vücudun bağışıklık hücrelerinin, orada bulunan dokuları vücudun bir parçası olarak kabul etmeyi çok erken öğrendiğini ve yalnızca daha sonra ortaya çıkan materyallere saldırdığını ve saldırdığını ve reddettiğini iddia etti. Medawar ile birlikte, 1960 Nobel Fizyoloji veya Tıp Ödülü'nü "edinilmiş immünolojik toleransın keşfi" için kazandılar. 2,51 Transplantasyonun modern çağı, 1944 yılında Peter Medawar'ın allogreft reddinin immünolojik bir süreç olduğunu göstermesiyle gerçek anlamda başlamıştır. 71
"Tanrı'ya var olduğu için inandığımızı değil, O'na inandığımız için var olduğunu söylemek için makul bir gerekçe gösterilebileceğine inanıyorum... Dünyanın bir unsuru olarak kabul edilen Tanrı, diğer zihin ürünleriyle aynı derecede ve türde nesnel gerçekliğe sahiptir... Tanrı'ya ve genel olarak dini cevaplara olan inançsızlığımdan dolayı pişmanım, çünkü Tanrı'ya inanmak için iyi bilimsel ve felsefi nedenler keşfetmek ve öne sürmek mümkün olsaydı, buna ihtiyacı olan birçok kişiye memnuniyet ve rahatlık vereceğine inanıyorum... Aklın egemenliğinden vazgeçmek ve onun yerine, sahip olduğumuz inanç niyeti ve derecesi ile inancın doğrulanmasını koymak tehlikeli ve yıkıcı olabilir... Ben bir rasyonalistim - bugünlerde bir dönem parçası, itiraf ediyorum... 70 Din, iddia ettiği rahatlığın çok hoş karşılanacağı hiçbir durumda beni desteklemedi.. Bilim, çözülebilir olanın sanatıdır. 75
Tanrı'ya olan inançsızlığımdan pişmanlık duymuyorum. 70
2.25 Dr. Vladimir Petroviç Demikhov (1916-1998) - Organ Nakli Biliminin Babası
Tıp dünyasına "Transplantoloji" (organ nakli bilimi) kavramını kazandıran doktor.
1916 yılında Rusya'nın Kherson bölgesinde doğan Vladimir Petroviç Demikhov, hayvanlarda kalp, akciğer ve baş nakli gerçekleştirerek tıp tarihine damgasını vurdu. 1946 yılında, ilk defa bir köpeğin kalbini başka bir köpeğe nakletti. Ardından 1954 yılında, iki köpeğin başını birleştirerek iki başlı bir köpek yarattı. Bu deneyler, organ nakli konusunda önemli bir ilerleme kaydetmesine neden oldu. Demikhov, 1998 yılında Moskova'da hayatını kaybetti. 12
Vladimir Demikhov, Dr. Alexis Carrel'den yaklaşık 40 yıl sonra 1946 yılında, bir köpeğe ilk kez kalp ve akciğer nakli yaptığında akciğer transplantasyonuna yönelik ilk girişimleri geliştirdi. Bu deneyi 1947'de bir köpekte ilk tek başına akciğer nakli ile takip etti. Damarların bağlantılarının (anastomoz) açılması nedeniyle başarı elde edemedi. Aynı yıl daha sonra bir köpeğe alt lob transplantasyonu yaptı ve 10 günlük sağkalım elde etti. Köpek bronşların bozulması nedeniyle öldü. 28
1960 yılında doktorasını tamamladığı "Hayati Organların Deneysel Nakli" adlı monografisinde, organ nakli bilimi anlamına gelen "transplantoloji" terimini kullanarak, organ nakli ve greftlerin araştırılması, geliştirilmesi, uygulanması ve yönetimi ile ilgilenen bir tıp dalının kurucusu oldu. 12
Çalışmalarına hayran kalan Güney Afrikalı kalp cerrahı Dr. Christiaan Barnard, Demikhov'un deneylerini inceledi ve insan kalp naklinin gerçek bir olasılık olduğuna ikna oldu. Barnard, 1960 ve 1963'te Demikhov'un Moskova'daki laboratuvarını iki kez ziyaret etti. Bu ziyaretlerden ilham alarak, 1967'de dünyanın ilk başarılı insan kalp nakli ameliyatını gerçekleştirdi. Barnard, daha sonra Demikhov'u "kalp ve akciğer naklinin babası" olarak adlandırdı. 12
Bilimsel katkı
Demikhov belki de en çok iki başlı köpek deneyleriyle ünlüdür.
- 1937 – İlk kardiyak destek cihazı (yapay kalp)
- 1946 – İlk intratorasik heterotopik kalp nakli (göğüs boşluğuna)
- 1946 – İlk kalp-akciğer nakli
- 1947 – İlk akciğer nakli
- 1948 – İlk karaciğer nakli
- 1951 – İlk ortotopik (doğru pozisyonda) kalp nakli
- 1952 – İlk meme-koroner anastomoz
- 1953 – İlk başarılı deneysel koroner arter baypas operasyonu
- 1954 – İlk kafa nakli
Yukarıda sayılan cerrahi işlemlerin tamamı sıcakkanlı hayvanlar (insan olmayan) üzerinde gerçekleştirilmiştir. 12
Vladimir Petroviç Demikhov'un 100. doğum yılına özel hazırlanmış Türk Toraks Derneği'nin bülteninde Dr. Necati Çıtak'ın kaleme aldığı makaleye tıklayara kerişebilirsiniz.
2.26 Dr. Willem Johan Kolff (1911-2009) - İlk Yapay Organı, Diyaliz Makinasını Geliştirdi
1943 yılında, Hollandalı doktor Dr. Willem Kolff, diyalizinin öncüsü olarak kabul edilir; çünkü ilk yapay böbreği olan diyalizörü geliştirdi. İlerleyen iki yıl içinde, akut böbrek yetmezliği yaşayan 16 hastayı tedavi etmeye çalıştı, ancak pek başarılı olamadı. Ancak, 1945 yılında yaşanan bir olay her şeyi değiştirdi. Üremik komada bulunan 67 yaşındaki bir kadın, Kolff'un diyalizörü ile yapılan 11 saatlik hemodiyaliz sonrasında bilincini yeniden kazandı. Bu olayın ardından kadın, Kolff'un geliştirdiği yöntem sayesinde başka bir rahatsızlık nedeniyle hayatını kaybedene kadar yedi yıl daha yaşadı. 134
2.27 Dr. Joseph Edward Murray (1919-2012) - Kadaverik Donörden İlk Başarılı Deri Nakli
1944 yılında, 23 Aralık'ta, 22 yaşındaki bir havacı olan Charles Woods, yıkıcı bir kaza geçirdi. Woods, Himalayalar üzerinde (Kurmitola, Hindistan'dan Lüliang, Çin'e) "Kambur"u uçurmak ve Japonlarla savaşan Çin Ordusu'nun Uçan Kaplanlarına 106 tonluk havacılık yakıtını taşımakla görevlendirildi. Woods'un yardımcı pilotunun yaptığı bir hata, uçağının kalkışta patlamasına neden oldu. Yangın, Woods'un vücudunun yüzde 70'inden fazlasında üçüncü derece yanıklara neden oldu ve yüzünü sildi. Hiç kimse bu kadar büyük yanıklardan kurtulmamıştı. İşlevsel bir deriden yoksun olan Woods, ciddi sıvı kaybı, enfeksiyon, şok ve ölüme maruz kaldı.
Woods'un hayatını kurtarmak üzere görevlendirilen ABD Ordusu cerrahi ekibinden Dr. Murray, "Bir sonraki zorluğumuz, Woods'un yüzünü yeniden şekillendirmek ve bir gün tekrar uçağa pilotluk yapmasına izin verebilecek elleri yaratmaktı." Kazadan 6 hafta sonra, Pennsylvania'daki Valley Forge Genel Hastanesindeki sağlık ekibi, yakın zamanda ölen bir askerden Woods'a deri aşıladı. Bu greft başarılı oldu; "Muhtemelen zayıflamış durumu nedeniyle, bağışıklık tepkisi zayıflamıştı. İki yıl süren 24 ameliyatın ardından, vücudunun diğer bölgelerinden alınan deriyle burnunu, kulaklarını, göz kapaklarını ve dudaklarını yeniden inşa ettiler, ona işlevsel eller kazandırdılar.
Ancak, Woods'un görüntüsü hiçbir zaman eski haline dönmedi. Yine de, elde edilebilecek en iyi sonuçları elde ettiklerinde, Woods aynaya baktı, dünyaya yürüdü, evlendi, aile kurdu, tekrar uçmaya başladı, başarılı bir iş kurdu ve 58 yıl daha yaşadı. 2004 yılında 84 yaşında öldü. 62,63
Dr. Murray, Woods'un başarılı iyileşmesinden etkilenerek, özellikle organ nakli konusunda büyülenmişti. Genel olarak, deri dışında yapılan organ nakillerinin bağışıklık reddine uğrayacağı için mümkün olamayacağına dair yaygın bir görüş vardı. Ancak Murray, "Eğer bir şey, Woods'un bağışıklık sistemini evcilleştirebiliyorsa, neden organ nakilleri de mümkün olmasın ki?" düşüncesini benimsemiştir.
2.28 Dr. George W. Hyatt (1920-1993) - İlk Doku Bankası Kuruldu
1949’yılında ABD Donanması Doku Bankası 1949 yılında Maryland, Bethesda'daki Donanma Tıp Merkezi'nde ortopedi cerrahı olan Dr. George Hyatt tarafından kurulmuştur. Donanma programı dünyada türünün ilk örneğiydi ve bugün takip edilen standartların çoğunu oluşturdu.
2.29 Dr. Henri Métras (1917-1957) - Hayvanlarda Başarılı Sol Akciğer Nakli
Deneysel olarak, 1947-1948'de bir dizi hayvan üzerinde akciğer nakli tekniğini geliştirdi ve uyguladı. 13
1950’de Fransız cerrah köpeklerde ilk başarılı sol akciğer transplantasyonunu bildirmiştir.
1940 - 1950'ler boyunca Vladimir Demikhov ve Henry Metras da dahil olmak üzere çeşitli öncülerin hayvan deneyleri, ilk olarak organ nakli prosedürün teknik olarak mümkün olduğunu gösterdi. Nakil için uygun teknikler ve araçlar geliştirildi.
III. İnsanlar Üzerinde Organ Nakli Denemeleri
James D. Hardy, "Hayvanlarda deneysel akciğer transplantasyonuna 1950'lerin ikinci yarısında başladık. Çoğu köpek olmak üzere birkaç yüz hayvanı kapsayan çok çeşitli çalışmalar yapıldı. Bu araştırmalar arasında ameliyat teknikleri, yeniden nakledilen akciğerin işlevi, lenfatiklerin rejenerasyonu, sinirlerin rejenerasyonu (histolojik olarak ve Hering-Breuer refleksinin geri dönüşünde yansıtıldığı gibi), hilum yapılarının diferansiyel bölünmesinin solunum üzerindeki etkisi, allotransplantasyon (indüklenmiş pulmoner hipertansiyonun giderilmesi dahil) ve yavru köpeklerde yeniden nakledilen akciğerin büyümesi yer aldı. Bu araştırmaların çoğu yayınlandı. Dr. Fikri Alican önemli katkılarda bulundu." 14
Not: Jasper, Indianallı 44 yaşındaki Ruth Tucker, yukarıda resmi bulunan kişi, 17 Haziran 1950 Cumartesi günü Little Company of Mary Hastanesi'nde gerçekleşen ilk böbrek nakli operasyonunun alıcısıydı. Tucker, operasyondan sonra dört yıldan fazla bir süre yaşadı, aktif bir yaşam tarzına geri döndü ve nakil ile ilgisi olmayan bir koroner tıkanıklık nedeniyle hayatını kaybetti.
3.1 Dr. Richard Lawler (1895-1982) - Kadaverik Donörden Böbrek Nakli
1950 yılında Amerika'dan cerrah Dr. Richard Lawler (1895-1982, fotoğrafta soldan birinci) liderliğindeki ekip, Jasper, Indiana'da yaşayan, kız kardeşi ve annesinin aynı hastalıktan kaybetmiş 44 yaşındaki polikistik böbrek hastası Howerd Ruth Tucker'a 17 Haziran Cumartesi günü Little Company of Mary Hastanesi'nde ilk böbrek nakli gerçekleştirildi. Tucker, nakil sonrasında dört yıl boyunca aktif bir yaşam sürdü, ancak nakille ilgisi olmayan bir koroner oklüzyon nedeniyle yaşamını yitirdi. Kadavradan yapılan nakil operasyonu sonrasında böbrek, fonksiyonlarını 53 gün süreyle sürdürdü, organ reddi gelişmesi üzerine 10 ay sonra nakledilen böbrek geri alındı.
Donör böbreği, karaciğer sirozu nedeniyle hayatını kaybetmiş bir hastadan alındı. Böbreğin donörden alınmasından 45 dakika sonra operasyon tamamlandı. Tucker bir ay sonra hastaneden taburcu edildi. 8,26,52 Ekibinde Op. Dr. James Ward West (1914-2012, fotoğrafta ortada) ve Op. Dr. Dr. Raymond Murphy (1923-1, fotoğrafta en sağda)'de yer aldı.
3.2 Dr. Jean Hamburger (1909-1992) - Canlı Donörden Böbrek Nakli
1952 yılında 16 yaşındaki genç marangoz Marius Renard, bir iskelenin üzerinden düşerek yaralanmış ve kontrol edilemeyen bir kanama başlamıştır. O dönemde ileri tetkik teknolojisi henüz geliştirilmediği için acil serviste doktor, genç marangozun sol böbreği olmadan doğduğunu tespit edememiş ve Marius'un sağ böbreği alınmıştır.
Durumu öğrenen Marius'un ailesi, nefrolojinin öncülerinden Fransuz Cerrah Profesör Jean Hamburger (1909-1992)'e başvurmuştur. Necker Hastanesi'nde profesör ve ekibi, annesi Gilberte'nin bağışladığı böbrekle Marius'a nakli başarıyla gerçekleştirirler. Böylece tıp tarihinde ilk canlı vericiden böbrek nakli, 24 Aralık 1952 Çarşamba gecesi başarılı gibi görünen bir operasyonla gerçekleştirilmiştir. İlk canlı donör anne Gilberte Renard oldu. Ancak üç hafta sonra, Marius Renard organ reddi nedeniyle yaşamını yitirmiştir. 8,27
Dr. Régis Prévost, 8 Aralık 2019 tarihinde L'Observateur dergisine verdiği röportajda, "Anatomi öğretmenimiz bize temelleri hatırlatmak için bu hikayeden yola çıkarak 'Bir hastanın iki böbreği olup olmadığını kontrol etmeden bir böbreği çıkaramazsınız" dedi. Ancak, 1952 yılında gerçekleşen bu olayda, doktorların şu anda sahip olduğumuz teknolojilere erişimi yoktu. "Radyoloji henüz gelişmemişti" diye ekledi. 57
3.3 Dr. Joseph Edward Murray (1919-2012) - Canlı Donörden İlk Başarılı Böbrek Nakli
1954 yılında yine bir noel arifesinde Amerikalı doktorlar üroloji cerrahı J. Hartwell Harrison, plastik cerrah John P. Merrill ve nefrolojinin babası olarak kabul edilen böbrek hastalıkları konusunda araştırmacı doktor Joseph Murray'in öncülüğünde multidisipliner bir ekip, tıbbi tarihinde bir dönüm noktası olan ilk canlı donörden başarılı bir böbrek naklini 23 Aralık Perşembe günü gerçekleştirdiler. Richard J. Herrick (1931-1963), 23 yaşında bir monozigotik (tek yumurta) ikiziydi ve kronik nefrit nedeniyle ölüyordu. En büyük kardeşi Van, Richard'ın doktoru David C. Miller'a, Richard'ın en büyük kardeşi Van, doktoru David C. Miller'a, eğer Richard'ın hayatını kurtarmak için kendi böbreğini vermesi gerekiyorsa, onu kurtarmak için her şeyi yapabileceğini söyledi. Ancak, o dönemde organ naklinde en büyük engel, bağışıklık sisteminin yarattığı bariyerdi. Bu nedenle, bu mümkün değildi ve organ reddi kaçınılmazdı. Umutsuzluğa kapıldığı bir anda, doktor David C. Miller'ın zihninde Peter Bent Brigham Hastanesi ve Harvard Tıp Okulu'nda çalışan bazı doktorların ve bilim adamlarının organ nakli konusunda çözüm araştırdıklarını hatırladı. Bu ekip, organları iflas etmiş hastalara sağlıklı böbrek nakli yapmanın yollarını bulmaya çalışıyor ve bu ameliyatı denemek için uygun ikizleri arıyorlardı. Miller'ın aklına, bu çabalarda kullanılabilecek potansiyel bir donör olarak Richard'ın ikiz kardeşi Ronald geldi.
Murray, "Hayatımızın sona erdiği an aslında herşeyin tamamen sona erdiği andır ve insanlık tarihinde, tek bir organın bile başarısızlığı, etkili bir ölüm cezası anlamına geliyordu. Tıp, organları kurtarmaya ve yaşamı uzatmaya yönelik çok çaba harcamıştı; ancak sorun, bu çabaların başarısızlıkla sonuçlanmış olmasıydı."
Yüzde 100 reddedilme oranları nedeniyle, organ ve vücut bütünlüğü tam olan sağlıklı bireylerden canlı donörlerle yapılan denemelere hiç kimse cesaret edemiyordu. Aslında, temel bilim adamları insan naklinin fizibilitesi konusunda karamsardı. Örneğin, 1950'lerde ünlü biyolog Leo Loeb, "Bireyselliğin Biyolojik Temeli" adlı kitabında, her bireyin birbirinden farklı olduğu için birbirlerine verecekleri doku ve organlarda benzersizlikten dolayı birbirlerine uymayacağını belirterek, insanlar arasında transplantasyonun asla mümkün olmayacağını kategorik olarak ifade etti. Tezi, kimileri tarafından dogma olarak kabul edilse de bana reddedilemez gelmedi.
Dr. Murray, "Cerrahlar, doğası gereği iyimser olma eğilimindedir." diyerek, nakledilen organların uzun süre işlevselliğini sürdürebilmesi için yeni yöntemlere ihtiyaç olduğuna inanarak bu konuda çalışmalar yürütüyordu. Şimdi, iki yaşamdan birisi hızla sona ererken, sağlıklı olana zarar vermeden bu hızla yaklaşan sonu yavaşlatabilir miydik, durdurabilir miydik? Ve işe tüm bu sonuçlar karşısında soğukkanlı kaldı ve "Patolojik bir iyimser olmakla suçlandım" diye tarihe not düşecekti Murray.
Ronald, verici olmayı kabul edince, ekipte her ikisini deneysel prosedürde testlere tabi tuttular. Murray ve meslektaşları, her bir kardeşten diğerine küçük deri greftleri yaparak kardeşlerin eşleşmesini test ettiler ve benzeştiklerini doğrulamak için ikisinin parmak izini de aldılar. Bu yüksek orandaki benzeşme, bağışıklık reaksiyonu problemlerini azaltacaktı.
O güne kadar gerçekleştirilen organ nakillerinde organ reddiyle karşılaşılması, cerrah ekibini sağlıklı bir bireyi riske atma konusunda etik zorluklarla yüzleştirdi. Bu durum, çalışmalarını sürdüren Murray'in dikkatini çekti. Ameliyattan önce birçok kişinin organ nakli fikrine karşı çıkarak bunu bir bedene saygısızlık olarak gördüğünü gözlemledi. Diğerleri ise sağlıklı insanlar üzerinde ameliyat yapmanın etik olmadığını savundu. Tıp dergilerinin editörleri, Hipokrat yeminine aykırı olduğunu belirterek asla kimseye zarar vermemeye dair kuralın ihlal edildiğini yazdılar. Hatta bazıları, yaşanan organ redleri nedeniyle organ naklinin etik olmadığını iddia ederek, sağlıklı insanlar üzerinde ameliyat yapmanın gereksiz olduğunu savundular. Ancak Ronald, "Dünyada kardeşimin hayatını kurtarabilecek tek kişi olduğumu biliyordum, bu yüzden bunu yapacağım" diyerek sorunları kabul etti ve riski göze alarak, nakil sürecindeki tüm engelleri aşmayı başardılar. Murray, "Eğer bir böbrek bir vücuttan diğerine nakledilebiliyorsa, o zaman neden bir kalp ya da neden akciğer gibi diğer organlar da nakledilmesin?"
Murray, "Organı çıkarma işlemi başarılı bir şekilde ilerledi; sonuçta kesip çıkarıyorsunuz. Ancak, tekrar yerine koymak çok daha karmaşık bir konu olarak karşımıza çıkıyor."
Başarılı ameliyat, Herrick'in erkek kardeşini sekiz yıl boyunca hayatta tuttu ve Birleşik Organ Paylaşımı Ağı'na göre ilk başarılı organ nakli oldu. Baş cerrah Dr Joseph Murray, Nobel ödülünü kazanmaya devam etti. Tarihe ilk donör olarak geçen Ronald Lee Herrick (1931-2010), ilk donör 27 Aralık 2010 tarihinde 79 yaşında hayata veda etti. Richard'ın hayatını kurtarmakla kalmayıp, aynı zamanda dünya çapında onbinlerce başka nakil alıcısının da yolunu açtığını asla unutmamalıyız. Ronald'ın fedakarlığı ve cesareti, organ nakli alanında önemli bir dönüm noktasını temsil etti. Başarılı ameliyat, Richard'ın hayatta kalmasını sağlarken, aynı zamanda binlerce başka nakil alıcısına da umut ışığı oldu. 2,8,59,60,61
Murray, 1990 yılında Nobel fizyoloji veya tıp ödülünü, kemik iliği nakli konusundaki çalışmalarıyla kazanan Dr E Donnall Thomas ile paylaştı. 164
İlk başarılı organ nakline imza atan Murray, tarihe "İlk Organ Nakli Cerrahı" olarak geçti. 103
3.4 Dr. Gordon F. Murray (1939-2018) - Kadavradan Başarılı ilk Kalp Kapakçığı Nakli
1955 yılında Kanadalı cerrah Dr. Gordon F. Murray, kadavradan (otomobil kazasında hayatını kaybeden bir erkek donörden) aldığı aort kapağını başka bir hastaya naklederek dünyanın ilk kalp kapakçığı naklini gerçekleştirdi. Nakledilen kapak sekiz yıl boyunca iyi çalıştı. 51,64,65
3.5 Organ Nakli Üzerine Bilimsel Topluluklar Kurulmaya Başladı - Yayınlar Faaliyeti Geçti
1955 yılında ilk başarılı böbrek naklinden sonra organ nakline artan ilgiyle birlikte organ nakli üzerine bilimsel dernek ve yayınlar faaliyete geçmeye başladı. Örneğin, hayat kurtaran teknolojilerin geliştirilmesiyle sonuçlanan çözümler sunmak adına ASAIO (the American Society for Artificial Internal Organs/Amerikan Yapay İç Organlar Derneği) kuruldu. 42
3.6 Dr. Edward Donnall Thomas (1920-2012) - Canlıdan (akrabadan) ilk Kemik İliği Nakli
1958 yılında Amerikalı Dr. E. Donnall Thomas, tarihteki ilk başarılı kemik iliği nakli gerçekleştirerek hastanın uzun süre hayatta kalmasını sağladı. Daha önceki çalışmalarda kemik iliği naklindeki reddetme sorununu aşamayan Thomas, bu sefer tek yumurta ikizlerinde başarı elde etti. 1959 yılında, tüm vücut ışınlamasını takiben tek yumurta ikizinden alınan iliğin infüzyonu ile löseminin tamamen iyileştiğini gösteren bir çalışmanın raporunu yayınladı.
Thomas, daha sonra donör ve alıcının dokularını birbirine mümkün olduğunca yakın eşleştirmek için yöntemler geliştirdi. Ayrıca, ikincisinin birincisinin iliğini reddetmesini (graft-versus-host hastalığı) en aza indirmek ve naklin reddedilme olasılığını azaltmak için çeşitli teknikleri benimsedi. Bu iyileştirmeler, 1968 yılında, tek yumurta ikizi olmayan bir akrabadan alınan kemik iliği kullanılarak bir lösemi hastasında ilk başarılı kemik iliği naklini gerçekleştirmesini sağladı.
Bu önemli keşiflerinden dolayı, Thomas ve Joseph E. Murray, 1990 Nobel Fizyoloji veya Tıp Ödülü'nün ortak sahipleri oldu. 66,67
Vaka -1: İlk ilik nakli adayı, 2 yaşında ve 11 aylık tek yumurta ikizi kız çocuğu. Mary Imogene Bassett Hastanesi'ne 4 Ekim 1958'de başvurdu. Normal bir gelişim öyküsüne sahipti, ancak 11 Haziran 1958'de anjiyonörotik teşhisi kondu ve 25 Temmuz 1958'de akut lösemi tanısı aldı. 4 Ağustos, 27 Ağustos ve 14 Eylül'de tam kandan kemoterapi uygulandı, ancak sonuç alınamayınca ilik nakli için Dr. Thomas'a yönlendirildi. Tedavi, 10 Ekim'de başladı ve gidip gelmelerle devam etti; Lösemi belirtileri gözlenmedi. 17 Mart'ta hastaneden taburcu edildi. Ancak, 21 Mart'ta evde düşerek ağır yaralandı ve 26 Mart'ta yaşamını yitirdi. Ölüm sonrası muayene yapılmadı. Dr. Thomas, 6 aylık mücadelesinin de net bir sonuç ortaya koyamadığı için ikinci bir vakasını sunar. 102
Vaka -2 :1958 yılında, normal büyüme ve gelişme geçmişine sahip dört yaşında ve dokuz aylık tek yumurta ikizi kız çocuğu, Kasım 1957'de şikayetler yaşamaya başladı. Nisan 1958'de, kendisine akut lösemi teşhisi konuldu. Ancak tedaviler beklenen sonuçları vermediğinde, 10 Aralık 1958'de Mary Imogene Bassett Hastanesi'ne tüm vücut ışınlaması ve ilik nakli için nakledildi. 15 ve 16 Aralık'ta tüm vücut ışınlaması gerçekleştirildi. Işınlamadan sonraki 17 Aralık'ta, normal ikiz ameliyathaneye alındı ve genel anestezi altında toplam 20 ilik aspirasyonu yapıldı. Bu işlemlerden sonra elde edilen ilik, hemen hastaya uygulandı. On üçüncü günde ilik fonksiyonunun geri döndüğü ve hastanın klinik durumunda iyileşme görüldü. Işınlamadan otuz gün sonra yapılan kemik iliği aspirasyonu normal sonuç verdi. Hasta normal seyrini sürdürdü ve 22 Ocak 1959'da hastaneden taburcu edildi. Işınlamadan 12 hafta sonra kemik ağrısı gelişene kadar durumu iyiydi. İlik aspirasyonunda tekrarlayan lösemi tespit edildi. tedavisine başlandı. Makalenin yazıldığı sırada ışınlamadan 18 hafta sonra lösemi kısmi düzelme gösterdi. 68 (Makalesini yayınlanması için 5 Mayıs 1959'da sunmuş, ve 19 Haziran'da kabul edilmiş. 102 Yaklaşık 5 aydır hastası yaşıyor.)
3.7 Dr. Jean-Baptiste-Gabriel-Joachim Dausset (1916-2009) - İlk Antikorun Tanımlanması ve Doku Uyumu ile Eşleştirmenin Keşfi
1958 yılında Fransız immünolog Dausset ilk antijen sunan lökositi keşfettiğini yayınladı. Bu hücreler, bağışıklık sisteminin yabancı maddeleri tanımasına yardımcı olduğunu duyurdu. Bu buluşuyla Dausset, "immünolojik reaksiyonları düzenleyen hücre yüzeyindeki genetik olarak belirlenmiş yapılara ilişkin keşifleri nedeniyle" 1980 Nobel Fizyoloji veya Tıp Ödülü'nün üç ortak sahibinden birisi oldu. 51
Jean Dausset, bir dizi kan nakli alıcısında gözlemlenen ciddi beyaz kan hücresi (lökosit) azalmasını araştırmaya başladı. Hücre kaybının, transfüzyon (kan nakli) yoluyla alınan yabancı lökositlere karşı vücudun kendi beyaz kan hücrelerinden kaçınma sırasında ortaya çıkan antikor reaksiyonlarından kaynaklandığını keşfetti. Bu antikor reaksiyonlarının, daha sonra insan lökosit antijenleri (HLA) olarak adlandırılan yabancı beyaz kan hücrelerinin yüzeyinde bulunan belirli antijenler tarafından tetiklendiğini doğru bir şekilde tahmin etti. Bu antijenlerin, doku nakillerinde başarılı olup olamayacağını belirlemede son derece önemli olduğu kanıtlandı. Dausset, vücuttaki bağışıklık tepkileri alanındaki araştırmalarını ilerletmek için gönüllü bir donör ile hastalar arasında kan nakli gerçekleştirdi. Alıcının vücudunda bulunan ve aslen donörün kanından gelen antijen sunan lökositlerin yeteneğini test ediyordu. Dausset 1958 yılında MAC (günümüzde HLA-A2 olarak bilinmektedir) adı verilen ve bir löko-aglüntinat olan bir antikor keşfetti; MAC kısaltması aslında Dausset ve meslektaşlarının araştırma sırasında kanlarını kullandıkları donörlerin isimlerinin baş harflerinden oluşuyordu. 81
"Her insan farklıdır, her insan eşsizdir ve bu da onun onurunu yüceltir. Yeryüzünde tek yumurta ikizleri dışında hiçbir zaman birbirinin tıpatıp aynısı iki birey olmamıştır ve olmayacaktır. . .
Tüm insanlık için genetik farklılıklar evrim ve hayatta kalmak için gereklidir. Fiziksel farklılıklar paha biçilmez hazinelerdir. Aynı şey ahlaki, entelektüel ve dini farklılıklar için de geçerlidir. Onlara yalnızca hoşgörü göstermekle kalmamalı, aynı zamanda onları geliştirmeliyiz.". 69
3.8 Farmakolog Gertrude Belle Elion (1918-1999) ve Dr. George Herbert Hitchings (1905-1998) - Azatioprin: Organ Naklinde Bağışıklık Sistemini Baskılamada Kanser İlacının Kullanılması
1962 yılında Amerikalı farmakolog Elion ve meslektaşı Dr. Hitchings, ilaç araştırmalarında BW 57-322 adını verdikleri ve 1957 yılında sentezledikleri Azatioprin (Imuran)'i, başlangıçta bir kemoterapi ilacı olarak geliştirdiler. Daha sonra bu bileşiğin, vücudun yabancı dokulara karşı bağışıklık tepkisini baskılayan bir antirejeksiyon ilacı olarak da işlev gördüğünü keşfettiler ve böbrek nakli için önerdiler.
3.9 Dr. Joseph Edward Murray (1919-2012) - Kadaverik Donörden İlk Başarılı Böbrek Nakli
1962 yılında Dr. Joseph E. Murray, 5 Nisan gününde, Dr. Peter Brian Medawar'ın önerisiyle, azatioprin ve prednizonun kombinasyonunu içeren bir tedavi yöntemiyle, akraba olmayan kadaverik donörden ilk başarılı böbrek naklini gerçekleştirdi.Bu nakil, tıp tarihinde akraba olmayan bir renal allogreftin 17 ay boyunca çalıştığı ve kimyasal immünosupresyonun başarıyla uygulandığı ilk örnekti.
Bu iki ilacın kombinasyonu, siklosporin'in 1978'de klinik kullanıma sunulmasına kadar antirejeksiyon tedavisinin standart yöntemi oldu. Azatioprin, FDA tarafından 20 Mart 1968'de onaylandı. 2,72,73,74,76
Alıcı, 23 yaşında, 2 çocuk babası ve muhasebeci olan Melbourne Doucette Jr. idi. 22 Ocak 1964'te, canlı bir çocuk bağışçıdan bir böbrek nakli daha gerçekleştirildi. Peter Bent Brigham Hastanesi yetkilileri, Ocak ayındaki bu operasyonun dünyanın herhangi bir yerinde önceki nakle yardımcı olmak üzere ikinci bir böbreğin nakledildiği ilk operasyon olduğunu belirttiler. Doucette, 2 Temmuz 1964'te Peter Bent Brigham Hastanesi'nde vefat etti. Onun için yapılan duyuruda, "Doucette'in ilk böbreğinin uzun süre hayatta kalması, hem burada hem de yurtdışında tıbbi araştırmalar için bir teşvik oldu" ifadesine yer verildi. 77,78
3.10 Türkiye'nin İlk Doku Bankası Kuruldu - Ankara Göz Bankası
1963 yılında, Türkiye'deki ilk göz bankası, Vehbi Koç'un öncülüğünde Ankara Üniversitesi Hastanesi'nde Dr. Süreyya Gördüren başkanlığında kuruldu. Aynı yıl içinde, Dr. Süreyya Gördüren tarafından kornea nakilleri başlatıldı. 147,149
3.11 Türkiye'de Kalp ve Akciğer Nakli Üzerine Hayvan Çalışmaları Başladı
1963 yılında, İstanbul Göğüs Kalp ve Damar Cerrahisi Merkezi, 1963 yılında hayvanlar üzerinde deneylere başlamıştır. Bu yıllarda özellikle hayvanlarda deney amaçlı yapılan kalp nakillerinde akciğer dahil tüm ara damarların değiştirilmesi ile gerçekleştirilmiştir. 142
Dr. Cemal Asım Kutlu, Türkiye'de akciğer nakli tarihinden bahsederdek Dr. Cemil Aksoy (1921- 1977)'dan bahseder. 143,216
3.12 Dr. Thomas Earl Starzl (1926-2017) - İlk Karaciğer Nakli
1963 yılında Amerikalı cerrah Thomas E. Starzl, eksik bir karaciğerle doğan üç yaşındaki Bennie Solis üzerinde 1 Mart 1963 günü ilk karaciğer nakli denemesini gerçekleştirdi. Ne yazık ki, hastası kontrolsüz kanama nedeniyle birkaç gün içinde yaşamını yitirdi. 79
3.13 Dr. James D. Hardy (1918-2003) - Kadaverik Donörden ilk Akciğer Nakli - (LTx)
1963 yılında, Türk hekimler Dr. Fikri Alican (1929-2015) ve Dr. Şadan Eraslan'ın (1927-2000) da aralarında bulunduğu ekip, Mississippi Üniversitesi Tıp Merkezi (UMMC)'nden Amerikalı cerrah James D. Hardy (1918-2003) önderliğinde, 11 Haziran 1963'te ilk kadaverik donörden insandan insana akciğer naklini gerçekleştirdi. Ne yazık ki, altta yatan böbrek hastalığı nedeniyle hayatını kaybeden 58 yaşındaki hasta John Richard Russell (1905-1963), tek taraflı akciğer nakliyle ancak 18 gün yaşayabildi. 1963 yılında Dr. Alican ve Dr. Eraslan hocalarımızın elleriyle dokundukları ilk akciğer naklinden tam 46 yıl sonra, 2009 yılında Dr. Cemal Asım Kutlu, Türkiye'de aktif olarak ilk akciğer naklini başlattı.
Fikri Alican ve Şadan Eraslan gibi iki Türk hekimin de yer aldığı ekip, Dr. Hardy liderliğinde klinik akciğer transplantasyonu öncesi uzun yıllar boyunca 400'den fazla köpek üzerinde transplantasyon denemeleri gerçekleştirdi. İmmünsüpresif (bağışıklık baskılayıcı ilaçlar) verilmeyen köpeklerde homograftın ortalama yedi-sekiz günde reddedildiğini, azatioprin ile tedavi edilen köpeklerde ise rejeksiyonun 30 güne kadar geciktirilebildiğini önceden göstermişti. Akciğer nakli ve baskılayıcı tedaviyle ilgili operasyon teknikleri ile ilgili araştırmalar, birçok köpek üzerinde yapılan çalışmalarla açıklığa kavuşturulduktan sonra Dr. Hardy, bu bulgular temelinde, uygun hastalarda insana akciğer nakli gerçekleştirmek ve son dönem akciğer hastalarına umut olmak amacıyla hazırlıklara başladı.
UMMC Cerrahi Bölümü Başkanı Dr. Marc Mitchell, akciğer naklinin kalp naklinden daha zor olduğunu söylüyor. Hardy'nin ilk akciğer naklini kalp nakli yapmadan önce yapmasının ilginç bir seçim olduğunu düşünüyor.
Ancak o dönemde organ naklinde insan denek araştırmalarını düzenleyen temel belgeler ve prensipler henüz yazılmamıştı. Transplantasyon teknolojisi yeni yeni gelişmekteydi ve Dr. Hardy, bu alanda sadece bir öncüydü. Bu konuda doğru soruları sorarak belirli kriterler koymaya başladılar.
Ekip tarafından belirlenen kriterlere göre:
a. Hastanın, transplantasyonda kaybedilme olasılığını göze almayı gerektiren ölümcül bir primer hastalığının olması,
b. Hastanın akciğer transplantasyonundan fayda görme ihtimalinin bulunması,
c. Akciğer eksplantasyonu (canlı dokunun yapay ortamda yaşatılması) sırasında sağlam akciğer dokusunun çıkarılmayacağından emin olunması,
d. Teknik olarak sol akciğer transplantasyonunun daha kolay olduğundan dolayı, ilk hastada sol akciğer transplantasyonu yapılması gerekliliği bulunmaktaydı.
Bu kriterlere uygun bir aday bir yıl sonra bulundu. 15 Nisan 1963'te, Parchman'daki Mississippi Eyalet Hapishanesi'nde müebbet hapis cezasına çarptırılan 58 yaşındaki John Richard Russell, ileri amfizemden dolayı istirahatte nefes darlığı ve tekrarlayan ataklar gösterdiği için Üniversite Hastanesine yatırıldı. Antibiyotiklere dirençli tekrarlayan zatürre nöbetleri geçiriyordu. Sol akciğerindeki skuamöz hücreli karsinom ve sağ akciğerindeki ilerlemiş amfizem, Russell'ı zayıflatmıştı. Ayrıca, her iki böbrekte akut böbrek iltihabı, ömrünün uzun olmadığını gösteriyordu.
Tıp Fakültesi'nin o zamanki dekanı Dr. Robert Marston, Hardy'ye üzerinde mutabık kalınan belirli koşullar altında insan akciğeri nakli yapma izni vermişti. Daha ileri testlerden sonra Hardy, Russell'a hastalıklı sol akciğeri için akciğer nakledilmesi seçeneğini sundu. Şaşırtıcı olmayan bir şekilde, Russell, Dr. James Hardy'nin önerisini kabul ederek, ilk insandan insana ilk akciğer nakli olmayı gönüllü olarak seçti.
11 Haziran 1963 günü saat 19.30 civarında, bir hasta aynı hastanenin acil servisine büyük miyokard enfarktüsü nedeniyle şoka girdi. Tüm canlandırma çabaları başarısız oldu ve aile nakil için sol akciğerin bağışlanmasına izin verdi. Bu, akciğer nakli için kullanılan ilk kalp atmayan donördü. Donörün kardiyopulmoner aktivitesi, kapalı göğüs kalp masajı ve saf oksijenle pulmoner ventilasyon ile nakil ünitesine taşınırken sürdürülmüştü. Akciğer, alıcının sol akciğerinin çıkarılmasının ardından, alıcıya yerleştirilene kadar ritmik olarak havalandırılarak korunmuştu.
Ameliyat sonrasında bronş ve grefteki damarlardan tüm kelepçeler çıkarıldıktan hemen sonra, aorttaki arteriyel oksijen saturasyonu %98,7 idi. Oysa birkaç kez ameliyat öncesi periferik arteriyel kanın arteriyel oksijen saturasyonu yaklaşık olarak %87 civarında olmuştu. Bu durum, tahrip olmuş sol akciğerin, kanla perfüze edilmeye devam edilmesine rağmen, hastanın solunum desteğine ameliyat öncesi çok az katıldığını göstermektedir. Ameliyat sonrasında yapılan anjiyokardiyogramda, nakledilen akciğerin perfüzyonu gösterilmiş ve solunum organı olarak etkili bir şekilde katılımı, hastanın yaşadığı yaklaşık üç hafta boyunca periferik arteriyel oksijen saturasyonunun neredeyse %98 seviyesinde kalmasıyla kanıtlanmıştır. Bu akciğer hiç çökmeyen bir yapıya sahipti ve otopsi sırasında immünolojik reddin neredeyse hiç belirtisi bulunmamaktaydı.
Tarihte ilk insana akciğer naklinin gerçekleştirdiği olağanüstü günün başarısı, Jackson'da yaşanan olayların gölgesinde kaldı. O gün, Sivil Haklar aktivisti Medgar Evers, acımasızca öldürüldü. Nakil ameliyatı sırasında, Dr. Hardy acil servisten önemli bir telefon aldı. Ekibindeki kıdemli göğüs cerrahisi asistanı olan Dr. Martin Dalton, acil servise çağırılıyordu. Dalton'un acil servisteki hastası, yakın mesafeden kurşun yarası almış Afrikalı-Amerikalı bir gençti. Dalton, adamın kanamasını durdurmaya ve hayata döndürmeye çalıştı, ancak tüm çabalarına rağmen başarılı olamadı. Dalton, adamın ölüm saatini açıkladı ve ardından ailenin yanına giderek bu kişinin Medgar Evers olduğunu öğrendi. 16,20,82,84
Not: Dr. Hardy'nin ekibine Dr. Alican 1960 yılında, Dr. Eraslan ise 1962 yılında dahil olmuştur. Amerika'da yürüttükleri akciğer nakli araştırmaları sırasında, "Koca Meşe'nin Gölgesinde" adlı güncede Dr. Alican, Dr. Eraslan ile birlikte yaptıkları köpek deneylerinde hız konusunda birbirleriyle yarıştıklarından bahseder. Ayrıca Eraslan hocanın leziz puf böreklerini de unutmaz. Dr. Alican, Amerika'daki görev süresini tamamlayıp Türkiye'ye döndükten sadece bir ay sonra, uzun yıllar boyunca hayalini kurdukları, titizlikle hazırlıklarını yaptıkları ve geliştirdikleri akciğer nakli yöntemi, ilk kez insanda akciğer naklinde uygulanacaktı. 220
Medgar Wiley Evers (1925-1963)
Evers, Mississippi'deki siyahların oy kullanma haklarını savunmak, ırkçılık ve ayrımcılıkla mücadele etmek, eğitim, sağlık, ekonomi ve adalet gibi konularda eşitlik sağlamak için çalışan NAACP (The National Association for the Advancement of Colored People/Renkli İnsanların İlerlemesi Ulusal Derneği)'in ilk eyalet saha sekreteriydi. Bu nedenle, seçmen kayıt çabaları ve ekonomik boykotlar düzenledi ve siyahlara karşı işlenen suçları araştırdı. Evers, siyahların oy kullanma haklarını savunmuş ve çabaları onu ırk eşitliğine ve ırk ayrımcılığının kaldırılmasına karşı çıkanlar için bir hedef haline getirmişti. 12 Haziran 1963'te gece yarısından kısa bir süre sonra saat 12:30'da arabasını garaj yoluna park etti ve evine yaklaşırken, suikastçi sağ göğsünün arkasından dürbünlü tüfekle vurdu. Arabasından inerken sırtından tüfekle vurulan Evers, bir saatten kısa bir süre sonra yakındaki bir hastanede yaşamını yitirdi.
Evers, saat 1'den hemen sonra Mississippi Üniversitesi Tıp Merkezi'ne getirildi. Ancak hastaneye varışında Evers'in nabzı zayıftı ve solunum güçlüğü nedeniyle çırpınıyordu. Acil servis personeli hemen cerrahi servisine haber verdi. Cerrahlar acil servise hızla indi. Evers ile karşılaştıklarında, bilinci kapalıydı, acı çekiyordu ve şiltenin üzerinde çırpınıyordu. O sırada hala nabzı ve spontan solunumları vardı. Onu entübe ettiler, mermi yarasını incelediler. Göğüs yarasından büyük kanama ile karşılaştılar ve Evers'i stabilize etmek için yerel önlemler denediler. Baş cerrahi asistanı Dr. Martin Dalton'u da Evers'i canlandırmak için acil servise çağırdılar.
Evers, acil servise getirildiğinde, Dr. Martin Dalton'un da içinde bulunduğu Cerrahi Kürsü Başkanı Dr. Hardy liderliğindeki ekip, tarihin ilk akciğer naklini gerçekleştirmekteydi. Alıcı, son evre akciğer hastalığı ve akciğer kanseri olan bir mahkumdu. Tıp Fakültesi Dekanı tarafından akciğer nakline devam izni verilmiş ve nakil planlandığı gibi 11 ve 12 Haziran tarihlerinde gerçekleştirilmiştir.
Acil servisten gelen çağrıyı alan Dalton, hemen cerrahlara yardım etmek üzere amelliyattan çıkarak acil servise gitmiştir. Kanamayı kontrol altına almak ve kardiyopulmoner resüsitasyon yapmak için acil servis cerrahlarına sağ göğsü açmalarını önermiştir. Göğsü açtıklarında büyük bir yara ile karşılaşılmış, kanamayı durdurmaya ve kalp masajına başlamışlardır.
Ancak, yapılan otopsilerde kalp ya da diyafram yaralanmasına dair bir bulgu bulunmamıştır. Merminin çıkış yarasının büyüklüğü nedeniyle tansiyon pnömotoraksına dair bir kanıt da bulunmamıştır. Evers, maalesef yoğun kanama nedeniyle kaybedilmiş ve kardiyoversiyon denemeleri başarısızlıkla sonuçlanmıştır. Resüsitasyon çabaları yaklaşık 30 dakika sürmüş ve ölüm saati 1:20 olarak kaydedilmiştir.
Dr. Martin Dalton (1932-2018)'un tarihe düştüğü bir not. 89,90,91
1971 yılına kadar dünya genelinde gerçekleştirilen 23 akciğer nakli denemesinde başarı elde edilememişti. Belçika'daki Gent Üniversitesi'nden Dr. Fritz Emile Firmin Marie Derom (1927-2019), gerçekleştirdikleri akciğer nakli sonrasında hastalarını 10,5 ay süreyle yaşatabildiklerini duyurdu. Ancak, 14 Kasım 1968'de son dönem silikoz kaynaklı pulmoner fibrozis hastası 23 yaşındaki Aloïs Vereecken'a uygulanan sol akciğer nakli, 10 Eylül 1969'da bronkopnömoni nedeniyle ölümle sonuçlandı. Hasta, hayatta kaldığı sürenin büyük bir kısmını hastanede bakım altında geçirdiği için organ naklinden beklenen faydaya ulaşılamamıştır. 10,99,100
3.14 Dr. Roberto Gilbert Elizalde (1917-1999) - Kadaverik Donörden ilk El nakli
1964 yılının 25 Şubat'ında Ekvador'un Guayaquil kentinde Dr. Roberto Gilbert Elizalde, bir el bombası patlamasında sağ elini kaybetmiş olan 28 yaşındaki denizci Julio Luna'ya, kadavradan gerçekleştirilen ilk el nakli gerçekleştirdi. Ancak, gelişen ret neticesinde ortaya çıkan kangrenden nedeniyle nakilden yirmi üç gün sonra, el tekrar ampute edilmek zorunda kaldı. 97,98
3.15 Dr. Richard Lillehei (1927-1981) ve Dr. William Kelly - Kadaverik Donörden İlk Eş Zamanlı Böbrek ve Pankreas Takımının Nakli
1966 yılının 17 Aralık gününde Amerikalı cerrahlar William Kelly ve Richard Lillehei, tip 1 diyabet ve böbrek hastalığına sahip 28 yaşındaki bir kadına, tarihte ilk kez kadavradan pankreas ve tam bir böbrekten oluşan ilk eş zamanlı böbrek ve pankreası takım halinde naklini gerçekleştirdiler. Ancak, alıcı sadece dört buçuk ay hayatta kalabildi. 101
3.16 Michael Ellis DeBakey (1908-2008) ve Dr. Domingo Santo Liotta (1924-2022) - İlk Yapay Kalp - Sol Ventrikül Destek Cihazı - Left Ventricle Assist Device (LVAD)
1966 yılında, 21 Nisan'da DeBakey ve Liotta, bir LVAD'ın ilk başarılı implantasyonunu gerçekleştirdi. Hasta, 37 yaşındaki bir kadındı ve postkardiyotomi (açık kalp ameliyatı sonrası) şoku yaşayan bir hastaya geçici destek yerleştirilmesiyle tedavi edildi. Bu müdahaleden sonra hasta, 10 gün boyunca parakorporeal (eksternal) bir devre aracılığıyla mekanik destek alarak iyileşme sürecini tamamladı. 1969 yılında, LVAD, Dr. DeBakey ve Dr. Cooley tarafından ilk kez bir kalp nakli için 47 yaşındaki Haskell Karp'a bir köprü olarak kullanıldı. 131,132,133
3.17 Dr. Kingo Shinoi - İlk Lober Transplantasyon - Akciğer Lobu Nakli
1966 yılında Shinoi ve meslektaşları 1966'da Tokyo Tıp Koleji'nde dünyanın ilk lober naklini gerçekleştirdiler (35). Hasta hayatta kaldı, ancak nakledilen lobun postoperatif 18. günde çıkarılması gerekiyordu. Bununla birlikte, nakledilen lob, söz konusu süre boyunca alıcının akciğer fonksiyonunu desteklediğinden, özellikle de sağlığı çok kötü olduğu ve nakil olmadan hayatta kalamayacağı için, nakil başarılı olarak kabul edildi. Bu, yaklaşık 25 yıl sonra lober transplantasyonun nihai gelişiminin habercisiydi. 207
Not: Akciğerlerin esnek ve süngerimsi bir yapıları vardır. Biri sağ ve diğeri solda olmak üzere 2 adet bulunur. Sağ akciğer, 3 lobdan (parçadan) oluşurken, sol akciğer ise 2 lobdan meydana gelir. Sol akciğerin bir parçası yerine kalp bulunmaktadır. 208,209
Not: Fotoğraf 1: Uzun süre hayatta kalan 3 karaciğer alıcısı, Profesör Carl-Gustav Groth (1933-2014) ile 1967 yazında birlikte yer alıyorlar. Groth'un dizinin üstündeki ise ilk karaciğer alıcısı Julie Rodriguez bulunuyor. Fotoğraf 2: İlk karaciğer alıcısı Julie Rodriguez ile Dr. Thomas E. Starz balonla oynuyorlar.
3.18 Dr. Thomas Earl Starzl (1926-2017) - İlk Başarılı Karaciğer Nakli
1967 yılında on dokuz aylık Julie Rodriguez'e 13 aylıkken karaciğer kanseri teşhisi kondu ve Denver'daki Çocuk Hastanesine yönlendirildiler. Julie ve annesiyle görüştükten sonra Amerikalı cerrah Dr. Starzl, 23 Temmuz 1967'de Julie'nin karaciğer naklini gerçekleştirdi. Dr. Starzl'ın karaciğer naklinin başarılı bir tedavi olması yönündeki umutlarına rağmen, Julie'nin kanseri yayılmıştı ve tümörler yeni karaciğeri de dahil olmak üzere diğer organlarda tekrarlanıyordu. Julie, 26 Ağustos 1968'de 2 yıl 7 aylıkken vefat etti. 400 gün boyunca nakledilen karaciğeriyle yaşamıştı ve bir yıldan uzun yaşayan bir nakil hastasının ilk başarılı vakasıydı. 104
3.19 Dr. Christiaan Neethling Barnard (1922-2001) - İlk Kalp Nakli
1967 yılında Güney Afrikalı kalp cerrahı Christiaan Barnard, diyabet ve tedavi edilemez kalp hastalığına sahip olan 54 yaşındaki bakkal Louis Joshua Washkansky'e (1912-1967) ilk kalp naklini gerçekleştirdi. Washkansky'nin sağlığı oldukça kötüydü: şeker hastalığı vardı, tedavi edilemez bir kalp hastalığına sahipti ve üç kez kalp krizi geçirmişti, konjestif kalp yetmezliğine yol açmıştı. Kalbinin artık sadece üçte biri işlev görmekteydi. Barnard, Washkansky ile yaptığı görüşmede yaşayabilmesi için kalp nakli olasılığını sundu ve Washkansky de bu olasılığı kabul etti.
Cape Town'da, 2 Aralık 1967'de bir caddede annesiyle birlikte yürüyen genç kadın Denise Darvall'a, sarhoş bir şoförün çarpması sonucu annesini olay yerinde hayatını kaybetti. Denise, hastaneye kaldırıldığında doktorlar, kan nakli ve solunum cihazı ile kalbinin atışının devam ettiğini ancak beyninde elektriksel aktivite belirtisi olmadığı için beyin ölümünün gerçekleştiğini tespit ettiler. Doktorlar, babası Edward'ın Denise'in kalbini nakletmelerine izin verirse, başka bir kişiyi kurtarabilecekleri bir fırsat sunabileceğini söylediler. Edward Darvall, kızını kurtaramazlarsa doktorların bu adamı kurtarmaya çalışmaları gerektiğini belirterek, kızının kalbini bağışladı. Washkansky, zayıflamış bir bağışıklık sistemi nedeniyle nakilden on sekiz gün sonra zatürreye yenik düştü. Ameliyat sonrasında bilincini yeniden kazanan ilk hasta Güney Afrikalı bir adamdı. Washkansky, 18 gün süren yaşam mücadelesinin ardından hayatını kaybetti, ancak bu süre zarfında karısı ve muhabirlerle iletişim kurabildi. 105, 106
3.20 Dr. Richard Lillehei (1927-1981) - İlk Bağırsak Nakli
1967 yılında Amerikalı cerrah Lillehei kendi ekibiyle birlikte dünyanın ilk klinik ince bağırsak naklini gerçekleştirdi. 109 1970'den önce dünya çapında sekiz klinik ince bağırsak nakli vakasının gerçekleştirildiği bildirildi; maksimum greftin hayatta kalma süresi 79 gündü ve tüm hastalar teknik komplikasyonlar, sepsis veya ret nedeniyle öldü.
Bağırsak nakli, temel olarak üç farklı türde gerçekleştirilir: 110
-
Sadece İnce Bağırsak Nakli: Bu tür nakil, bağırsak yetmezliği olan ancak karaciğerinde sorun bulunmayan hastalara uygulanır.
-
Kombine Karaciğer ve İnce Bağırsak Nakli: Bağırsak yetmezliğine ek olarak ileri evre karaciğer hastalığı olan kişilere önerilir.
-
Birden fazla karın organı (Multiviskeral) Nakli: Bu nakil türü nadiren uygulanan bir yöntemdir ve çoklu organ yetmezliği olan kişilere uygulanabilir. Bu nakil, mide, pankreas, bağırsaklar (Oniki parmak bağırsağı, İnce bağırsak) ve karaciğer organlarını içerir. (Multivisceral/multivisseral)
Not: Multiviskeral transplantasyon, birden fazla karın organının, örneğin karaciğer, pankreas, mide ve bağırsakların, bir donörden bir alıcıya nakledildiği karmaşık bir cerrahi işlemdir. Bu işlem genellikle, birden fazla karın organını etkileyen ciddi organ yetmezliği veya hayatı tehdit eden durumları olan hastalarda uygulanır.
3.21 Dr. Edison Teixeira (1933 doğumlu) - İlk Pankreas Nakli
1968 yılında, 25 Mayıs'ta Brezilyalı cerrah Edison Dias Teixeira tarafından gerçekleştirilen ilk pankreas nakli, 28 yaşındaki eski bir diyabetik futbolcu Arari Charbel Rios'a yapıldı. 130
3.22 Dr. Atıf Taykurt (1927-1981) - Türkiye'nin İlk Organ Nakli Şovu - Canlı Donörden Böbrek Nakli
1968 yılında, Türkiye'nin ilk organ nakli, 29 Mart günü İstanbul'da, Dr. Atıf Taykurt ve ekibi tarafından gerçekleştirilen bir böbrek nakli operasyonu ile gerçekleştirildi. Beyoğlu Belediye Hastanesi'nde gerçekleşen operasyonda 31 yaşındaki Erzincanlı Recep Ilgar, böbreğini hemşehrisi Yusuf Özer'e bağışladı. Ancak, operasyonun ardından Yusuf Özer'in sarılık sorunu nedeniyle nakledilen böbrek, yaklaşık 20 gün sonra geri alındı. 32 yaşındaki, sağ böbreği beş yıl önce alınmış olan erkeğe, bir başka erkeğin sol böbreği nakledilmiştir.
Bu olaylar arasında öne çıkan bir detay daha vardır: Yusuf Özer, ameliyatından yaklaşık on ay sonra, 30 Ocak 1969'da, kendisine takılan böbreğin Recep Ilgar'a ait olmayıp Darülaceze akli melekeleri yerinde olmayan İsmail Akar'dan alınarak takıldığı iddiasıyla savcılığa başvuruda bulundu. Dr. Atıf Taykurt Darülaceze'bin doktorudur. Özer'in ameliyat sonrası yaşam süresi konusunda net bir bilgi bulunmamaktadır. Konuyu Cumhuriyet Gazetesi Arşivinden takip edilebilir. 114
Not: Dr. Alican, "Koca Meşe'nin Gölgesinde" adlı güncede, Kuledibi Belediye Hastanesi'nde Üroloji Servisi Şefi olan Dr. Taykurt'un kendisine başvurarak böbrek nakli yapmak istediğini aktarır. Bunu üzerine Dr. Alican, bir dizi soruyla konuyu ele alır: Dr. Taykurt böyle bir işi nerede ve nasıl öğrenmiştir? Hastanede böyle bir iş için gerekli olanaklar, personel ve deneyim mevcut mudur? Transplantasyon yaparak hastanenin adını duyurmayı ve halkın ilgisini çekmeyi mi amaçlamaktadır? Transplantasyonun masraflarını kim karşılayacak? Transplantasyon işlemi her yerde yapılamaz, bu iş için çoklu tıp uzmanlıklarının işbirliği gerekmektedir. Aksi halde, bu bir maceradan ibaret olabilir veya bir kez yaparak ülkede öncü olmayı mı hedeflemektedir? İstediği galiba sadece tanınmış biri olmaktı. Ayıplamıyorum, insanın doğası budur. Barnard’ın yaklaşık 3 ay önce kalp nakliyle elde ettiği başarıdan sonra dünya çapında şöhret olması, her ülkede "Biz de yaparız" diyen birçok yalancı pehlivanı ortaya çıkarmamış mıydı?
Dr. Taykurt'u canlıdan nakilde işlem sırasında belki danışması gereken bir durumla karşılaşabileceği için Dr. Alican'dan gözlemci olarak orada bulunmasını rica eder. Nakil sırasında kendisi gibi ünlü damar cerrahlarından Prof. Dr. Alaattin Vardar ve Prof. Dr. Metin Özgür'ünde nakilde hastaların sağlığında endişe duyarak gözlemci olarak orada bulunduklarını görür. Ameliyathanede Dr. Taykurt vericinin böbreğini çıkardıktan sonra damarları kendisinin dikemeyeceğini söyleyerek hastaları ortada bırakır ve gözlemci damar cerrahları hastaların damarlarını dikerler.
O dönem televiyon olmadığı için gazeteler konuyu haftalarca işler. En nihayetinde Atıf Bey istediği üne kavuşur. Bir gün Dr. Alican'a "Beni artık İstanbul’da tanıyorlar, arada bir tanımayan çıkarsa kızıyorum," diyecektir.
Dr. Taykurt'un "büyük başarısına!" dair hiçbir bilimsel makale, kayıt veya yayının olmaması oldukça şaşırtıcıdır. Hipokrat'ın etik ilkesi olan "Önce zarar verme!" ilkesine rağmen, bu olayda işin bilimsel boyutu değil, sadece medyatik boyutta tutulup kısa sürede kamuoyunun gündemine gelerek şöhret olma amaçlanmıştır. Hastanın perspektifinden bakıldığında, Yusuf Bey'in 10 ay boyunca sorunsuz bir şekilde hayatta kalması olağanüstüdür. Organ reddi takibinde hangi yöntemlerin izlendiği, hastanın kontrollerinin ne sıklıkla ve nasıl yapıldığı, tüm bunlar için Kuledibi Belediye Hastanesi'nin ve personelinin yeterli bir alt yapıya sahip olup olmadığı da belirsizdir. Bu sorular, insanın ister istemez hastanın kaderine terk edildiğini düşündürmeden edemiyor. Tüm bu olaylar, bilimsel bir amaca veya zemine oturmadığı için ve sonrasında yaşanan tartışmalar ve ortaya atılan iddialar nedeniyle organ nakli ve bağışına zarar vermemesi adına resmi otoriteler tarafından yapılan işlem, organ nakli olarak değerlendirilmeyecektir.
Hikayeyi taraflardan dinledik, bir de Tıp tarihçisi Prof. Dr. Nuran Yıldırım'dan dinleyelim.
2007 yılında, "Problems Of Medical Ethics and Law in Organ And Tissue Transplantation (Organ ve Doku Naklinde Tıbbi Etik ve Hukuk Sorunları)" konulu I. Uluslararası Tıp Etiği ve Tıp Hukuku Kongresi'nin bildiri kitabının Türkiye’de İlk Böbrek Nakilleri ve Organ Nakillerinde Etik Duyarlılığın Başlaması (The First Kidney Transplantations and The Initial Development of an Ethical Sensibility Towards Organ Transplantations in Turkey) konusunda, tıp tarihçisi ve Bezmialem Vakıf Üniversitesi Tıp Fakültesi Tıp Tarihi ve Etik Anabilim Dalı öğretim üyesi Prof. Dr. Nuran Yıldırım, konu hakkında şu şekilde bahseder 315:
Ülkemizde insandan insana ilk canlıdan donörden böbrek nakli, 28 Mart 1968 günü Beyoğlu Belediye Hastanesi’nde üroloji şefi Dr. Atıf Taykurt tarafından gerçekleştirildi. Teknik olarak başarılı sayılan transplantasyonla 20 gün çalışan böbrek, doku uyuşmazlığı nedeniyle 17 Nisan’da çıkarıldı.
Böbrek nakli, tıp camiasını ikiye böldü. Bazıları için Türk tıbbı için cesur bir adım olduğunu savunurken, bazıları ise gerekli koşullar sağlanmadan yapıldığını, hatta bir macera olduğunu düşünüyordu. Özellikle Tıp Fakültesi hocaları, uygun endikasyonların (hastanın böbrek naklini için gerekli şartlarda) olmadığı konusunda ısrarcıydılar.
Bu adımın en büyük başarısı Türkiye'de ilk kez organ naklinde tıbbi etik konuşulmaya başlandı.
Abdi İpekçi'nin moderatörlüğünde gerçekleşen açık oturumda Dr. Taykurt, Prof. Dr. Gıyas Korkut ve Doç. Dr. Siyami Ersek, insanların organ nakli konusunu tartıştılar. Bu tartışmaların ardından Türk Tabipleri Birliği Merkez Konseyi, ülkemizin ilk etik kurulu olan Tıbbi Etik Komitesi'ni kurdu. Komite, kadavradan organ alınabilmesi için biyolojik ve fizyolojik şartları inceleyerek, canlı vericilerden organ alınması durumunda aranan şartları belirledi. Ayrıca, İstanbul Üniversitesi Tıp Fakültesi Talebe Cemiyeti, organ nakli konusunda bir açık oturum düzenledi. Hukukçular da günlük gazetelere yazdıkları yazılarla, organ naklinin hukuki boyutunu değerlendirerek konuya dikkat çekmeye başladılar. İzmir Barosu'nda Ord. Prof. Dr. Hıfzı Veldet Velidedeoğlu yönetiminde, Organ Naklinin Tıbbi ve Hukuki Yönleri Sempozyumu'nu düzenleyerek konunun tartışılmasına katkı sağladı...
28 Mart 1968'de Beyoğlu Belediye Hastanesi'nin ameliyathanesinde heyecanlı bir atmosfer vardı. Üroloji şefi Dr. Atıf Taykurt, bir masadan diğerine gidip geliyordu. Bir masada alınan sol böbrek, diğer masada yatan bir hastanın sağ böbreğine naklediliyordu.
Beş yıl önce, Erzincan’ın Ekrek köyünden Yusuf Özer'in böbreğini ameliyatla çıkartmıştı. Zaman içinde Yusuf'un sol böbreği de işlevini kaybetmişti. Aynı günlerde Beyoğlu Belediye Hastanesi'nde tedavi gören Recep Ilgar adlı bir hastanın böbreğini vermek istemesi, bir fırsat doğurmuştu. Hem kan grupları uyuyordu hem de Dr. Taykurt böbrek nakli yapmaya karar vermişti. Ancak kararını sadece bilmesi gerekenler dışında kimseye söylememişti, çünkü vazgeçirilmekten korkuyordu.
Hastane başhekimine ameliyatı son dakikada bildirdi, ancak o günün nöbetçi şefi Dr. Sami Özyurt'a haber vermedi. Uzun süredir çalıştığı operasyon için muayenehane arkadaşı Dr. Bülent Tarcan'a danıştı ve Dr. Tarcan da onu Dr. Metin Özgür ile tanıştırdı. Ameliyattan bir hafta önce Dr. Fikri Alican'ı evinde ziyaret ederek böbrek transplantasyonu için gerekli kitaplar, makaleler ve teknik bilgiler istedi. Ayrıca Dr. Alican'dan Imuran temin etmesini, manevi destek sağlamasını ve ameliyat günü hastanede bulunma sözü aldı. Operasyondan bir gün önce Doç. Dr. Metin Özgür'e, Dr. Alican'ın da yardım edeceği böbrek transplantasyonu ameliyatında bulunması ve anastomoz safhasını kendi getireceği aletlerle yapması için rica etti ve onay aldı. Ameliyat sabahı Dr. Özgür ve Dr. Alaaddin Vardar'ı haberdar edip orada bulunmalarını rica etti.
Dr. Atıf Taykurt, ameliyat günü, hastaneye gelen Dr. Vardar, Dr. Alican ve Dr. Özgür'e yapılan hazırlıkları ve steril oda şartlarını gösterdi. Yeni tanışan Dr. Vardar, ameliyat hakkında bilgi istediğinde, Dr. Taykurt, evvelce alınmış bir böbreği ve hemen hemen hiç çalışmayan bir hastasına donör temin ettiğini ve transplantasyon yapacağını söyledi, ancak hastası ve donörü ile ilgili detayları paylaşmadı. Imuran'ın bulunamaması üzerine Dr. Özgür, bu koşullar altında yardım edemeyeceğini belirtti. Buna rağmen, Dr. Taykurt, "Bütün hata, sevapları ve şerefi bana aittir." diyerek ameliyatı yapmaya karar verdi. Ameliyata, Ürolog Dr. Sıtkı Eronç, Ürolog Dr. Nuri Yanaşık, Ast. Dr. Nizamettin Alemdar, Anestezist Dr. Pinhas Raytan ve hemşire Canan Çeliköz'den oluşan ekibiyle başladı. Operasyon 3 saat 15 dakika sürdü. Hastaneyi terk etmeyi tartışan üç öğretim üyesi, seyirci olarak kalmayı tercih etmişlerdi. Kendi anlatımlarının yer aldığı bölümde, verici ve alıcı hastaların sağlıklarını korumak amacıyla gözlemci olarak bulunmayı tercih ettiklerini belirtmişlerdi. Dr. Özgür, böbreği damarlarına bağladıktan sonra, ameliyatın tamamlanmasını beklemeden üç öğretim üyesi hastaneden ayrıldı.
Dr. Taykurt, transplantasyondan 20 gün sonra doku uyuşmazlığı nedeniyle 17 Nisan’da ameliyatla çıkarılan böbrekle ilgili olarak basının, "Ameliyattan önce hastayı esas böbreğinin ancak bir ay yaşatabilecek durumda olduğunu ve bu nedenle böyle bir ameliyata girişildiğinizi söylemiştiniz. Şimdi düşünceleriniz nelerdir?" sorusuna, “Vücutta bıraktığım böbrekle yaşamasının devamına çalışacağız. Allah’tan ümit kesilmez” cevabını verdi.
“Böbreğimi seve seve vermiştim. Sonunda bunun bir işe yaramamasına üzüldüm. Ama elden bir şey gelmiyor.” diyen Recep İlgar 19 Nisan sabahı, Yusuf Özer de beş ay sonra hastaneden taburcu edildi. Her ikisinde de kamuda iş verildi.
Tıp camiasını ikiye bölen böbrek naklinde, Prof. Dr. Gürbüz Barlas'a göre, böbrek nakli yapılacak kişiler, her iki böbreği de çalışmayan son safha böbrek hastalığı olan kişilerdir. Ancak, bu hasta uygun bir safhada değildi ve gerekli ekipmanlar eksikti. Hastanın bir böbreği hala çalışırken yeni bir böbrek takılması riskli olabilirdi. Bu yüzden, yapılan böbrek nakli gereksiz ve zamansız görüşü savunulmaktadır. Beyoğlu Belediye Hastanesi Başhekimi Dr. Saim Polat Bengiserp, Türkiye'deki doktorların nitelik açısından diğer ülkelerden geri kalmadığını ancak teknik imkânların eksik olduğunu belirtiyor. Ancak, uygun imkânlar sağlandığında herhangi bir engelin aşılamayacağını ifade ediyor. İstanbul Göğüs Cerrahisi Merkezi Başhekimi Op. Dr. Siyami Ersek, böbrek nakli için gerekli hazırlıklara başladıklarını ve hastaya böbrek takacaklarını belirtiyor. Ancak, hastaya böbrek nakli yapmadan önce suni böbreğin (diyaliz) iyi bir şekilde çalıştırılması gerektiğini savunuyor. Bu adımın cesur bir adım olduğunu ve sonuç ne olursa olsun devam etmek gerektiğini vurgulamaktadır.
Yusuf Özer'e yapılan böbrek nakli sonrasında, tek böbrekle yaşamını sürdürmesi nedeniyle gereksiz bir ameliyat yapıldığı ve hatta kobay olarak kullanıldığı iddia ederek, durumun incelenmesi için bir devlet hastanesine yatırıldı.
Ülkemizde yaşanan bu olay, organ nakilleri konusunda iki önemli konuda dikkat edilmesi gerektiğini ortaya koyar:
1. Yeni organ nakli merkezlerinin açılması için tıbbi ve teknik gerekliliklerin eksiksiz olarak yerine getirilmesi şarttır. Aksi halde, insanları deneme tahtası gibi kullanma riskiyle karşı karşıya kalınabilir.
2. Dr. Taykurt'un yaptığı böbrek nakli, Türkiye'de organ nakillerinin yapılabileceğini göstermiştir. Bu nedenle, organ nakillerinin uygun koşullarda gerçekleştirilebilmesi için gerekli olanakların oluşturulması gerekmektedir.
İkinci ve üçüncü nakiller ise Haziran ve Eylül aylarında İstanbul Tıp Fakültesi'nde yapıldı ve her iki hasta da son dönem hastalar olup tıbbi tedaviye cevap vermeyen hastalardı:
- İkinci böbrek nakli, 14 Haziran 1968'de 47 yaşındaki Zeynel Can'a yapıldı. Verici, 65 yaşındaki annesi Zeynep Can'dı. Hastanın genel durumu çok kötüydü. Hasta, diyalizi reddedip transplantasyonu kabul etmişti ancak ameliyat sonrası komplikasyonlar nedeniyle 6 saat sonra kaybedildi.
- Üçüncü böbrek nakli ise 1 Eylül 1968'de 28 yaşındaki Ali Rıza Aksoy'a yapıldı. Verici, 67 yaşındaki annesi Havva Aksoy'du. 27 gün yaşayan hastada enfeksiyon kontrol edilememiş ve kortisona bağlı mide-barsak kanamasından dolayı vefat etmişti.
Başka iki hasta da nakil için hazırlanmıştı, ancak birinci hasta için donör olmayı düşünen anne vazgeçti ve babasının böbreğini vermesini de engelledi. Diğer hasta ise nakil yapılamadan hayatını kaybetti.
Yusuf Özer, Dr. Taykurt’u sahtekarlıkla suçluyor!
Yusuf Özer, 29 Ocak 1969'da Kadıköy Cumhuriyet Savcılığına başvurdu. Böbreğinin, kendisine Recep Ilgar'dan değil, akli dengesi yerinde olmayan İsmail Akar'dan alındığını iddia etti. Dr. Akif Taykurt'un, "İsmail'in böbreğini sana taktığımızı söyleme, Receb'in böbreğinin takıldığını söyle" dediğini ileri sürdü. Olayın ardından İstanbul Valisi Vefa Poyraz soruşturma başlattı.
Dr. Taykurt, suçlamaları reddederek İsmail Akar'ı ameliyat ettiğini, Yusuf Özer'e takılan böbreğin Recep Ilgar'a ait olduğunu savundu.
Sağlık Bakanlığı müfettişleri, Beyoğlu Belediye Hastanesi'nin evraklarına el koyarak soruşturmayı yürüttü. Yusuf Özer'in ifadesini alıp tanıkları dinledikten sonra, İsmail Akar ile Yusuf Özer'in aynı gün ameliyat edildiğini tespit ettiler. Sağlık Bakanlığı Başmüfettişi Dr. Muhittin Önen, Recep Ilgar'ın ifadesini almak üzere Afyon'a gitti. Uzun bir süre hastanede soruşturma yapan müfettişler, Yusuf Özer'in iddialarının asılsız olduğunu belirledi.
Türkiye’deki ilk böbrek nakillerine etik açıdan bakış
Ülkemizdeki ilk organ nakilleri tamamen canlı donörlerden gerçekleştirilmiştir. Günümüzde canlı donörlerden yapılan organ nakillerinde belirli temel ilkeler bulunmaktadır. Alıcının yararı ile donörün riski dengelenmelidir. Donörden organ alınması, sağlığını, yaşamını ve işlevselliğini olumsuz etkilememelidir. Donör, işlemi ve olası sonuçları ile riskleri tamamen anlayarak, baskı veya zorlama olmaksızın gönüllü bir şekilde rıza göstermelidir. Organ bağışı, maddi ödünlere veya menfaatlere dayandırılmamalıdır.
Yusuf Özer’e yapılan böbrek naklinde endikasyon var mıydı?
Adını gizleyen bir tıp yetkilisi, Recep Ilgar'ın böbrek hastalığı nedeniyle hastanede yattığını hatırlatarak prgan vericisi olarak uygun kriterleri karşılamadığına dikkat çekti.
Dr. Siyami Ersek, böbrek naklinin gereksiz yere yapılmasının arkasında şöhret arzusunun olduğunu savunmuştur. Ona göre, tıp alanı bir atletizm alanı değildir. Türk Tabipleri Birliği de organ naklinin bir
yarışma konusu olmadığını açıkladı.
Vericilerin rızası nasıl alındı?
Recep Ilgaz'ın rızasının alınıp alınmadığına dair kesin bir kanıt mevcut değildir. İleri sürülen sözlü iddialar da tutarsızdır. Örneğin, birisi Afyonlu iken, diğeri Erzincanlı olarak iddia edilirken, hastaneden tedavi olurken hemşehrilik dayanışması içine girdikleri öne sürülmektedir. Ayrıca, iki taraf arasında herhangi bir akrabalık ilişkisi bulunmamaktadır. Her ikisinin de maddi durumu kötüdür.
Kundura tamircisi olan Recep Ilgar, o günlerde henüz Türk halkı tarafından bilinmeyen böbrek naklini nereden öğrenmişti de böbreğini vermek istedi?
Dr. Taykurt, Recep Ilgar'ı böbreğini bağışlamaya teşvik etmek için ona bir insanın hayatını kurtarabileceğini söylemiş olabilir. Ancak, Rıfat Ilgar gibi duygusal istismara maruz kalan biriye cerrahi müdahalelerde olduğu gibi alelusul bir rıza senedi imzalatılmış olmalıydı. Bu durumda, gerçek bir özgür iradeyle rıza verildiği söylenemez. Ayrıca, verici muhtemelen tek böbrekle yaşamanın risklerinden de haberdar edilmemiş olabilir. Operasyondan önce maddi bir karşılık vaat edilip edilmediği bilinmese de, operasyondan sonra cömertçe ödüllendirildiği biliniyor.
Ülkemizde Organ Nakillerinde Etik Duyarlılığın Başlaması
Dr. Christian Bernard'ın 10 Aralık 1967'de gerçekleştirdiği ilk kalp nakli, birçok ülkede organ nakillerinin önemini artırdı. Bu tarihten sonra organ nakilleri, tıp ve dünya kamuoyunun gündeminde önemli bir yer tuttu. Özellikle kalp nakilleri, sadece kadavradan alınabilen bir organ olması nedeniyle ölüm kavramı yeniden tanımlanmış ve "fizyolojik ölüm" ile "biyolojik ölüm" gibi terimler öne çıkmıştı.
Dr. Akif Taykurt'un gerçekleştirdiği ilk böbrek nakli, organ nakilleriyle ilgili tıbbi ve hukuki tartışmaları beraberinde getirdi. Türkiye'de organ nakilleri konusundaki etik duyarlılığın artmasına ve daha detaylı düzenlemelere ihtiyaç duyulmasına yol açtı.
Prof. Dr. Nuran Yıldırım, "28 Mart 1968 günü gerçekleşen ve olağanüstü bir popülarite kazanan ilk böbrek nakli hakkında bilimsel bir yayın yapılmamış olması unutulması için bir neden olabilirse de bilimsel yayın ortamına taşınmış olan İstanbul Tıp Fakültesi’ndeki nakillerin neden böbrek transplantasyonu literatürüne girmediği sorusuna yanıt bulamadık. Yayın etiği gereği Dr. Haberal’ın başarılı böbrek nakillerinden önce 1968 yılında yapılan böbrek nakillerinin, hatalarıyla sevaplarıyla tıp tarihimizdeki yerini almaları gerektiği kanısındayız."
Not: Türk Tıp tarihçilerinin önde gelen isimlerinden Prof. Dr. Nuran Yıldırım gibi bir değere sahip olmamız çok büyük bir şanstır. Doğru ve güvenilir veri için başvurulan ilgili kamu kurumlarının, Kişisel Verileri Koruma Kanunu'nu gerekçe göstererek, istatistiksel anlamı olan doğru bilgileri sağlamaması endişe verici bir durumdur. Bu durum, kamu kurumlarının neden ve kime karşı bilgi gizlediği gibi düşünceleri akla getirirken, şeffaflık eksikliği de ciddi endişelere yol açmaktadır. Yıldırım, burada doğru bilgiye erişmek için geçmişi adeta iğneyle kazımış, dedektiflik yapmış.
Hekim bakış açısından değerlendirildiğinde, etik açıdan uygun olmayan ancak teknik açıdan başarılı bir böbrek nakli gerçekleştirilmiştir. Biz hasta dernekği olduğumuz için hasta bakış açısından olaya yaklaştığımızdan, nakle gerçekten ihtiyaç duymayan bir hastaya nakil yapılması veya ameliyat gerektirmeyen bir hastaya bilinçli bir şekilde ameliyat yapılması ve bilinçli bir şekilde iki insanın sakat bırakılmasını kabul edilemez buluyoruz. Hasta rızasının olması bile bu tür eylemleri meşrulaştırmaz. Bu tür uygulamalar kesinlikle suçtur. Bu tür vakaların resmi otoriteler tarafından soruşturulmaması ve unutulmaya terk edilmesi, işbirliği yapıldığına dair şüpheleri artırabilir. Burada resmi otoritenin organ nakline ve bağışına zarar gelmemesi adına olaya yaklaştığına inanıyor ancak üzerinden belirli bir zaman geçtikten sonra gerçeklerin halka açıklanması, yurtdışındaki uygulamalara benzer bir şekilde bir yurttaşlık hakkı olduğunu düşünüyoruz. Ve ayrıca istatistiksel veriler, kişisel veriler değildir.
Not: Beyin ölümü durumunda, beyinde artık kan akışı olmaz. Beyin ölümü kesin ölümdür.
3.23 Harvard Tıp Fakültesi - Beyin Ölümünü Tanımladı - Geri Dönüşü Olmayan Koma - Kesin Ölüm
1968 yılında 5 Ağustos günü Harvard Tıp Fakültesi’nin beyin ölümü tanımını incelemek için oluşturduğu geçici komite raporunu yayınladı. 108 Transplant Dergisinde de Mart 1969 yılında yayınlandı. Cilt 7, Sayı 3. 109,312
Harvard Tıp Fakültesi’nin beyin ölümü tanımını incelemek için oluşturduğu geçici komitenin raporunu içermektedir. Bu rapor, 1968 yılında Transplantation dergisinde yayınlanmıştır. Raporun ana fikirleri şunlardır:
- Beyin ölümü tanımı: Beyin ölümü, beyin sapı dahil olmak üzere tüm beyin fonksiyonlarının geri dönüşümsüz olarak kaybedilmesi olarak tanımlanmaktadır. Bu durum, klinik muayene ve uygun testlerle doğrulanmalıdır.
- Beyin ölümünün önemi: Beyin ölümü tanımı, organ nakli için potansiyel vericilerin belirlenmesi, yaşam desteğinin kesilmesi ve ölüm belgesinin düzenlenmesi gibi etik ve yasal konularda rehberlik etmektedir.
- Beyin ölümü kriterleri: Komite, beyin ölümünü teşhis etmek için aşağıdaki kriterleri önermektedir:
- Bilinç kaybı: Hasta, hiçbir uyaran veya uyarıcıya tepki vermemelidir.
- Solunum durması: Hasta, solunum cihazından ayrıldığında spontan solunum göstermemelidir.
- Refleks kaybı: Hasta, gözbebekleri, kornea, faringeal, vestibüler ve tendon refleksleri dahil olmak üzere tüm beyin sapı reflekslerinden yoksun olmalıdır.
- Düz EEG: Hasta, elektroensefalografi (EEG) ile kaydedilen beyin elektrik aktivitesinden yoksun olmalıdır.
- Teşhisin doğrulanması: Yukarıdaki kriterler, en az 24 saat boyunca iki kez gözlemlenmeli ve başka bir nedenle açıklanamamalıdır. Ayrıca, hipotermi, ilaç zehirlenmesi, metabolik bozukluklar veya şok gibi beyin fonksiyonlarını etkileyebilecek durumlar dışlanmalıdır.
Harvard Beyin Ölümü Tanımlama Komitesi Üyeleri:
- Başkan, Dr. Henry K. Beecher (1904-1976)
- Dr. Raymond D. Adams (1911-2008)
- Dr. A. Clifford Barger (1917-1996)
- Hukuk Profesörü William J. Curran (1925-1996)
- Dr. Derek Denny-Brown (1901-1981)
- Dr. Dana L. Farnsworth (1905-1986)
- Biyokimyacı Jordi Folch-Pi (1911-1979)
- Tıp Tarihçisi Everett I. Mendelsohn (1931-2023 )
- Dr. John P. Merrill (1917-1984)
- Dr. Joseph Murray (1919-2012)
- Teolog Ralph Potter (1931-2021)
- Dr Robert Schwab (1904-1972)
- Dr. William Sweet (1910-2001)
3.24 UAGA - Dünyada İlk Organ ve Doku Alınması, Saklanması, Aşılanması ve Nakli Yasası Uygulamaya Geçti
1968 yılında, Güney Afrika'nın Cape Town kentinde Dr. Christiaan Barnard'ın 3 Aralık 1967'de gerçekleştirdiği ilk başarılı insan kalp nakli, tıp tarihinde bir dönüm noktasıdır. Bu olayın ardından kısa bir süre içinde, Amerika'da 22-31 Temmuz tarihleri arasında düzenlenen Tek Tip Devlet Kanunları Komiserleri Konferansı'nda "Opt-in: Gönüllü Bağış" modeli benimsenerek tasarlanan Uniform Anatomical Gift Act (UAGA) veya Türkçe adıyla Tekdüzen Anatomik Hediye Yasası, Amerika'nın tüm eyaletlerinde uygulanmak üzere 7 Ağustos 1968 tarihinde kabul edildi. Bu yasa, bireylerin ölümü sonrasında tanıklar önünde basit bir belge imzalayarak organlarını tıbbi amaçlar için bağışlayabilmesine olanak tanıdı. Ölümden sonra bir bedenin en yakın akrabanın mülkü olduğunu savunan yıllarca süren ortak hukuk normlarından ayrılan bu adım, önemli bir devrim niteliğindeydi. Bu etkili adım, daha sonra tüm 50 eyalet ve Columbia Bölgesi tarafından kabul edildi. 124,125,126,127,128
3.25 Dr. Denton Arthur Cooley (1920-2016) - Çocuklarda (Pediatrik) İlk Kalp-Akciğer Nakli (HLTx)
1968 yılının 31 Ağustos günü, Amerikalı cerrah Denton Cooley tam atriyoventriküler kanal defekti, pulmoner hipertansiyon ve pnömonisi olan 2 aylık bir bebekte ilk kalp ve akciğerin takım halinde naklini (HLTx) gerçekleştirdi. Çocuk kanama nedeniyle tekrar ameliyat edildi ve nakilden 14 saat sonra öldü. 10
3.26 Dr. Kemal Beyazıt (1930-2019) - Türkiye'de İlk Kalp Nakli
1968 yılında dünyada ilk kalp nakli gerçekleştirildikten yaklaşık 8 ay sonra, 22 Kasım'da Türkiye Yüksek İhtisas Eğitim ve Araştırma Hastanesi'nde Dr. Kemal Beyazıt ve ekibi tarafından Türkiye'de ilk kalp nakli gerçekleştirildi. Kasım ayı başında kardiyolojiden yönlendirilen Maviş Karagöz, ileri derecede kalp yetersizliği içindeydi. Her üç kalp kapağı da adeta çürümüş ve kalbi çok zayıflamıştı.Tek çare kalp nakliydi. 14 yaşındaki fırın işçisi Erdal Yıldırım'ın kalbi, 3 çocuk annesi 41 yaşındaki Maviş Karagöz'e nakledildi. Ancak, hasta yeni kalbiyle sadece 18 saat yaşayabildi. Türkiye’de Dr. Kemal Bayazıt tarafından yapılan kalp nakli, dünyada 86’ncı kalp nakli olarak tarihe geçiyordu. 113,115
27 Kasım 1968'de İstanbul Haydarpaşa Göğüs Cerrahisi'nde, Dr. İsmail Siyami Ersek (1920-1993), Türkiye'deki ikinci kalp nakli ameliyatını gerçekleştirdi. Ersek, Sinoplu genç çiftçi Ali Akgül’e, trafik kazasına kurban giden, kendisinden 25 yaş büyük Cihat Önol’un kalbini nakletti. Ancak, bu hasta sadece 39 saat yaşayabildi. 113
3.27 İlk Organ Eşleştirme Kuruluşu Amerika'da Kuruldu
1969 yılında ilk klinik böbrek nakli denemesini yapan ekibe liderlik eden Dr. David Milford Hume (1917-1973) tarafından Güneydoğu Organ Tedarik Vakfı (The South-Eastern Organ Procurement Foundation (SEOPF)) kuruldu. Bölgesinde bağışlanan organ ve en uygun alıcının eşletirilebilmesi için bilgisayarlı bir veri tabanı oluşturuldu. Daha sonra bölgesel bağış ve organ nakli topluluğu, Birleşik Organ Paylaşımı Ağı (United Network for Organ Sharin (UNOS) çatısı altında 21 Mart 1984'te tarihinde birleştirilecekti. Bundan önce hastaneler ve hekimler kendi iletişim kanallarıyla eşleştirmeyi gerçekleştiriyorlardı.
SEOPF kuruluşu, tüm nakil profesyonellerini içeren ilk kuruluştu: doktorlar, cerrahlar, hemşireler, immünologlar, yöneticiler ve bağışçı kuruluşlar. Amaç, eğitim, öğretim ve en iyi uygulamaların paylaşılmasını sağlayarak nakil merkezleri ve profesyoneller arasındaki işbirliğini kolaylaştırarak organ nakline erişimi artırmak, kaliteyi ve sonuçları iyileştirmek ve organ bağışını artırmak olmuştur.
Not: ABD'de klinik böbrek nakli tarihçesi, Dr. Hume liderliğindeki iki cerrah asistan, Charles Hufnagel ve üroloji başkanı Ernest Landsteiner'ın 1945 yılında Boston'daki Peter Bent Brigham Hastanesi'nde, bir kadın hastaya lokal anestezi altında, bir kadavradan alınan bir böbreğin antekübital (dirseğimizin iç yüzü, kan aldırdığımız yere) bölgesine nakledilmesiyle başladı. Hasta sağ kalmayı başardı, doğal böbrekler işlevlerini geri kazandı ve işlevsiz nakil, 48 saat sonra çıkarıldı. 138
3.28 Anthony Clifford Allison (1925-2014) ve eşi Elsie M. Eugui - Antibiyotik Olarak Kullanılamayan Mikofenolik Asit'in Aslında Bir İmmünsüpresan Olduğu Keşfi
1970 yılında Güney Afrikalı bir genetikçi ve tıp bilim insanı olan Anthony Allison, Londra'daki Tıbbi Araştırma Konseyi'nde çalışırken çocuklarda bağışıklık yetmezliği sorununun biyokimyasal kökenlerini araştırıyordu. Bağışıklık sisteminin istenmeyen tepkilerinden sorumlu olan bir enzim olan inosin monofosfat dehidrojenaz'ı içeren metabolik bir yol keşfetti. Bu enzimi engelleyebilecek bir molekülün otoimmün hastalıklar ve organ nakilleri için bir tedavi olabileceğini düşündü.
Fikrini birkaç ilaç firmasına sundu, ancak ilgi görmedi. 1981 yılında Syntex firması bu fikri beğendi ve Allison'u eşiyle birlikte şirkete davet etti. Allison'lar, deneylerinin birinde klinik kullanımda terk edilmiş bir antibakteriyel bileşik olan mikofenolat mofetil'i kullandılar. Daha önce 1893'te Gosio tarafından keşfedilen, 1912'de C.L. Alsberg ve O.M. Black tarafından yeniden incelenen ancak işlevi tam olarak anlaşılamayan bu bileşiğin bileşiğin bağışıklık sisteminin tepki vermesini önlediğini, immünosupresif özelliklere sahip olduğunu keşfettiler. Daha sonra bu bileşiği geliştirerek organ nakillerinde etkili olduğunu gösterdiler.
İzleyen başarılı klinik deneylerin ardından, bileşik 3 Mayıs 1995'te ABD Gıda ve İlaç Dairesi (FDA) tarafından böbrek nakli tedavisi için onaylanacak ve CellCept markası altında ticarileştirilecekti. 189,191
3.29 Farmakolog - Hartmann F. Stähelin (1925-2011) - Organ Naklinde İlk Bağışıklık Baskılayıcı İlaç: Siklosporin Keşfedildi
1972 yılında İsviçreli farmakolog Hartmann F. Stähelin tarafından 31 Ocak 1972'de bağışıklık baskılayıcı (immünsupresan) etkisinin keşfedildiği doğal ürün siklosporin, 1971'de Tolypocladium inflatum mantarından izole edilmiştir 17 Organ nakli için ilk bağışıklık baskılayıcı (immünsupresan) ilaç 1983 yılında olarak olarak ABD Gıda ve İlaç Dairesi (FDA) tarafından onaylanacaktı. 15 Bu, organ nakli alanında yeni bir çağın başlangıcı ilaç sayesinde, vücudun nakledilen organı reddetmesi riski azalacaktı.
3.30 Dr. Mehmet Haberal'ın (1944 doğumlu) - Türkiye'nin İlk Başarılı Organ Nakli - Canlı Donörden Böbrek Nakli
1975 yılında, dünyada Dr. Joseph Murray'in 23 Aralık 1954 tarihinde gerçekleştirdiği ilk başarılı canlı donörden böbrek naklininden 21 yıl sonra, 3 Kasım 1975'te 31 yaşındaki Dr. Haberal, Hacettepe Üniversitesi Tıp Fakültesi Genel Cerrahi Bölümü'nde Türkiye'nin ilk başarılı organ naklini gerçekleştirdi. 12 yaşındaki bir çocuk, annesinden alınan böbrekle canlı donördenden başarılı bir şekilde böbrek nakli oldu.
Dr. Haberal'ın anısıdır: Organ nakli için gerekli ilaçlar henüz FDA onaylı olmadığı için temin edilemiyordu. Hacettepe Üniversitesi Rektörü İhsan Doğramacı (1915-2010) ile organ nakli izni almak için yapılan görüşmeler sırasında, bağışıklık baskılayıcı ilaca ulaşma konusunda yaşanan sorunlar gündeme gelir. Rektör Doğramacı, çözüm olarak, parasını ödeyerek yurtdışından ilaç temini yapılabilir mi diye sorar. Profesör Haberal, mümkün olduğunu belirtir. İhsan Bey, kendi cebinden ödeme yapmayı kabul eder.
O dönemde, internet üzerinden yurtdışından ürün getirme imkânı bulunmamaktaydı ve hatta Türk parasını koruma kanununa göre yabancı para bulundurmak suç kapsamına alınmıştı. Ancak 1983 yılında alınan bir kararla birlikte, döviz alım satımı serbest bırakıldı ve döviz bulundurmak suç olmaktan çıktı.
Dr. Merhmet Haberal, Nikola Tesla (1856-1943) gibi zamanının ötesinde bir bilim insanıdır. Tek başına ve ona inanlarla birlikte organ nakli ve bağışını üstlenerek büyük bir mücadeleyle ülkemize kazandırmıştır. Kendisine minnettarız.
Dr. Haberal'ın görev yaptığı Hacettepe Üniversitesi Hastanesi’nde tedavi gören bir hasta, doktora böbrekleri çalışmayan üç çocuğunu kaybettiğini, şimdi juvenil nefronofitizis tanısı alan dördüncü çocuğunu da kaybetmek üzere olduğunu iletti. O dönemde organ nakli için hala yasal bir çerçeve bulunmamaktaydı. Dr. Haberal, organ nakli önerisini baba Mehmet Emin Çalışkan'a sundu. Baba, Mehmet Emin Çalışkan'ın onay vermesi ve eşi Mürüvvet Çalışkan’ın "Doktor Bey, benim böbreğim oğlumu kurtaracaksa gerekeni yapın” şeklindeki sözleriyle çocuğuna bir böbreğini vermeyi kabul etti. 3 Kasım 1975 gününde, üç kardeşi de böbrek rahatsızlığından vefat etmiş olan Bahtiyar Çalışkan'a, annesinden alınan böbrek nakledildi. Ne yazık ki, Bahtiyar Çalışkan, nakil üzerinden 5 yıl geçtikten sonra tekrar böbrek yetmezliğine girerek hayatını kaybetti.
Organ bağışlamanın ve çaresiz bir insanı hayata döndürmenin insana eşsiz bir mutluluk ve huzur verdiğini belirten anne Mürüvet Çalışkan, "Bizim hikáyemiz herkese örnek olsun. Bütün insanları, organlarını bağışlamaya davet ediyorum" diyor. Mürüvet Çalışkan, "Oğlum Bahtiyar’a böbreğimi hiç düşünmeden verdim. Ondan önce vefat eden çocuklarımın nakil şansı yoktu. Bahtiyar’dan sonra kaybettiğim oğlum Çetin’in durumu ise nakil yapılamayacak kadar kötüydü. Aynı şeyi bir daha yaşasam ve bir hayat kurtaracağımı bilsem organlarımı yine veririm. Zaten organlarımın hepsini bağışladım. Ülkemizde nakil için bekleyen binlerce kişi var. Aynı acıyı tatmış ve bu nedenle evlatlarını kaybetmiş birisi olarak organlarımı bağışlamamam uygun olmazdı" dedi. 118,119,120
3.31 Dr. Mehmet Haberal'ın (1944 doğumlu) - Türkiye'nin İlk Organ Nakli Ünitesini Kuruldu
1975 yılında Türkiye'de gerçekleşen ilk nakilden sonra Dr. Haberal, Hacettepe Üniversite Hastanesi Genel Cerrahi Bölümü'nde Yanık ve Organ Nakli Ünitelerini kurdu.
3.32 Dr. Mehmet Haberal'ın (1944 doğumlu) - Türkiye'nin İlk Başarılı - Kadaverik Donörden Böbrek Nakli
1978 yılında, Dr. Haberal'ın bir sonraki hedefi, Türkiye'de kadaverik donörden böbrek nakillerini gerçekleştirmekti. Haberal, "Fark ettim ki, kamuya kadavradan alınan böbreklerin, kronik böbrek hastalığına sahip hastalara yeni bir hayat vereceğini göstermek bizim için çok önemliydi." dedi. "Ölümünüzden sonra bile başka yaşamlarda bağışladığınız organlarla can olunabilirliğini daha önce hiç organ nakliyle ilgilenmemiş, duymamış, farkında olmayan kişilere göstermek gerekiyordu. O dönemde Türkiye'de bir organ nakli yasası bulunmuyordu. Eğer ölen insanların organlarının hastaların tedavisinde kullanıldığını gösterebilirsem, bu konuda yasal bir çalışma da yapılabilirdi."
Dr. Haberal, kendi girişimi ve çabalarıyla Eurotransplant International Foundation'a başvuruda bulundu. Haberal, “Eurotransplant”daki arkadaşlarımla görüştüm. Orada ölen insanlardan transplantasyon için alınan ama uygun alıcı bulunamayan yani kan grubu, doku grubu uygun olmayan böbreklerden göndermelerini istedim. Bizimkilere uyarsa testlerini burada yaptıracaktım. Bir başlangıç olacaktı… Nihayet 10 Ekim 1978'de Eurotransplant tarafından vakumlu bir şişe ve kap içinde tedarik edilen bir organ temin edildi. Haberal, "Saat 21.00 de İstanbul’a hareket edip böbreği alarak Ankara’ya geldim." O zamanlar hiç kimse, soğuk iskemi (kan akışı kesilen organın, soğutularak saklandığı) süresi 12 saatten daha uzun olan kadavra böbreklerini kullanmıyordu. Haberal'a gelen böbreğin soğuk iskemi süresi 24 saatin üzerindeydi. Gerekli testleri yaptıktan sonra böbreğin sağlıklı olduğu tespit edildi ve başarılı bir operasyonla böbrek nakli gerçekleştirildi. Hacettepe Hastanesi'nde 41 Yaşındaki Erol Emeksizoğlu, o böbrekle yaşama tutundu. Bu, Türkiye'de kadavradan yapılan ilk başarılı böbrek nakliydi. 121,122
Not: Pulmoner Hipertansiyon Hasta Dayanışma Grubu (PHA-Turkey, (1991-2008)) olarak, 2005 yılında Eurotransplant ile akciğer nakli için iletişim kurduk. Eurotransplant ile Türkiye'deki yetkililer arasında bir köprü kurduk; ancak hiçbir resmi makam, Eurotransplant ile muhatap olmayı kabul etmedi ve biz de sahipsiz kaldık. Bu yüzden hocamızın Eurotransplant'tan böbrek sağlamış olması, 27 yıl sonra dahi etkileyici bir başarıdır.
Organ Bağışı, Saklanması, Aşılanması, ve Organ ve Doku Nakilleri Kanunu 3 Haziran 1979
2238 Sayılı Türkiye Organ Nakli Kanunu
Organ ve Doku Bağışı, Saklanması, Aşılanması ve Nakli hakkında kanun (3 Haziran, 1979)
MADDE 3- Bir bedel veya başkaca çıkar karşılığı, organ ve doku alınması ve satılması yasaktır.
MADDE 4- Bilimsel, istatistiki ve haber niteliğindeki bilgi dağıtımı halleri ayrık olmak üzere, organ ve doku alınması ve verilmesine ilişkin her türlü reklam yasaktır.
MADDE 5- On sekiz yaşını doldurmamış ve mümeyyiz olmayan kişilerden organ ve doku alınması yasaktır.
MADDE 6- On sekiz yaşını doldurmuş ve mümeyyiz olan bir kişiden organ ve doku alınabilmesi için vericinin en az iki tanık huzurunda açık, bilinçli ve tesirden uzak olarak önceden verilmiş yazılı ve imzalı veya en az iki tanık önünde sözlü olarak beyan edip imzaladığı tutanağın bir hekim tarafından onaylanması zorunludur.
MADDE 11- Bu Kanunun uygulanması ile ilgili olarak tıbbi ölüm hali, bilimin ülkede ulaştığı düzeydeki kuralları ve yöntemleri uygulanmak suretiyle, biri kardiolog, biri nörolog, biri nöroşirürjiyen ve biri de anesteziyolji ve reanimasyon uzmanından oluşan 4 kişilik hekimler kurulunca oy birliği ile saptanır.
MADDE 12- Alıcının müdavi hekimi ile organ ve doku alınması, saklanması, aşılanması ve naklini gerçekleştirecek olan hekimlerin, ölüm halini saptayacak olan hekimler kurulunda yer almaları yasaktır. (Madde 11).
MADDE 15- Bu Kanuna aykırı şekilde organ ve doku alan, saklayan, aşılayan ve nakledenlerle bunların alım ve satımını yapanlar, alım ve satımına aracılık edenler veya bunun komisyonculuğunu yapanlar hakkında, fiil daha ağır bir cezayı gerektirmediği takdirde iki yıldan dört yıla kadar hapis ve 50.000 liradan 100.000 liraya kadar ağır para cezasına hükmolunur.
3.33 Dr. Mehmet Haberal'ın (1944 doğumlu) - Türkiye'de Doku ve Organ Naklinin Yasal Süreçlere Oturtulması - 2238 Sayılı 'Organ ve Doku Alınması, Saklanması, Aşılanması ve Nakli' Yasası"
1979 yılında organ nakli alanında gerçekleşen ardı ardına organ nakilleri ve hasta yaşam kalitesindeki belirgin artış, bu kutsal ve hayati alanda Dr. Taykurt, Dr. Voronoff gibi fırsatçıların dahi varlık göstermelerine izin vermemek adına süreçleri düzenlemek, alana kuralsız ve sahipsiz bırakmamak, şeffaflığı artırmak ve yasallaştırmak amacıyla çalışmalara öncülük etti. Bu çabaların meyvesi olarak 29 Mayıs 1979 tarihinde Türkiye Büyük Millet Meclisi'nde kabul edilen 2238 sayılı "Organ ve Doku Alınması, Saklanması, Aşılanması ve Nakli" yasası, 3 Haziran 1979 Pazar günü resmi gazetede yayımlanarak yürürlüğe girdi. 123 Dr. Haberal'ın yasal düzenlemelere çevirdiği, aynı zamanda büyük bir önem verdiği ve vurguladığı konuların yer aldığı kendi slaytını da bilgi paylaşımımıza ekledik.
3.34 Dr. David E. R. Sutherland - İlk Canlı Donörden Kısmi Pankreas Nakli
1979 yılında Amerikalı cerrah ilk canlı donör kısmi pankreas naklini gerçekleştirdi.
3.35 Dr. Mehmet Haberal'ın (1944 doğumlu) - Türkiye'nin İlk Kadaverik Donörden Organ Nakli (böbrek) Gerçekleştirildi.
1979 yılında, 2238 Sayılı Organ Bağışı, Saklanması, Aşılanması ve Organ ve Doku Nakilleri Kanunu'nun çıkmasından yaklaşık bir ay sonra, 27 Temmuz 1979 tarihinde bir trafik kazasında bir motorsiklet sürücüsünün beyin ölümü gerçekleşti. Genç adamın babası, oğlunun organlarını bağışladı. Türkiye'nin ilk kadavra bağışından gerçekleştirilen organ naklini Dr. Mehmet Haberal ve ekibi başarıyla 22 yaşındaki Musa Ambarcı'ya gerçekleştirdi. 121 Ambarcı, bu nakil sayesinde sağlığına kavuştu ve organ bekleyen birçok hastaya umut oldu.
Not: 1. Fotoğrafta Dr. Mehmet Haberal, 2. Fotoğrafta Diyanet İşleri Başkanı Tayyar Altıkulaç
3.36 Din İşleri Yüksek Kurulu - Organ ve Doku Nakli ile Bağışı, Caizdir
1980 yılında Diyanet İşleri Başkanlığı Din İşleri Yüksek Kurulu, 3.3.1980 tarih ve 396/13 sayılı kararı ile organ naklinin caiz olduğunu açıklamıştır. Dr. Haberal, Türkiye Büyük Millet Meclisi'ndeki, "Organ ve Doku Alınması, Saklanması, Aşılanması ve Nakli Yasa Tasarısı" çalışmalarında, toplumun organ bağışına dair dini çekincelerin giderilmesine yönelik girişimlerinin sonucunda TBMM Adalet Komisyon Başkanlığı, Diyanet İşleri Başkanlığı'nın görüşüne başvurmuştur. Din İşleri Yüksek Kurulu, konuyu görüşmek üzere toplanarak, 3 Mart 1980 tarihinde organ ve doku naklinin, bağışının aşağıda belirtilen kriterler çerçevesinde caiz olduğunu bildirmiştir.
Organ bağışının dini yönden sakıncası yoktur. Büyük dinlerin çoğu organ bağışını onaylamakta ve desteklemektedir.
Bu kararda;
- Zaruret halinin bulunması, yani hastanın hayatını veya hayati bir organını kurtarmak için bundan başka çarenin olmadığının mesleki ehliyet edilmesi,
- Hastalığın bu yolla tedavi edileceğine ilişkin doktor kararının olması,
- Doku ve organı alınacak kişinin bu işlemin yapılmış olduğu sırada ölmüş olması,
- Organ veya dokusu alınacak kişinin sağlığında buna izin vermiş olması veya hayatta iken aksine bir beyanı olmamak şartıyla yakınlarının rızasının sağlanması,
- Alınacak organ veya doku karşılığında hiçbir şekilde ücret alınmaması,
- Tedavisi yapılacak hastanın da kendisine yapılacak olan bu nakle razı olması gerektiği belirtilmektedir.
Yine aynı kararda "organınızı vereceğiniz kişi yaptığı iyilik ve fenalıklardan kendisi sorumludur" denilmektedir.
Kuran-ı Kerim'de de "kim bir insana hayat verirse onun tüm insanlara hayat vermişçesine sevap kazanacağı" beyan olunmaktadır (Maide suresi, ayet 32).
Diyanet İşler Başkanı Tayyar Altıkulaç, “Her kim organlarından birini bağışlar ise sevap kazanır.” 150,151
3.37 Dr. Mehmet Haberal'ın (1944 doğumlu) Türkiye Organ Nakli ve Yanık Tedavisi Vakfı'nu Kurdu - Türkiye'nin İlk Organ Eşleştirme Kuruluşu
1980 yılında, ilk başarılı böbrek nakli operasyonunu gerçekleştiren ekibin lideri Dr. Mehmet Haberal tarafından Türkiye Organ Nakli ve Yanık Tedavisi Vakfı kuruldu. Vakfın amacı, organ nakli merkezleri ve profesyoneller arasında işbirliğini kolaylaştırarak organ nakline erişimi artırmak, kaliteyi ve sonuçları iyileştirmek ve organ bağışını teşvik etmekti. Bu amaçla, vakıf ilk organ bağış kampanyalarını ve farkındalık çalışmalarını başlattı. Ayrıca, maddi imkanı olmayan hastaların tedavilerine devam edebilmeleri için destek sağlamak, organ nakli için gerekli finansal desteği sağlamak, organ bağışını teşvik etmek ve bilinçlendirme kampanyaları düzenlemek, organ nakli ve diyaliz konularında eğitim programları düzenlemek, uluslararası işbirliği ve bilimsel çalışmalar için ortam oluşturmak ve yeni organ nakli ve diyaliz merkezleri açarak erişilebilirliği artırmak gibi faaliyetlerde bulundu.yılında, ilk başarılı böbrek nakli operasyonunu gerçekleştiren ekibin lideri Dr. Mehmet Haberal tarafından Türkiye Organ Nakli ve Yanık Tedavisi Vakfı kuruldu. Vakfın amacı, organ nakli merkezleri ve profesyoneller arasında işbirliğini kolaylaştırarak organ nakline erişimi artırmak, kaliteyi ve sonuçları iyileştirmek ve organ bağışını teşvik etmekti. Bu amaçla, vakıf ilk organ bağış kampanyalarını ve farkındalık çalışmalarını başlattı. Ayrıca, maddi imkanı olmayan hastaların tedavilerine devam edebilmeleri için destek sağlamak, organ nakli için gerekli finansal desteği sağlamak, organ bağışını teşvik etmek ve bilinçlendirme kampanyaları düzenlemek, organ nakli ve diyaliz konularında eğitim programları düzenlemek, uluslararası işbirliği ve bilimsel çalışmalar için ortam oluşturmak ve yeni organ nakli ve diyaliz merkezleri açarak erişilebilirliği artırmak gibi faaliyetlerde bulundu. 150
3.38 FDA - Organ Nakli İçin Geliştirilmiş İlk Bağışıklık Baskılayıcı İlaç Olan Siklosporin'i Onayladı.
1983 yılında İsviçreli farmakolog Hartmann F. Stähelin tarafından 31 Ocak 1972'de bağışıklık baskılayıcı (immünsupresan) etkisinin keşfedildiği Siklosporin 17, ABD Gıda ve İlaç İdaresi (FDA) tarafından organ nakli için onaylanan ilk bağışıklık baskılayıcı ilaç oldu. 15 Bu, organ nakli alanında yeni bir çağın başlangıcı ilaç sayesinde, vücudun nakledilen organı reddetmesi riski azalacaktı.
Bağışıklık Sisteminin Engeli 1980'li yıllara kadar aşılamayacaktı.
1963 ile 1980 yılları arasında gerçekleştirilen 38 akciğer, lob veya HLTx (kalp ve akciğer nakli) girişimi ile birlikte bağışıklık sisteminin böbrek dışında yeni nakledilen organı reddetmesi sorununu bir türlü çözüme kavuşturulamayınca, nakillerde beklenen başarılı sonuçlar alınamadı, uzun vadeli başarı elde edilemedi. 16 organ nakli olan hastaların çoğunun kısa süre içinde kaybedilmesine neden oldu.
Nakil kriterlerine uygun son dönem hastalar, hekimlere ulaşıyor ancak organ ihtiyaçlarını karşılamak konusunda sorunlar ortaya çıkıyordu. Bu durum hekimleri yeni çözüm yolları aramaya yönlendiriyordu. Bu dönemde en kolay akla gelen, geçmişte kullanılan yöntemleri tekrar canlandırmak oldu. Bu da domuz, maymun, şempanze gibi türlerden alınan organ nakilleri, yani ksenonakilleri içeriyordu. Ksenonakillerin 2020'li yıllarda henüz gelişim aşamasında olduğunu unutmayalım.
Örneğin;
Hardy ve Barnard, 68 yaşındaki Boyd Rusia Rush (1895-1964) adlı hastaya 24 Ocak 1964'te insan donör bulamayınca şempanze kalbini naklettiler. Bu, başka bir deyişle ilk kalp nakli hayvandan insana gerçekleşmişti. Rush, 21 Ocak 1964'te UMMC'ye transfer edilmeden 2 gün önce muhtemelen hipertansif kalp hastalığına bağlı bir kalp krizi geçirmiş ve koma halinde bulunmuştu. Bir bacağı kangrenle siyahtı, yüzü kan pıhtılarıyla lekelendi ve sadece hafif bir nabzı vardı. Semptomlarının muhtemel nedeni, kalbinin yeterince kan pompalayamamasıydı. 22 Ocak'ta Hardy, Rush'ın kangrenli bacak kısımlarını kesti. 23 Ocak'ta durumu kötüleşen Rush, ameliyathaneye alındı. Rush'ın kalbi, ekip onu kalp-akciğer makinesine bağlamadan önce durdu. İnsandan donör bulunamayınca Hardy, diğer dört doktora, bir şempanze kalbi kullanacaklarını ve bu durumun kamuoyunda eleştirilere yol açabileceğini bilerek devam edip etmemeleri konusunda anket yaptı. Her doktora sessizce sordu, "Devam etmeye hazır mısınız?" İlk doktor kabul etti, bir sonraki çekimser kaldı ve son ikisi onaylarını verdi. Beş doktor, dört şempanzenin en büyüğünü kullanarak kalp nakline başladı. 24 Ocak 1964 Cuma günü sabah saat 02:00'den hemen sonra Hardy, şempanze kalbini Rush'ın göğsüne bağlamak için dikişi tamamladı ve sabit bir atış elde etmek için bir defibrilatör kullandı. Bu kalp yarım saat boyunca sorunsuz bir şekilde attı, sonraki yarım saat boyunca bir kalp pili tarafından desteklendi, ancak daha sonra kalp masajı ile bile yeniden başlatılamadı. Rush öldü ve asla bilincini geri kazanamadı. 106,107
Böbrek nakli dışındaki nakillerde bağışıklık sisteminin engellenmesi aşılamamış olsa da bu dönemde,
- Beyin ölümü, kesin ölüm olarak tanımlandı.
- Dünya çapında nakil cerrahlarının birbirlerinden fikir alışvarişinde bulabileceği toplantılar gerçekleştirildi.
- İlk yapay organ, böbrek yetmezliği olan hastalara yönelik bir çözüm olarak geliştirilen hemodiyaliz makinasıdır (yapay böbrek). Daha sonra, böbrek nakli beklemeyenler için organ bulunana kadar geçici bir çözüm olarak kullanılacak güvenli bir liman olarak hizmet verecekti.
- Yapay kalp geliştirildi. O da aynı şekilde kalp nakli beklemeyenler için organ bulunana kadar geçici bir çözüm olarak kullanılacak güvenli bir liman olarak hizmet verecekti.
- Organların korunması geliştririldi.
- Donör paylaşımı geliştirildi.
- Organ ve doku uyumu geliştirildi.
- Organ nakli ve bağışı üzerine devletler düzenlemelere gitti.
IV. Bağışıklık Baskılayıcı İlacın Çıkmasıyla Organ Bağışında Yeni Bir Dönem Başlar.
4.1 Dr. Bruce A. Reitz - İlk Başarılı Kalp-Akciğer Nakli - (HLTx)
1981 yılında 45 yaşında olan Mary Gohlke, o dönemde tedavisi bulunmayan ve hastalığının son evrelerine ulaşmış Primer Pulmoner Hipertansiyon (iPAH) hastasıydı. Ancak, 9 Mart 1981 tarihinde, Dr. Bruce Reitz liderliğindeki Stanford ekibi, tıp tarihinde bir dönüm noktası olan ilk başarılı kalp-akciğer naklini gerçekleştirdi. Verici (donör), ciddi kafa travmasına bağlı beyin hasarı ile kaybedilen 15 yaşında bir erkek çocuktu.
"Stanford Üniversitesi'nde liderliğini Dr. Shumway ve Edward Stinson'ın üstlendiği başarılı bir kalp nakli programı yürütülmekteydi. Bir görüşme esnasında, Dr. Reitz'ın Dr. Shumway'e hangi adımların atılması gerektiği konusundaki sorusu üzerine, Dr. Shumway, doğuştan kalp kusurları veya şu anda tedavi edilemeyen ciddi akciğer hastalığına sahip olan hastalar için bir çözüm olarak kalp naklini bilateral akciğer nakli ile birleştirmenin potansiyelini araştırmak istediğini ifade etti. Bu amaç doğrultusunda, Dr. Reitz öncelikle köpekler üzerinde yürütülen çalışmalara odaklandı; ancak beklenen sonuçları elde edemeyince maymunlar üzerinde kalp-akciğer nakli çalışmalarına yöneldi.
Dr. Reitz'ın liderliğindeki maymunlar üzerinde yapılan çalışmalarda, immünosupresyon kullanılmadan elde edilen erken başarılar dikkat çekmektedir. Dr. Shumway, tam kalp-akciğer nakli sonrasında normal nefes alabilen ve aktif bir yaşam sürme kapasitesine sahip olan maymunların ortaya çıkmasının heyecan verici bir gelişme olduğunu vurgulamaktadır.
Tesadüfen, aynı dönemde Avrupa'da organ nakli alanında önemli bir gelişme yaşanmaktaydı. Yeni bir immünosüpresif bileşik olan Siklosporin A, inanılmaz derecede gelişmiş immünosupresyon sağlama potansiyeli taşıyordu.
Kalp-akciğer nakli deneylerinin sonuçları, 1980 yılının Nisan ayında San Francisco'daki Amerikan Göğüs Cerrahisi Derneği'nin 60. Yıllık Toplantısında sunuldu. Amerika Gıda ve İlaç Dairesi (FDA), Siklosporin A'nın Stanford Üniversitesi tarafından incelenmesine izin verdi. Bu izin sonrasında gerçekleştirilen kalp naklinde olumlu sonuçlar tespit edildi.
Mary Gohlke, Mesa Tribune gazetesinde yayımlanan sunumun ardından, gazete reklam hesapları yöneticisi olarak böyle bir operasyonun kendisine yardımcı olup olamayacağı konusunu düşünmeye başlamıştır. Son birkaç yıl içinde sağlığı sürekli olarak kötüye gitmiş ve Pulmoner Arteriyel Hipertansiyon (PPH) teşhisi almış olan Mary, kısa bir süre önce çalışmayı bırakmak zorunda kalmıştır. Houston'a doktoru Michael DeBakey'e danışmak üzere giden Mary, Houston ekibinden bir üyenin kalp ve akciğer naklinin düşünülebilecek tek tedavi seçeneği olabileceğini, ancak şu anda bu seçeneğin gerçekleştirilemediği için "imkansız" olduğunu öğrenmiştir.
Mary'nin sağlığı hızla kötüleşiyordu; iki genç oğlu vardı ve Standford ile iletişime geçti. Siklosporin ile kalp nakli denemesi henüz başlatılmamıştı. İdari prosedürlere takılmıştı. Potansiyel hasta grubu belirleme çalışmalarında, PPH ve Eisenmenger sendromlu hastaların, özellikle daha önce kalp ameliyatı geçirmemiş olanların, potansiyel alıcılar olarak uygun olduğu düşünülüyordu. Stanford'daki Kurumsal İnceleme Kurulu bize ilk hasta için onay verdi. Ancak, FDA bu endikasyon için ilacın kullanımını onaylamamıştı, bu da prosedürü devam ettirmenin önündeki en büyük engeldi. 1981'in başlarında, Mary durumu hakkında umutsuzluğa kapılmaya başladı. FDA onayını beklediğimizi duyduğunda, gazetesinin editörünü arayarak Arizona senatörünün müdahalesini talep etti. Arizona senatörünün müdahalesiyle, kısa süre sonra FDA'dan olumlu bir yanıt aldık. Mary, Güney Kaliforniya'da mükemmel bir potansiyel donör bulunana kadar yaklaşık 6 hafta bekledi.
İlk başarılı kalp naklinden neredeyse on beş yıl sonra gerçekleşen ilk kalp-akciğer naklinde Mary'de iki ret atağı tespit edildi ve bunlar tedavi edildi. Ancak ret tespitinde, pulmoner biyopsinin seri bronkoskopi ile takip edilmesinin daha kritik olduğu birkaç yıl sonra anlaşılacaktı. Sonunda, Mary istikrarlı bir iyileşme gösterdi ve 82 gün sonra hastaneden taburcu edildi. Ameliyattan 6 ay sonra, evine ve işine geri döndü. Mary, yaşamını 5 yıldan biraz daha uzun süre sürdürdü; ancak, maalesef, bir kaza sonucu ortaya çıkan komplikasyonlar nedeniyle hayatını kaybetti. Ölüm anında, akciğerlerinde ve kalbinde herhangi bir kronik reddetme belirtisi gözlemlenmedi. Mary'nin cesareti, kararlılığı ve kombine kalp-akciğer nakli alıcısı olarak insan akciğer nakli alanındaki birçok zorluğa rağmen bilinmeyeni keşfetme arzusu, terapötik akciğer nakli çağını mümkün kıldı.
Bruce A. Reitz, MD"
Mary yaşadıklarını; "Yarını Alacağım: Tıbbi Bir Deneye Cesurca Katılan, İlk Başarılı Kalp-Akciğer Nakli Hikayesi (I'll Take Tomorrow: The Story of a Courageous Woman Who Dared to Subject Herself to a Medical Experiment-The First Successful Heart-Lung Transplant)" adlı kitapta anlattı. 2,129
2012 yılında Nuray Arslanoğlu, Sosyal Güvenlik Kurumu (SGK) desteğiyle Almanya'da gerçekleştirilen kalp-akciğer nakli operasyonu ile Türkiye'nin ilk başarılı kalp-akciğer nakli olan hastası oldu.
4.2 Dr. Joel D. Cooper - İlk Başarılı Tek Taraflı Akciğer Nakli - (LTx)
1983 yılında dünya genelinde 44 akciğer nakli gerçekleştirildi, ancak maalesef bunların tamamı başarısızlıkla sonuçlandı. Bu operasyonlar sonucunda tüm hastalar, birkaç gün ya da hafta içinde hayatını kaybetti. Dünyada ilk başarılı tek taraflı akciğer nakli, 7 Kasım 1983'te Dr. Joel D. Cooper liderliğindeki Toronto Akciğer Transplantasyonu Grubu tarafından gerçekleştirildi.
Hasta olarak seçilen Tom Hall, 58 yaşında bir erkekti ve idiyopatik pulmoner fibrozis hastalığından muzdaripti. Nakil için uygun adayları belirlerken, ekip 45 yaş sınırını tercih etmişti. Cerrahi ekibin inancına göre, pulmoner sepsisi olmayan fibrozis vakaları, başarılı bir akciğer nakli için ideal adaylardı. Yapılan deneysel çalışmalar neticesinde, akciğer transplantasyonunun başarılı olması için kalp transplantasyonunun gerekli olmadığı ortaya çıktı.
Tom Hall'un sağ akciğeri nakledilerek, bronş anastomozu çevresindeki omentum kullanılarak gerçekleştirilen nakil sayesinde hayatta kalmakla kalmadı; aynı zamanda, 58 yaşındaki ölüm döşeğinden kalkarak 6 buçuk yıl daha yaşadı. Üç ay içinde işine geri dönen Hall, bu süre zarfında Toronto Genel Hastanesi'ni dünya çapında ünlü bir nakil merkezi haline getirmeye önemli katkılarda bulundu. Ancak, ne yazık ki, kronik renal yetmezlik sonucunda yaşamını yitirdi. 16,135,136
Not: Dr. Thomas Earl Starzl (1926-2017) - Bir Hastayı Kaybetmek - BURDEN OF GENIUS - 1967
4.3 Dr. Thomas Earl Starzl (1926-2017) - İlk Multiviskeral Nakil (Birden Fazla Karın Organı Nakli)
1983 yılında Dr. Thomas E. Starzl, 6 yaşındaki bir kız çocuğuna 17 Ağustos'ta donör bulunmasının ardından ilk multiviskeral nakli gerçekleştirdi. Pittsburgh Çocuk Hastanesi'ne 29 Temmuz 1983'te kalp, böbrek, karaciğer yetmezliği ile başvuran küçük kız, bir önceki yıl yüzme havuzunun drenaj kısmında otururken yaşanan kazada bağırsaklarının büyük bir kısmını kaybetmişti. Karaciğer yetmezliği de gelişince, durumdan olumsuz etkilenen birden fazla organın naklinden başka bir seçenek kalmamıştı. Nakil sırasında ciddi komplikasyonlar ve ardından gelen hipotansiyon nedeniyle hastanın ölümü, yoğun bakım ünitesine varışından 30 dakika sonra gerçekleşti. 162
4.4 Dr. Mehmet Haberal'ın (1944 doğumlu) "Organ Koruma" Çalışması, Kadavra Böbreklerin Saklanma Süresini Geliştirdi.
1983 yılında, 39 yaşındaki Dr. Haberal, geliştirdiği yöntemle dünya genelinde o güne kadar en fazla 36 saat süreyle saklanabilen kadavra böbreklerin saklanma süresini (iskemi) 111 saate, yani yaklaşık üç katına kadar uzatmayı başardı. 120 Bu önemli gelişmeyi, Avrupa Organ Nakli Derneği (European Society for Organ Transplantation - ESOT) tarafından Zürih'te düzenlenen 23-25 Kasım 1983 tarihli birinci konferansta Dr. Haberal sunarak duyurdu. Türkiye gibi organ bulamayan ülkelerde, bu haber büyük ilgi gördü.
Haber no 1: Newspost 20 January 1984 - Professor Mehmet Haberal, who discovered a way of preserving kidneys taken from the dead for a longer time reported his technique to the world during the first meeting of European Transplantation Association which took place in Zurich between November 23 and 25, 1983
A New Technique of Prof. Haberal
A Turkish doctor has achieved "the impossible" in kidney transplantations. Now the whole world uses his technique which enables kidneys taken from the dead to be preserved fo up to 95 hours.
Prof. Mehmet Haberal proved that a donor's kidney which has been preserved for 48-95 hours under certain conditions functions will after transplantation. The 39 year old doctor reported his technique to the World during the first meeting of the European Transplantation Association which took place in Zurich between November 23 and 25, 1983.
Prof. Haberal, who shared the Sedat Simavi Foundation 1983 Medical Sciences Award with professor Özcan Köknel, said that, kidney taken from...
Haber no 2: Bütün dünya onun yönteminden yararlanıyor. Prof. Haberal, böbrek naklinde bir mucize gerçekleştirdi. Prof. Mehmet Haberal'ın buluşu sayesinde daha çok sayıda insanın hayatı kurtulcak... Ölüden alınan böbreği daha uzun süre canlı tutabilmenin çaresini bulan genç bilim adamının yöntemininden bütün dünya yararlanıyor...
Dr. Haberal, yurtdışında organ bağışının daha yaygın olduğu için daha hızlı organ bulunduğundan, kadavra böbreklerinden bekleme süresi 12 saati aşanların kullanılmadığını biliyordu. Geliştirdiği organ bekleme süresini uzatan yöntemle, uygun şartlarda korunan organların yurtdışından Türkiye'ye gönderilmesini sağladı. Dr. Haberal'ın bu çabası, Türkiye'de organ bağışının benimsenmesi sürecine kadar yurtdışından gönderilen kadavra böbreklerle başarılı organ nakillerini sürdürmesine olanak tanıdı. 121
4.5 Dr. Thomas Earl Starzl (1926-2017) ve Henry Theodore Bahnson (1920–2003) - İlk Başarılı Çoklu (Multi) Organ Nakli - Kalp ve Karaciğer Nakli
1984 yılında Thomas Starzl ve Henry T. Bahnson tarafından gerçekleştirilen ilk başarılı çoklu organ nakli, 14 Şubat 1984 tarihinde 6 yaşındaki Stormie Dawn Jones'a uygulandı. Stormie, nadir görülen bir hastalık olan Homozigot ailevi hiperkolesterolemiye bağlı olarak gelişen sekonder ciddi kalp hastalığı ile mücadele eden bir kız çocuğuydu. Bu hastada ilerleyen aterosklerozun engellenemediği ve son dönem kalp hastalığına neden olduğu belirlendi. Nakil ekibi, hastanın durumu göz önüne alındığında, tek gerçekçi seçeneğin eş zamanlı kalp ve karaciğer nakli olduğuna karar verdi. Nakil sonrasında geçen 10 hafta içinde, Stormie'nin hastalığındki dramatik bir gerileme gözlendi. Lezyonlar düzleşti ve renkleri sarıdan pembeye döndü. 152
Ne yazık ki, Stormie, kalp ve karaciğer naklinden 6 yıl sonra, kalp reddi sebebiyle yaşamını yitirdi. 153
4.6 Fujisawa İlaç Şirketi - Organ Naklinde Çığır Açan Bağışıklık Baskılayıcı İlaç: Takrolimus
1984 yılında Fujisawa İlaç Şirketi (şimdiki adıyla Astellas Pharma Inc.) laboratuvarlarında Toshio Goto, Toru Kino ve Hiroshi Hatanaka tarafından yapılan tarama sonucunda, FK506 ilk defa Nisan 1984'te Japonya'nın Tsukuba kenti yakınlarındaki toprakta bulunan streptomyces tsukubaensis No. 9993 bakterisinin kültür suyundan izole edildi. Bu madde, 1994 yılında ABD Gıda ve İlaç İdaresi tarafından onaylandı. 185 Yapılan çalışmalarda, FK506'nın önceki immünsüpressanlara kıyasla inatçı şekilde reddedilen insan karaciğer allogreftlerinin %75'ini ve aynı oranda reddedilen kalp, böbrek ve diğer organları kurtardığı gösterildi. Hem greft hem de hasta sağkalımı açısından siklosporinden daha etkili olduğu kanıtlandı. Daha sonra, FK506'nın ismi Tsukuba mACROLide IMmUnoSuppressant'tan esinlenilerek Tacrolimus olarak değiştirilecekti. 154,155
Takrolimus, FK-506 geliştirme koduyla bilinen bir ilacın, araştırma amaçlı yeni ilaç geliştirme süreci süreci, o dönemin tanığı olan Thomas Starzl tarafından 1992 yılında bir anı kitabında anlatılmıştır. 184
4.7 Dr. Magdi Habib Yacoub (1935 doğumlu) - Kalp-Akciğer Nakli Sağkalımında 32 Yıl ile Guinness Rekoru - (HLTx)
1985 yılında İngiliz cerrah Magdi Yacoub tarafından 25 Şubat'ta büyük arter transpozisyonu (BAT) ile dünyaya gelen Andrew Whitby (1964-2017)'e kalp ve akciğer nakli gerçekleştirildi. Bu operasyon, Guinness Rekorlar Kitabı'nda en uzun süre yaşayan kalp-akciğer nakli hastası olarak kayıtlara geçti. Andrew Whitby'nin 32 yıl süren sağ kalımı, organ bağışının bir hayatı tamamen değiştirebileceğini kanıtladı. Harefield Hastanesi Organ Nakli Direktörü Andre Simon, bu başarının, bir kişinin organ bağışıyla hayatının ne kadar anlamlı bir şekilde dönüştürülebileceğini gösteren bir örnek olduğunu ifade etti. 157,158,159
Andrew, doğuştan kalp rahatsızlığıyla mücadele eden ve kalp-akciğer nakli yapılan ilk insanlardan biri olduğunu belirtiyor. "Şimdi geriye dönüp baktığımda, bu gerçekten dikkat çekici bir deneyim olduğunu düşünüyorum," diyor. "O zamanlar bana beş yıl yaşama şansımın yüzde 70 olduğu söylendi. Ancak şimdi, her yaşadığım günün bir bonus olduğunu hissediyorum."
"Aktif bir yaşam tarzının sağlığıma yardımcı olduğunu düşünüyorum," diyor Andrew. "Yürümeyi ve yüzmeyi seviyorum ve yaz aylarında işe gidip gelmek için bile iki buçuk mil yürüyorum."
1988 yılında, İngiliz kalp cerrahı Magdi Habib Yacoub tarafından, idiyopatik pulmoner fibrozis teşhisi konmuş olan Veronica "Vera" Dwyer'a tek taraflı akciğer nakli gerçekleştirildi. Dwyer, 20 Kasım 2018'de Dublin'deki Mater Hastanesi'nde İrlanda Kalp ve Akciğer Nakli Derneği tarafından Dünya'nın en uzun süre yaşayan tek akciğer nakilli kişisi olarak altın madalyonla ödüllendirildi. Vera, 29 yıl, 129 gün ile en uzun süre hayatta kalan tek akciğer nakli hastası olarak, Andrew Whitby gibi Guinness Rekorlar Kitabı'na girmiştir.
Vera Dwyer, 1941-2021 yılları arasında yaşamış olup, hayatı boyunca hiç sigara içmemiş ve sporla uğraşmıştır. 1980'lerde solunum sorunları hissetmeye başlamış ve 1988'de hastalığı nedeniyle yatağa bağımlı hale gelmiştir. Durumunu doğru teşhis eden Dr. Magdi Yacoub, Vera'nın yaşamını sürdürebilmesi için tek çarenin akciğer nakli olduğunu belirtmiştir. Vera'nın nakli uygun donörün bulunmasıyla, 18 Mayıs 1988'de gerçekleştirilmiştir.
Eşini kaybeden Vera, dört çocuk annesi, yedi torun ve üç büyük torun sahibidir. Tedavi sürecinde beş yıl boyunca diyalize girmiş ve 2009 yılında böbrek nakli olmuştur. Ayrıca, son zamanlarda kalça protezi ameliyatı geçirmiştir ve çeşitli zamanlarda bacak, omuz ve bilek kırıkları yaşamıştır.
Tek akciğeriyle hayatta kalan Vera, aynı zamanda diğer akciğeri ve kalbiyle o gece başka iki insanın daha nakil olarak hayatını kurtaran 24 yaşındaki donörüne ve hızlı, uzman teşhisi ile tedavisi için Profesör (şu anki unvanıyla Sir) Magdi Habib Yacoub'a ebediyen minnettardır. 167,168
Artı - Bonus - ![]() Guinness Rekorlar Kitabı'na Girmiş Akciğer Nakilliler
Guinness Rekorlar Kitabı'na Girmiş Akciğer Nakilliler ![]()
1986 yılında kalp, akciğer ve karaciğer nakliyle ilk üçlü nakil hastası: Davina Thompson (1951-1998) Rawmarsh, Güney Yorkshire, İngiltere. 17 Aralık 1986'da Cambridge'deki Papworth Hastanesi'nde, ingiliz cerrahlar Dr. John Wallwork ve Dr. Roy Calne başkanlığındaki 15 kişilik bir ekip tarafından yedi saat boyunca ameliyat edildi. Nakilden 12 yıl sonra, 13 Ağustos 1998'de, 47 yaşında hayatını kaybetmiştir. 172,173
1987 yılında kalp, akciğer ve karaciğer nakliyle ilk üçlü nakil hastası: En uzun süre sağ kalan kalp, akciğer, karaciğer ve sonra böbrek nakli yapılan hasta Mark Dolby'dir (1961-2009). Dolby, üçlü bir nakil operasyonu olan kalp, akciğer ve karaciğer nakli ameliyatını 21 Ağustos 1987'de ve ardından Aralık 2005'te böbrek nakli ameliyatını Harefield Hastanesi'nde, İngiltere'de geçirmiştir. Nakilden 26 yıl sonra 2013 yılnda pankeas knaserinden vefat etmiştir. 170,171
1996 yılında en genç kalp nakli hastası: 8 Kasım 1996'da bir saatlik Cheyenne Pyle, Miami, Florida, ABD'deki Jackson Çocuk Hastanesi'nde donör kalbi aldığında şimdiye kadar nakil yapılan en genç hasta oldu.
4.8 Belçika, Organ Bağışında Varsayılmış Onam Sistemine (opt-out) Geçen İlk Ülke Oldu - Organ Bağışında Belçika Modeli
1986 yılında Belçika, 18 yaşını doldurmuş her vatandaşın organ bağışçısı olduğunu varsaydığı ve bu durumdan çekilmek isteyenlerin bunu bildirmesi gerektiği bir yasayı 13 Haziran 1986'da kabul ederek, Varsayımsal Onam Sistemi'ni (opt-out) uygulayan ilk ülke oldu. Bu sistem, organ bağışı konusunda "Belçika modeli" olarak ta adlandırılacaktır. Organ nakli giderek daha yaygın bir tedavi yöntemi haline gelirken, gönüllü bağış sistemi (opt-in) organ ihtiyacını karşılamakta yetersiz kalmaktadır. İnsanlar, organ bağışının önemini fark etmeden yaşamlarına devam etmektedirler. Bu nedenle, yetkililer organ bağışını artırmak için farklı bir model geliştirmişlerdir. Bu modelde, vatandaşlar politikanın ne olduğu konusunda bilgilendirilir ve organ bağışlamaktan vazgeçme hakları vardır. Ancak, vazgeçmedikleri sürece 18 yaşından büyük herkesin organları bağışlanabilir kabul edilir. Bu sistem, organ nakli bekleyen hastalara daha fazla organ bulunması amacıyla geliştirilmiş olup, tarihte ilk defa bir ülke, organ bağışını vergi ödemek veya askerlik yapmak gibi vatandaşlarının devlete karşı sorumlulukları arasında resmi bir statüde değerlendirmiştir. Belçika'nın bu benzersiz yaklaşımı, diğer ülkeler için önemli bir örnek teşkil etmiştir. 112,161
Belçika bu modelde Zımni kabul'den yola. Zımni kabul, bir iradenin açıkça beyan edilmemesine rağmen, hareketler veya suskunluk yoluyla kabul edildiği anlamına gelir. Bu kavram, hukuk alanında önemlidir ve bazen örtülü irade beyanı olarak da adlandırılır. 160
2021 yılı itibariyle dünyada varsayılan onam sistemini uygulayan ülkeler şunlardır: Avusturya, Belçika, Bulgaristan, Şili, Kolombiya, Hırvatistan, Kıbrıs Rum Kesimi, Çek Cumhuriyeti, İngiltere, Estonya, Finlandiya, Fransa, Yunanistan, Macaristan, İzlanda, İtalya, Letonya, Lüksemburg, Malta, Hollanda, Nova Scotia (Kanada), Polonya, Portekiz, İskoçya, Slovenya, İspanya, İsveç, İsviçre ve Uruguay'ın da olduğu toplamda 29 ülke bu sistemi uygulamaktadır. 314
4.9 Dr. Joel D. Cooper - İlk Başarılı Çift Taraflı Akciğer Nakli (bilateral) - (DLTx)
1986 yılında, ilk başarılı tek taraflı akciğer naklinden üç yıl sonra aynı grup, Toronto Akciğer Nakli Grubu tarafından, Dr. Joel D. Cooper liderliğinde 26 Kasım 1986 tarihinde ilk başarılı çift akciğer nakli gerçekleştirildi. Bu nakil, 42 yaşındaki Ann Harrison (1944-2001) adlı bir hastaya son dönem amfizem tedavisi amacıyla yapıldı. Ameliyattan yaklaşık 15 yıl sonra, 20 Nisan 2021'de beyin anevrizmasından kaynaklanan bir komplikasyon nedeniyle 56 yaşında yaşamını yitirdi. Dr. Joel Cooper, Ann Harrison'ın amfizem hastalarına büyük bir rahatlama getirerek bu alanda yeni bir çağı başlattığını, kendisinden sonra gelen hastalara ilham kaynağı olduğunu belirtti. Cooper ayrıca, organ nakli konusundaki derslerinde hala Ann Harrison'ın resmini gösterdiğini ve "Ölüme çok yakın birinin böyle bir canlı hayata geri döndüğünde hala hayret ettiğini" ifade etti. 165,166,36
1998 yılında Emekli Sandığı'nın desteğiye Amerika'da gerçekleştirilen çift taraflı akciğer nakliyle Nuran SAĞLAM, Türkiye'nin ilk başarılı akciğer nakli olan hastası oldu.
4.10 Dr. Joel D. Cooper - Çocuklarda (Pediatrik) İlk Akciğer Nakli - (LTx)
1986 yılında, Dr. Joel D. Cooper liderliğide Toronto Akciğer Nakli Grubu tarafından 16 yaşındaki bir ailesel pulmoner fibrozisli bir çocukta gerçekleştiritilir. 218
2024 yılı itibariyle halen ülkemizde 14 yaş altı çocuklarımıza akciğer nakli yapılamamaktadır.
4.11 40. Dünya Sağlık Kurultayı - İnsan Organ Nakilleri İçin Rehber İlkelerin Geliştirilmesi
1987 yılında, dünya hızla küreselleşirken, organ nakli ve bağışı da hızla yaygınlaşarak küresel bir boyut kazandı. Bu durum, küresel önlemlerin alınmasını gerektirdi. 40. Dünya Sağlık Kurultayı 4-15 Mayıs tarihleri arasında Cenevrede toplanarak artık rutin bir tedavi yöntemi haline dönüşen organ nakli için rehber ilkelerin geliştirimesi konusunda çalışmalara başladı. Kırkıncı Dünya Sağlık Kurultayı (WHA), insan organ nakillerindeki bilimsel ilerlemeyi kabul ederken, canlı insanlar arasındaki organ ticaretinden duyduğu endişeyi dile getirmiştir. Bu ticaretin insan haklarına ve DSÖ Anayasası'nın ruhuna aykırı olduğunu vurgulamıştır. Ayrıca, bazı üye devletlerin bu konuda alınan önlemleri ve birleşik bir hukuki araç geliştirme kararını takdir etmiştir. Genel Direktöre, insan organ nakilleri için rehber ilkelerin geliştirilmesi olasılığını incelemesi ve bu konuda alınan önlemlere ilişkin Sağlık Kurultayı'na rapor vermesi talep edilmiştir. 192
4.12 Dr. Thomas Earl Starzl (1926-2017) - İlk Başarılı Multiviskeral Nakil (Birden Fazla Karın Organı Nakli)
1987 yılında, çoklu organ nakli yapılan Tabatha Foster adlı 3,5 yaşındaki bir kız çocuğu, kısa bağırsak sendromu ve TPN'ye bağlı karaciğer yetmezliği nedeniyle 1 Kasım 1987'de ameliyat oldu ve ameliyat sonrası 192 gün yaşadı. Bu sürenin 143 gününü serviste, 49 gününü ise çocuk yoğun bakım ünitesinde tedavi gördü. Ameliyatın ardından, bağışıklık sistemi baskılanması siklosporin, steroid, OKT3 ve ışın tedavisiyle sağlandı. Bağırsak grefti ve diğer organ allogreftleri yaklaşık 6 ay süresince tamamen işlevsel kaldı. Nakilden 91 gün sonra multifokal LPD tanısı konuldu. Biyopsi örneğindeki lenfoid hücrelerin donör orijinli değildi. ancak hastanın ameliyat sonrası lenfoproliferatif hastalık nedeniyle hayatını kaybettiği belirtildi. Otopside greft reddine dair histolojik kanıt bulunamadı. 162,230,231
Foster'in multiviskeral naklinde donöründen karaciğer, pankreas, dalak, midenin distal kısmı, onikiparmak bağırsağı, rezidüel ince barsak ve asenan, transvers ve inen kolon alındı. Bu organlar, bağışçının vücudundan çıkarılırken birlikte tutulur ve alıcıya tek bir blok halinde yerleştirilir. Bu şekilde, bağışçı ve alıcı arasındaki uyum sorunu azaltılır ve nakil başarısı artar. Uzun süre hayatta kalan hastanın hem rejeksiyon hem de Graft Versus Host Hastalığı (GVHD) kontrol altına alındı. Greft Karşı Konak Hastalığı olarak da bilinir. Bu hastalık, allojenik yani kişinin kendisi dışından nakil aldığı doku, kök hücre ve ya organ nakli sonrasında ortaya çıkabilir. Bu durumda, donörün bağışıklık sisteminin bir parçası olan T hücreleri, alıcının dokularını yabancı olarak algılayarak saldırır. Bu saldırı sonucunda, alıcının cilt, karaciğer, bağırsak, kan sistemi gibi birçok organı hasar görür. Bu hastalık, nakil sonrası en önemli ölüm nedenlerinden biridir.
Starlz, "En uzun süre yaşayan hastamızdan çıkan en önemli sonuç, işlevsel bir gastrointestinal sistemle gerçekten uzun vadeli sağkalımın çok yakın olduğuydu. Ölümcül faktörlerin mantıklı bir açıklaması olmaması ve mevcut olmayan tedavi araçlarının gereksinim duyulmaması, daha fazla dikkatli multiviskeral ve/veya intestinal nakil denemelerinin kaçınılmaz olduğunu gösteriyor." notunu tarihine düşer. 162
Not: Starlz, hastalarının gelişimlerini titizlikle takip etmiş ve bu süreci fotoğraflarla belgelemiştir. Çocuk hastalarının meslek seçimlerine kadar detayda süreci izlemiştir. Pittsburgh Üniversitesi, Starlz'ın anısına düzenlenen web sitesinde bu notlarının bir kısmını bilimsel bir dokümantasyon şeklinde paylaşmıştır. Bu değerli kayıtlar, insan hayatına verdiği değeri ve önemi göstermektedir. Aşağıdaki bağlantı üzerinden erişebilirsiniz.
The Official Dr. Thomas E. Starzl Web Site: The Transplanted Organs, The Thoracic Organs (pitt.edu)
4.13 İslam Konferansı Teşkilatı İslam Fıkıh Akademisi Meclis Toplantısı - İslamda Organ ve Doku Nakli ile Bağışı Caizdir (uygundur).
1988 yılında, 6-11 Şubat tarihleri arasında gerçekleştirilen İslam Konferansı Teşkilatı İslam Fıkıh Akademisi Meclisi'nin Dördüncü Dönem Toplantısı'nda, 'Ölü veya Diri Bir İnsanın Organlarından Yararlanma' konusu görüşülmüş ve karara bağlanmıştır. Bu toplantıda, fert ve toplumun iyiliğine ve çoğunluğu itibariyle yararına olan her türlü sonucu gerçekleştirmeyi garanti eden, yardımlaşma, merhamet ve fedakârlığa çağıran İslam dininin genel amaçlarını gözeterek, ilmî ve tıbbî gelişmeler neticesinde ortaya çıkan Organ ve Doku Nakli ile Bağışı caiz (uygun) bulunmuştur. Bu karar, organ naklinin sağladığı yararın zarardan fazla olması, biyolojik veya psikolojik açıdan kişiyi sıkıntıya sokan bir kusur veya rahatsızlığın giderilmesi amacına yönelik bulunması şartına bağlanmıştır. 255
Arap dünyasındaki ilk başarılı böbrek nakli, 1972 yılında Ürdün'de gerçekleşti. Ardından, 1974 yılında Sudan'da ikinci başarılı böbrek nakli yapıldı. Bu olayda dikkat çeken nokta, nakledilen böbreğin, kalp atışı yapmayan bir ölen donöre ait olmasıydı. Birçok Arap ülkesi, 1970'ler ve 1980'ler boyunca nakil programlarına başlayarak ilerleme kaydetti. Ancak, çoğu program, yaşayan akraba bağışçılarına dayanıyordu. Suudi Arabistan Krallığı gibi çok az Arap ülkesi, ölen bağış programlarına başlamayı başardı. Arap dünyasında din, kişisel yaşamın yanı sıra hükümet mevzuatında da önemli bir rol oynar.
Suudi Arabistan'da, İslami Hukuka göre kadavradan organ nakli programının başlatılmasına izin veren önemli bir fetva, Hicri takvime göre 1402 yılında (Miladi takvime göre 1982 CE) 06-11 tarihinde ve 99 sayılı Karar ile ortaya çıktı. Bu karar, ölen donörlerden doku ve nakil yapılmasının caiz (uygun) bulunarak izin verildiğini belirtti. 256
Türkiye'de ise, Diyanet İşleri Başkanlığı Din İşleri Yüksek Kurulu, organ ve doku naklinin caiz olduğunu bildiren bir fetvasını 3 Mart 1980 tarihinde yayınladı. 150,151
Belki de en eski fetva organ naklinden yüz yıllar önce fıkıh alimi İbn Abidin (1784)'in tarafından verilmiş olabilir. Fetdalarının birisinde hayatın kutsallığının servetin kutsallığından daha üstün olduğunu vurgular. Ölen bir kişinin bedeninden kötüye kullanılan mücevherleri çıkarmak için ameliyat edilmesine izin verdiğini belirtir. İbn Abidin, bunun bireyin kendi haklarını ihlal ettiğini ve kendi kutsallığını ihlal ettiğini savunur. Bu görüş, insan bedeninin korunmasının ve kutsallaştırılmasının mutlak olmadığını açıkça göstermektedir. Ölen kişinin bedeni çürür. Mezarın içindeki beden, ölen kişiye artık fayda sağlamaz ve sonraki yaşamında da bir işe yaramaz. Ancak, ölen kişinin vasiyetiyle organlarının başkalarına fayda sağlamak için kullanılması, İslam'ın hayatı koruma hedeflerini yerine getirmenin bir yolu olarak kabul edilebilir. Bu nedenle, bir kişinin organlarının kullanılmasıyla bir hayat kurtarmak, Şeriat'ın daha yüksek amaçlarını gerçekleştirmenin bir yolu olarak değerlendirilir. 257
Organ ve doku naklinin tarihsel gelişiminde bilinen en eski fetva, Suudi Kuran tefsircisi Sa'di tarafından 1925 yılında yapılmıştır. Bu fetva, organ nakli bekleyen Müslümanlar için organ bağışının uygun (caiz) bir seçenek olduğunu belirtir. İlginç bir şekilde ilk kornea naklinin 1906 yılında gerçekleştirilmesinden yaklaşık 20 yıl sonra gerçekleşmiştir. Kan nakli ve kornea nakillerinin caizliği, Mısır'ın önde gelen müftülerinden Şeyh Mamoon tarafından resmen onaylanmıştır. 266
1998 yılında Suudi Arabistan'da ilk akciğer nakli gerçekleştirildi. Son 6 yılda program hızlı bir büyüme yaşadı. Akciğerler, Suudi Organ Nakli Merkezi tarafından sunulan tüm donör verileri titizlikle incelendikten sonra ölen donörlerden alınır. 2010 ile 2015 yılları arasında toplam 80 akciğer nakli ameliyatı gerçekleştirildi. 258
Ülkemizde aynı zaman aralığında, Sağlık Bakanlığı istatistiklerine göre, 125 akciğer nakli gerçekleştirilmiştir. 259
4.13 Dr. Mehmet Haberal'ın (1944 doğumlu) - Türkiye'nin İlk Kadaverik Donörden Karaciğer Nakli
1988 yılında, Dr. Starzl ve ekibinin 23 Temmuz 1967 tarihli dünyadaki ilk başarılı karaciğer naklinden yine 21 yıl sonra, Dr. Haberal liderliğindeki ekibi, Türkiye'de, Orta Doğu'da ve Kuzey Afrika'da ilk kadavradan karaciğer naklini 8 Aralık 1988 tarihinde Fuat Koç'a başarıyla gerçekleştirdi. 150
4.14 Dr. Bruce A. Reitz - Çocuklarda (Pediatrik) İlk Başarılı Kalp-Akciğer Nakli - (HLTx)
1988 yılında çocuklarda ilk başarılı kalp-akciğer naklini, Dr. Bruce Reitz liderliğindeki Stanford ekibi gerçekleştirdi. 221
4.15 Dr. Cevat Yakut ve Dr. Ömer Bayezid - Türkiye'nin İlk Başarılı Kalp Nakli
1989 yılında, İstanbul Koşuyolu Kalp ve Araştırma Hastanesi'nde 7 Eylül'de Dr. Cevat Yakut ve Dr. Ömer Bayezid tarafından 58 yaşındaki Arif Köse'ye Türkiye'nin ilk başarılı kalp nakli gerçekleştirildi. Siklosporinin 1983 yılında tedavi sürecine dahil olmasıyla birlikte, Türkiye'de organ nakillerinde başarılı sonuçlar elde edilmeye başlandı. İki yıllık bir sağkalımın ardından Arif Köse, 26 Temmuz 1991'de yaşamını yitirdi. 193,194
4.16 Dr. Mehmet Haberal'ın (1944 doğumlu) - Türkiye'nin İlk Çocuklarda (pediatrik) Canlı Donörden Karaciğer Nakli
1990 yılında, Dr. Haberal, Kuzey Afrika, Ortadoğu, Avrupa ve Türkiye'de ilk kez çocuklarda canlıdan segmental (bölümsel) karaciğer naklini 15 Mart 1990 tarihinde gerçekleştirdi. 1 yaşındaki Çağdaş Anıl Mert'e, annesi Gül İsmet Mert'in karaciğerinden bir bölümü nakledildi. 150 (Babası, Hüseyin Mert)
4.17 Dr. Mehmet Haberal'ın (1944 doğumlu) - Dünyanın İlk Erişkinde Canlı Donörden Karaciğer Nakli
1990 yılında, Dr. Haberal, dünyanın ilk yetişkinlerde canlıdan segmental (bölümsel) karaciğer naklini 24 Nisan 1990 tarihinde gerçekleştirdi. 22 yaşındaki Erdemir Işık'a, babası Hasan Işık'in karaciğerinden bir bölümü nakledildi. 150
4.18 Dr. Vaughn Alden Starnes'ın (1951 doğumlu) - Dünyanın İlk Canlı Donörden Akciğer Nakli (LDLLT)
1990 yılında Dr. Vaughn A. Starnes ve ekibi tarafından, kistik fibrozis nedeniyle akciğerleri iflas eden 22 yaşındaki Stacy Sewell'a, babası James ve annesi Barbara'dan alınan lobların kullanıldığı canlı donör lober akciğer transplantasyonu (Living-donor lobar lung transplantation (LDLLT)) gerçekleştirdi. Dr. Starnes, bu işlemde kistik fibroz hastasını tedavi etmek için ilk kez canlı bir donörün kullanıldığını belirtti. Ayrıca, bu operasyon aynı zamanda akciğer naklinde iki donörün kullanıldığı ilk ameliyat oldu. Her ebeveynden beş akciğer lobundan sadece biri alındı. Starnes, 55 yaşındaki James'in sol alt akciğer lobunu ve 49 yaşındaki Barbara'nın sağ alt lobunu nakletti ve kızlarına nakletti. 177
Stacy Sewell, bakteriyel pnömoni komplikasyonlarından dolayı akciğer naklinden 2 yıl sonra 24. yaşgününde hayatını kaybetti. Akciğer nakli ameliyatı ona daha özgür bir şekilde nefes almasını sağlamış olsa da, Stacy'nin hala kistik fibrozisi vardı, bu da onu pnömoni gibi ölümcül enfeksiyonlara karşı savunmasız bıraktı, dedi annesi. Annesine göre, bu aktif yaşam tarzını yaklaşık 10 gün öncesine kadar sürdürdü.
Ameliyattan yaklaşık bir ay sonra hastaneden taburcu olduktan sonra Stacy bir muhabire şunları söyledi: "Normal bir insan gibi nefes alabilmek çok güzel. . . Havayı seviyorum! Nefes almak hayal edebileceğim en harika duygu."
Ailesi, Stacy'nin istekleri doğrultusunda organlarının bağışlandı. Ayrıca aile üyeleri ve davetliler, Stacy'nin istekleri doğrultusunda onu özel bir kutlamayla anmayı planlıyorlardı. Barbara Sewell, "Stacy kimsenin hastalığının ya da ölümünün yasını tutmasını istemiyordu," dedi. "İrlanda tarzı bir cenaze töreni yapmamızı istedi. Biz de öyle yapacağız. Bu onun hayatını kutlamak için, ölümünü değil." 178
Japon akciğer Nakli ekibi, PHA Amerika tarafından 23-25 Haziran 2000 tarihlerinde Chicago'da düzenlenen 4. Uluslararası PHA Konferansı'nda amerikalı akciğer nakli ekipleriyle gerçekleştirdikleri beyin fırtınası sonrasında 5 Ocak 2001 tarihinde Japonya'da gerçekleştirdikleri başarılı LDLLT ile dünyada ilk kez PAH'lı bir hastaya canlı vericiden akciğer nakli gerçekleştirilmiş oldu.
2012 yılında SGK'nın desteğiye Avusturya'da gerçekleştirilen LDLLT ile Tuğçe Kübra Başar, Türkiye'nin ilk başarılı canlı donörden akciğer nakli olan hastası oldu.
4.19 Şamil Hamidullah önderliğinde (1965-1993) - Pulmoner Hipertansiyon Hasta Dayanışma Grubu Kuruldu
1991 yılında PAH tanısı konulduktan sonra Pulmoner Hipertansiyon Hasta Dayanışma Grubu, Şamil Hamidullah'ın liderliğinde Hamidullah Ailesi tarafından Ankara'da kuruldu. Bu grup, daha sonra PHA-Turkey adını kullandı. Pulmoner arteriyel hipertansiyon (PAH) hastalarına ve yakınlarına yönelik hizmet vermeye başladı. Pulmoner arteriyel hipertansiyon (PAH) hastaları ve yakınları için destek sağlamaya başladı. Grubun amacı, bu hastalığın kesin bir tedavisi olmamasına rağmen, hastaların yaşam kalitesini artırmak, bilgi, destek ve dayanışma sunmak, umut vermek, dünya genelindeki tedavi seçeneklerini araştırmak ve erişimini kolaylaştırmak, ayrıca bu alandaki araştırmaları desteklemek oldu. Bunun yanında, PAH konusunda toplumsal farkındalığı artırmak ve kamuoyunu bilinçlendirmek için de çeşitli faaliyetler gerçekleştirdiler.
2008 yılında, Skleroderma hastalığını da içerecek şekilde Pulmoner Hipertansiyon Derneği kuruldu. Ancak 2014 yılında kapanan dernek, 2018 yılında PAHSSc adı altında tekrar kuruldu. Yeniden yapılandırılan dernek, Eisenmenger Sendromu, İdiyopatik Pulmoner Fibrozis, Kronik Tromboembolik Pulmoner Hipertansiyon, Pulmoner Arteriyel Hipertansiyon, Skleroderma ve bu hastalıklar nedeniyle akciğer nakli veya kalp-akciğer nakli olmuş hastaları ve ailelerini de içerecek şekilde hasta ve yakınlarını desteklemeye devam etmektedir.
PAH tanısını almasının ardından, Ankara'da daha sonra PHA-Turkey adını alacak olan Pulmoner Hipertansiyon Hasta Dayanışma Grubu (PHA-Turkey), Şamil Hamidullah ve Hamidullah Ailesi tarafından kuruldu. Grup, pulmoner arteriyel hipertansiyon (PAH) tanısı konmuş hastalara ve yakınlarına bilgi, destek ve dayanışma sağlamaktadır. Bu hastalığın kesin bir tedavisi bulunmamakla birlikte, grup, hastaların yaşam kalitesini artırmayı, umut verici bir destek kaynağı olmayı, mevcut tedavilere erişimi kolaylaştırmayı ve araştırmaları desteklemeyi amaçlamaktadır. Ayrıca, PAH hakkında farkındalığı artırmak ve kamuoyunu bilgilendirmek için çeşitli etkinlikler düzenlemektedir.
1991 ile 2008 yılları arasında, ülkemizde hastaların akciğer nakli veya kalp-akciğer nakli tedavilerine erişim imkanı veya şansı bulunmamaktaydı. Türkiye'de son çare olarak akciğer nakli veya kalp-akciğer nakli tedavisi olmak zorunda kalan hastaların bu çaresizliğini ortadan kaldırmak amacıyla son evre akciğer hastalığına sahip bireylerin tedavi seçeneklerine akciğer ve kalp-akciğer naklini dahil etmek ve Türkiye'de bu nakillerin başarıyla gerçekleştirilmesini sağlamak amacıyla çalışan Türkiye'nin tek sivil toplum kuruluşu Pulmoner Hipertansiyon Hasta Dayanışma Grubu, yani PHA-Turkey'dir.
4.20 Dr. Mehmet Haberal'ın (1944 doğumlu) - Dünyada İlk kez Canlı Donörden Multiviskeral Nakil Organ Nakli - Böbrek ve Karaciğer Nakli - (Birden Fazla Karın Organı Nakli)
1992 yılında, Dr. Haberal, Dünyadaki ilk canlı donörden multiviskeral organ naklini 16 Mayıs 1992 tarihinde gerçekleştirdi. 24 yaşındaki Ayşenur Teke'ye, annesi Nevin Teke'den böbrek ve karaciğerinden bir bölüm nakledildi. 150
Prof. Dr. Mehmet Haberal, "Bir hekime verilebilecek en büyük ceza; hastasının tedavisinin yapılabilirliğini bildiği halde, imkansızlıklar nedeniyle o tedaviyi yapamamış olmasıdır." diyerek ifade etti. Organ nakli yapılan hastaların yaşamının ameliyat masasında değiştiğini vurgulayan Haberal, "Bu nedenle, ben bu 3Y’yi geliştirdim ve dedim ki; Yeniden Yaşama Yolculuk… Hastalar ameliyat masasında, yeniden yaşama yolculuğa başlıyorlar. Onlar için yeni bir yaşam başlıyor." şeklinde konuştu. 182
4.21 FDA - Organ Nakli İçin Geliştirilmiş İkinici Bağışıklık Baskılayıcı İlaç Olan Takrolimus'u Onayladı.
1994 yılında Fujisawa İlaç Şirketi (şimdiki adıyla Astellas Pharma Inc.) laboratuvarlarında Toshio Goto, Toru Kino ve Hiroshi Hatanaka tarafından 1984 yılında FK506 koduyla izole edilen kültürden geliştirilen bağışıklık baskılayıcı Takrolimus, ABD Gıda ve İlaç İdaresi (FDA) tarafından 8 Nisan'da onaylandı. 185
4.22 FDA - Organ Nakli İçin Geliştirilmiş Bağışıklık Baskılayıcı İlaç Olan Mikofenolat Mofetil (Cellcept) Onayladı.
1995 yılında, bir dizi başarılı klinik deneyin ardından 1893'te başlayan mikofenolat mofetilin ilaç olma süreci, organ nakillerinde etkili olduğu kanıtlandıktan tam 102 yıl sonra, 3 Mayıs 1995'te ABD Gıda ve İlaç Dairesi (FDA) tarafından böbrek nakli tedavisi için onaylanarak ve Cellcept markası altında ticarileşti 189
4.23 Türkiye'nin ilk Akciğer Nakli Olan Hastası - Hemşire Nuran Sağlam - Emekli Sandığı - Çift Taraflı Akciğer Nakli - (DLTx)
1998 yılında, Amerika'da sarkoidoz hastası hemşire Nuran Sağlam, Türkiye'nin ilk akciğer nakli gerçekleştirilen hastası olarak 30 Ağustos 1998 tarihinde akciğer nakli alanında Türk milletine, Zafer Bayramı'nı yaşatmıştır.
Lise 1. sınıfta öğrenim görürken yaşadığı solunum problemi nedeniyle doktora başvuran Nuran Sağlam'a akciğer enfeksiyonu tedavisi uygulanır ancak sonuç alınamaz. Daha sonraki detaylı değerlendirme sonucunda, bağışıklık sisteminin anormal çalışmasına bağlı olarak sarkoidoz teşhisi konulan Sağlam, 16 yaşındayken akciğerlerinin sertleşmesi nedeniyle akciğerlerinin %57'sini kaybetmiştir. Tanı aldıktan sonra hastalığının kontrol altında tutulabilmesi için 10 yıl boyunca kullanılan medikal tedaviler yetersiz kalır. 24 saat oksijene bağımlı hale gelen Nuran Sağlam'ın yaşamını sürdürebilmesi için tek geriye kalan cerrahi seçenek, akciğer naklidir.
1997 yılında ülkemizde akciğer nakli konusunda henüz herhangi bir girişim bulunmamaktaydı. Nuran Sağlam, karşılaştığı zorluklara rağmen cesaretle, emsali bile olmayan bu bilinmezliklerle dolu mücadelesinde akciğer nakli yapacak bir merkez bulma çabasına girişti. O dönemde internet erişiminin sınırlı olduğu bir zamanda, Boğaziçi Üniversitesi'nin kütüphanesinden araştırma yaparak Amerika'da 85 merkezin akciğer nakli gerçekleştirdiğini öğrendi. Nuran Sağlam, bu merkezlerden 17 tanesiyle iletişime geçerek yazışmalar gerçekleştirdi ve sonuç olarak Dr. Münci Kalayoğlu'nun Wisconsin Üniversitesi Tıp Fakültesi Cerrahi ve Pediatri Bölümü'nde çalıştığı Wisconsin Üniversitesi tarafından akciğer nakli adayı olarak kabul edildi. 1997 yılının Aralık ayında, Sağlık Bakanlığı'nın sevkiyle 27 yaşındaki Hemşire Nuran Sağlam, Amerika Birleşik Devletleri'ne Wisconsin Madison Üniversitesi'ne akciğer nakli için gönderildi. Sağlık durumu son derece kritikti. Yaklaşık 9 ay boyunca bekleme listesinde kaldı. Solunum güçlüğü yaşadığı için kilosu 35'e kadar düştü. Fiziksel özelliklerine uygun tek akciğer bir çocuğa aitti. 16 saatlik bir ameliyat sonucunda, trafik kazasında hayatını kaybeden 12-13 yaşlarındaki bir çocuktan alınan çift taraflı akciğer nakli operasyonuyla hayata geri döndü. Bundan sonra, bir çocuğun akciğerleriyle nefes almaya başladı. Bu operasyonla, minyon tipi ile bir çocuk organıyla yaşama tutunan dünyadaki ilk erişkin hasta olarak tarihe geçti.
Sağlığına kavuştuktan sonra, Nuran Sağlam, öncelikle Cerrahpaşa Tıp Fakültesi'nde diyaliz hemşiresi olarak görev aldı. Türkiye'de 2012 yılında akciğer nakli uygulanmaya başladığında, Prof. Dr. Adnan Sayar, Yedikule Göğüs Hastalıkları Hastanesi'nde bir akciğer nakli ekibi kurdu ve Nuran Sağlam'ı da bu ekibe davet etti. Nuran Sağlam, Türkiye'de bu tür operasyonların gerçekleştirilmeye başlamasıyla, kendi deneyimini bu sürece katkı sağlayarak kullanma fırsatını buldu. Daha sonra uzun yıllar boyunca Yedikule Göğüs Hastalıkları Hastanesi'nde akciğer nakli ekibinde hasta eğitmeni ve organ nakli koordinatörü olarak görev aldı. Hemşirelik mesleğini bir yaşam amacı olarak benimseyen Nuran Sağlam, benzer sağlık sorunlarıyla mücadele eden hastalara ilham olmak ve onları cesaretlendirmek için çaba harcadı. Pulmoner Hipertansiyon ve Skleroderma Hasta Derneği (PAHSSc)'nin kurucu üyelerinden biri oldu.
Çaresizseniz, bilin ki çare sizsiniz!
1997 yılında, 27 yaşındayken "NEFES ALMAK HER ŞEYE DEĞER" diyerek Nuran Sağlam, Sağlık Bakanlığı'nın aracılığıyla Wisconsin'de akciğer nakli tedavisine erişen ilk Türk vatandaşı oldu. 195
Türkiye'de yeni bir dönem başlıyor. Biz hastalar ve yakınları, zaman zaman cesur kararlar alarak yeni tedavilerin geliştirilmesinde nasıl sorumluluk alıyor ve öncü bir rol üstleniyorsak. Bu yeni dönemde doktorlarımız, kendi imkanları dahilinde cesur adımlar atarak çaresiz hastalıklara umut olma çabasında öncü bir rol üstlenmişlerdir. Ama bunun bedeli çok ağır ödenecekti.
Ancak gerçek şu ki, Amerika'da 1963 yılında gerçekleştirilen ilk akciğer naklinde yer alan iki Türk hekim, Dr. Fikri Alican ve Dr. Şadan Eraslan, ülkemizde kendi bilgi ve deneyimlerini sergileme imkanı bulamamışlardır. Bu durum, sağlık politika yöneticileri açısından oldukça utanç vericidir. Bu durum düşündürücü bir soru ortaya çıkarıyor: Hekimlerimiz yurtdışında büyük başarılar elde edip Türkiye'ye döndüklerinde, neden yerel sistem onları desteklemek yerine engellemektedir?
Dr. Remzi Bağ, 2005 yılında akciğer nakli programının ülkemizde de başlatılması için Türkiye'ye döndü. Johns Hopkins ile kardeş hastane olan Anadolu Sağlık Hizmetleri grubunda, uzmanlaştığı PAH ve diğer nadir görülen akciğer hastalıkları alanında çalışmaya başladı. Fakat hastane yönetimi, akciğer nakli gibi karmaşık ve riskli bir operasyon yerine daha basit ve kazançlı tıbbi işlemlere odaklanmayı seçti. Bu yüzden çalışma alanı bulamayan Dr. Bağ, Amerika'ya geri döndü. 211,212
Not: ????, Kamil Hamidullah (PHD), Dr. Ömer Şenbaklavacı, Dr. Gül Dabak, ????
Dr. Ömer Şenbaklavacı, kendi geliştirdiği bir akciğer nakli yöntemi sayesinde dünyada tanınan bir cerrah olmuştur. Türkiye'de akciğer nakli yapmak isteyen Acıbadem Mehmet Ali Aydınlar Üniversitesi Tıp Fakültesi, onu çalışmalarına katılmaya davet eder. Ancak Sağlık Bakanlığı, Acıbadem Sağlık Grubu'na akciğer nakli yapma ruhsatını vermez. Bu durum karşısında Dr. Ömer Şenbaklavacı, Türkiye'den ayrılıp yurtdışındaki görevine geri döner. (Acıbadem Üniversitesi Tıp Fakültesi'nde Göğüs Cerrahisi ABD Öğretim Üyesi olarak görev yapmakta ve Atakent Hastanesi'nde Akciğer Nakli Program Direktörü olarak çalışmaktadır. 2016/1 Sayı:14 Acıbadem Hayat s. 10). 213
Çok gerilere gitmeye gerek yok. Ege Üniversitesi Akciğer Nakli Polikliniği, 2023 yılında Türkiye'deki akciğer nakli operasyonlarının %20'sini başarıyla gerçekleştirmesine rağmen Ege Üniversitesi, 1 Eylül 2023 tarihi itibariyle akciğer nakli polikliniğini kapatma kararı aldı. 214
Akciğer nakli, ülkemizde yetersiz ilgi gören bir alan olarak kalmaya devam etmektedir.
Bu döneme geçmeden önce, Dr. Münci Kalayoğlu ve Dr Cemal Asım Kutlu hocalarımızın sözlerine kulak verelim.
Dr. Münci Kalayoğlu (1940 doğumlu) - Organ Nakli Üzerine ...
Dr. Münci Kalayoğlu, "Bir gün benim de veya sevdiklerimin de organ nakline ihtiyacı olabilir, organ bağışı bekliyor olabilir. Organ yoksa hayat da yok. Organ naklindeki en önemli konu organ bağışıdır. Organ bağışı yoksa organ yok, organ yoksa nakil yok, nakil yoksa ölüm var. Kanuna uymamız lazım. Kanunsuz iş yapmayız. 'Organ bağışı dinimize aykırıdır' diye bir şey yoktur. Dinimiz bunu emrediyor. 'Bir insanı kurtarmak insanlığı kurtarmaktır' diyor dinimiz. Bir kişi organ bağışıyla 11-12 kişiye hayat verebilir. Organ bağışı için yapılan eğitim toplantıları ABD'de kiliselerde yapılıyor. Gazetelerde ve televizyonda organ bağışıyla ilgili haberler bulunmaktadır. İlkokullardan itibaren bu konuda çalışmalar yapılıyor. Bütün ülke 'organ bağışı' diyor. Bu kadar kolay bir denklemi çözebilmek için yapılacak tek şey bağış yapmaktır. Beyin ölümü gerçekleştiğinde hasta ölmüş olur. Beyin ölümü olan bir kişinin yaşaması kesinlikle mümkün değildir. Bu durumu zaten 4 hekim kontrol eder. Hayatlarımızı bu işe adadık. Birçok insan ölüyor ve ölen hastalar elimizde ölüyor. Bu durum bize acı vermektedir.". 198
1981 yılında Amerika'da Dr. Thomas E. Starzl'ın yanında karaciğer nakli eğitimi alan Dr. Münci Kalayoğlu, hastalarına her ameliyatta ölüm riski bulunduğunu ve yapılan her müdahalenin ölümcül etkilere sahip olabileceğini vurgulamaktadır. Ancak, bu ölüm riskine rağmen ameliyatların devam etmesi durumunda başarı oranlarının artacağını iddia etmektedir. Dr. Starlz'ın ilk 178 ameliyatında hayatta kalan hasta sayısının 30 olduğunu belirterek, organ nakli işlemlerinin devam etmesiyle şu anda başarı oranlarının %90'a ulaştığını örnek olarak göstermektedir. 196
The Atlantic dergisi, 19 Ocak 2019 tarihinde alkolik bir organ nakli hastası ile Münci Kalayoğlu arasındaki diyaloga yer veriyor.
Heneman, psikiyatrik hastaneden taburcu olduktan sonra, kendisini nakil uzmanı Münci Kalayoğlu'nun odasında buldu. Münci, Heneman'a bir yıl boyunca ayık kalmayı başarabilirse nakil yapacağını söyledi. Ancak bir kısıtlama vardı: "Eğer nakil sonrası tekrar içmeye başlarsan," Münci dedi, "ben cebimdeki çakımla evine gelip karaciğeri geri alacağım.". 202
Dr. Cemal Asım Kutlu (1963 doğumlu) - Akciğer Nakli Üzerine ...
Dünyada ilk akciğer nakli 1963 yılında denendi ve 20 yıl boyunca çeşitli başarısız denemeler gerçekleştirildi. Ancak, 1983 yılında ilk başarılı akciğer nakli gerçekleştirildi. Bu ülkenin en zirvedeki tıp merkezleri, aklınıza neresi geliyorsa, o merkezler bu işe neden asılmadılar? Gerçek başarısızlık bu kadar geç kalmamızdaydı. Oysa bizim Fikri Alican'larımız, Cemil Aslan'larımız vardı. Neden kimse tanımıyordu bu eli öpülesi insanları?
Başarı nedir, başarısızlık nedir?
Bir kitapta çirkini tarif etmezseniz, güzeli tarif edemezsiniz yazıyordu. Sınırları müphem bırakmak, tanımları yapmayarak konuları istediğin yere çekebilmek özgürlüğü. Hepimize ne kadar tanıdık gelen duygular bunlar. Şimdi okumaya bir dakika ara verin ve düşünün organ naklinde başarı nedir diye? Sağlık Bakanlığı ameliyat sonuçlarını elifi elifine izler. Kaç olgu yapıldı, ameliyatın erken döneminde kaybedilen hastalar ve elbette kaç hasta halen hayatta diye. Yıllar içinde konuştuğum birçok bürokrat bana kaç hasta ameliyat ettiğimi, kaçının hayatta olduğunu sordu. Ağır tartışmalar yaşadık bu soru ardından. Size de mantıklı geliyor mu bu soru? Hastaların kaçı yaşıyorsa o kadar başarılı sayılırız!
Eğer birileri benim başarımı ameliyat ölüm oranları üzerinden değerlendirecekse, hiçbir riskli hastayı ameliyat etmem. Hiçbir sorunlu akciğeri alıp bir hastaya takmam. Sadece en uygun hastalara, en uygun durumda, en iyi donör akciğerleri takarım, böylelikle başarı oranımı yükseltirim. Her toplantıda da kasıla kasıla dolaşırım. Diğer grup yani nakil olamayanlar, ne olur sizce? Yoğun bakımlarda umutsuz çabalarla sessizce kaybedilirler. Ama onlar nakil yapılmadıkları için bu değerlendirmenin dışında kalırlar ve nakil ekiplerini ilgilendirmezler. O zaman bir kez daha soruyorum: Organ naklinde başarı nedir?
Almanya, İngiltere örneklerine bakarsak yurdumuzda her yıl 200 adet akciğer nakli yapılması gerekir. Bence başarı, teorik olarak hesapladığımız 200 donör akciğerin bekleme listesindeki 200 hastaya takılmasıdır. Münci Kalayoğlu'nun deyişi ile; "Organ naklinde ölüm oranı sorulmaz, sayı sorulur". Yurdumuzda akciğer naklini yükseltmek, kaybettiğimiz yılları kazanmak istiyorsak yılda 200 nakli hedeflememiz lazım. Çok seçerek yaptığımız yılda 10 nakil ile hiçbir yere varamayız. İnancım budur. 143
Not: 2023 yılında websitemizdeki Organ Bağışında Varsayılmış Rıza sayfamızı güncellerken fark ettik ki, Amerikan istatistiklerini ülkemizin nüfusuna oranladığımızda, yılda yaklaşık 380 hastanın akciğer nakline ihtiyaç duyduğu ortaya çıkıyor. Ancak, ülkemizdeki kadavradan organ bağışının düşük olması ve özellikle Covid pandemisi sonrasında iyice azalan organ bağışı, yıllık akciğer nakli yapabilme kapasitemizi 11-13 kişilere kadar düşürdü. Asıl başarısızlık kurtulma şansı olan 370 hastayı ölüme terk etmemiz değil midir?
2009 yılına ait bir haberde, İngiltere'de bir Irak savaşı gazisi 31 yaşındaki Onbaşı Matthew Millington'un ağır sigara içen birinden alınan kanserli akciğerlerle yapılan nakil sonrasında hayatını kaybettiği bildirilmiştir. Bu olay, o dönem medyada geniş yankı uyandırmıştır. Papworth Hastanesi ise konuya ilişkin şu açıklamayı yapmıştır: "Nakledilen organların kaynağı siz, vatandaşlarımızsınız. Sigara içme alışkanlığı yüksek bir ülkeyiz. Ancak biz, nakil öncesi bağışlanan organda gerekli kontrolleri titizlikle yapıyoruz. Bu, nakil performansımızın istatistiklerle belgelenmiş bir göstergesidir. Ancak, unutulmamalıdır ki bu nakil gerçekleştirilmemiş olsaydı, organ beklerken de hastanın ölme ihtimali vardı. Nakil ile hastaya ikinci bir yaşam şansı sunulmuştur. Geçen yıl İngiltere'de 146 akciğer nakli yapılmış ve 84 kişi nakil listesinde beklerken hayatını kaybetmiştir." Soruşturmada Kuzey Staffordshire adli tabibi Ian Smith, Millington'ın organ reddini önlemek için kullanılan immün baskılayıcı tedavilerin kanser konusunda hastaları daha savunmasız hale getirdiği açıklamasında bulundu. Hastanın nakil sonrası komplikasyonlardan öldüğü kaydedildi. 199,200
2010 yılında CBS Detroit'in 18 Haziran tarihli haberinde yine benzer bir olay medyada yer bulmuş: "Nakil Yapılan Kişi Sigara İçen Kişinin Akciğerlerini Aldıktan Sonra Öldü." 201 Bu haberleri, şu anda bu yazıyı yazarken internette karşıma çıkanlardan seçtiğim sadece bir kaç örnek. Ancak, bu konuda ülkemizde benzer bir durum yaşansaydı, sizce nakil ekibinin başına ne gelirdi?
Gazeteci Murat Ağırel'in bir haberini anlatırken kullandığı cümleyi kendi konumuzla ilgili olarak şöyle değiştirebiliriz: "Toplumun her bireyi, toplumun bir yansımasıdır. Doktorlar, hastalar, organ bağışçıları bu toplumun içinden çıkıyorlar. Elbette, Amerika'daki başarılar örnek alınmalıdır; fakat, beklentiler kendi toplumumuzun gerçekleriyle uyumlu olmalıdır."
Bütün dünyada, önceliklendirme, organ bekleme listesindeki her hastaya hayatlarını kaybetmeden nefes olacak bir şans verebilmektir.
Peki, siz nefessiz ne kadar yaşayabilirsiniz?...
V. Türkiye'de Akciğer Nakli Başlar.
Akciğer nakli, diğer organ nakillerine kıyasla neden bu kadar zorlu bir sürece sahiptir?
Çünkü diğer organlar vücut içinde korunurken, akciğer doğrudan dışarıya açılan tek organdır. Soluduğumuz havayı doğrudan içine alır ve dış ortamla temas halindedir. Organ reddini önlemek için kullanılan bağışıklık baskılayıcı ilaçlar vücudun savunmasını zayıflatarak, nakil sonrası hastaların enfeksiyonlara karşı daha savunmasız olmalarına neden olur...
5.1 Dr. Öztekin Oto (1957 doğumlu) - Türkiye'de Çocuklarda (Pediatrik) İlk Başarılı Kalp-Akciğer Nakli
1998’de Dr. Öztekin Oto ve ekibi, Reitz’in 1988 yılında çocuklarda yaptığı ilk başarılı kalp-akciğer naklinden tam on yıl sonra, Türkiye’de bu yöntemi çocuk hastalar üzerinde uygulamayı denedi. Denizli'de cinnet getiren annesinin tabancayla vurduğu 4 yaşındaki Fadime Gökoğlan'ın organlarının bağışlanmasıyla, 8 yaşındaki Fatma Sağlam'a, 8 Ocak 1998 günü Dokuz Eylül Üniversitesi Tıp Fakültesi Göğüs Kalp Damar Cerahisi Anabilim Dalı Başkanı Prof. Dr. Öztekin Oto başkanlığındaki ekip tarafından Türkiye'de ilk kez aynı anda kalp ve akciğer nakli yapıldı. 1 ay sonraki haberde, sağlığının iyi olduğu medyala paylaşılıyor. 205,206 Hasta ameliyat sonrası ikinci ayında taburcu edilmiş ve dokuz ay yaşamıştır. 215,224,252 (Diğer nakil olan çocuklarda 1,2 ay içinde hayatlarını kaybederler) Dr. Oto, Türkiye'nin ilk kalp-akciğer nakil programını başlatma girişiminde bulunmuş ancak yaşanan hasta kayıpları sebebiyle bu program sürdürülememiştir.
1998 yılında Türkiye'de gerçekleştirilen ilk kalp-akciğer nakilleri ile ilgili olarak, Sayın Öztekin Oto hocamız tarafından PAHSSc’ye iletilen 6 Ocak 2025 tarihli bilgi notu;
Prof. Dr. Öztekin Oto: "Bu ilk hasta 9 ay yaşadı. Evinde ishal ve ateş nedeniyle ailesi, bir hafta önce gördüğümüz için rahatsız etmemek düşüncesiyle hastayı kontrole getirmedi. Maalesef, hastayı muhtemelen enfeksiyon nedeniyle kaybettik. Daha sonra da uygun alıcı adayı bulunamadı."
PHA-Turkey dayanışma grubundan 8 aydır organ bekleyen 17 yaşındaki Arif Sağlamer'in kalp-akciğer nakli, 23 Eylül 2008'de Dr. Öztekin Oto liderliğindeki ekip tarafından gerçekleştirildi. 16 yaşında motosiklet kazasının ardından beyin ölümü gerçekleşen Kemal Ufacık'tan bağışlanan organlarla hayata yeniden tutunmuştur. Dr. Oto, 1998 yılında başlattığı ilk kalp-akciğer nakli serisinden 10 yıl sonra tekrar denediği son kalp-akciğer nakli girişimi oldu. 222,223 (Arif Sağlamer, nakilden bir süre sonra hayatını kaybeder.)
5.2 Dr. Öztekin Oto (1957 doğumlu) - Türkiye'de Akciğer Nakli Denendi
1999 Dr. Öztekin Oto liderliğindeki ekip, 2 akciğer nakli denedi ancak hastalar 24 saat sonra hayatlarını kaybetmişlerdir. Dr. Oto, 14 Ekim 2004 tarihli Sabah gazetesine verdiği röportajda, gerçekleştirdiği bu öncü nakillerde organ reddi engelini bir türlü aşamadıklarını dile getirmiştir. 207
PHA-Turkey adına Kamil Hamidullah, 1999 yılında İstanbul'dan İzmir'e giderek akciğer ve kalp-akciğer nakilleri konusunda Dr. Öztekin Oto ile bir görüşme gerçekleştirdi. Görüşmede Dr. Oto, çocuk hastalar ile erişkin hastalar arasındaki belirgin farklar üzerinde durdu. Çocuk hastalarda hijyen koşullarının sağlanması ve sürdürülmesinin zorluğuna vurgu yaptı ve organ reddi riskinin erişkinlere kıyasla daha yüksek olduğu belirtti. Ayrıca yeni nakledilen organın korunması için düzenli ve de kurallarına uygun bir şekilde ilaç tedavilerinin kullanılması gerektiğinin üzerinde durdu ve hastalar ile yakınlarının bu konuda dikkatli olmalarının gerekliliği vurguladı. Nakilli hastaların yaşadıkları yerlerde mantar, küf, toz gibi etmenlerden kaçınmalarını da önemle vurguladı. Ayrıca, çocuk hastaların erişkin hastalar için uygun olan ilaç dozlarını tolere edemedikleri de anımsattı.
Dr. Oto, nakile yönlendirilen hastaların, hastalığının son döneminde değil, en son döneminde yapıldığını belirtti. Aslında hastaların hastalığın son dönemine gelmeden nakil için yönlendirilmelerinin sağ kalım açısından kritik olduğunu vurguladı. Son dönem hastalarda nakil başarısının çok düşük olduğunu ve artık hastalık nedeniyle diğer organlarda da hasarlar geliştiği için böyle büyük bir ameliyatın vücudun kaldırmakta çok zorlandığını belirtti. Örneğin, Kamil Hamidullah 1997 yılında PAH (Pulmoner Arteriyel Hipertansiyon) için Epoprostenol tedavisine başladı ve etkin ilaç tedavisi sayesinde yüksek yaşam kalitesine ulaştı. Bu nedenle akciğer nakline henüz ihtiyaç duymuyordu. Ancak Dr. Oto'ya göre, Türkiye şartlarında böyle bir ameliyattan sağ çıkılabilmesi için mevcut sağlıklı ve güçlü fiziksel durumu hazır yerindeyken akciğer nakli veya kalp-akciğer nakli olunmalıydı. Karşılıklı dertleşmelerden sonra görüşme sona erdi.
Not: Dr. Anthony Atala, "Laboratuvarımızda masaüstü mürekkep püskürtmeli yazıcı kullanılıyor, ancak mürekkep yerine hücre kullanıyoruz." dedi. Fotoğrafta, laboratuvar ortamında 3D hücre yazıcılardan oluşturulmuş bir böbreği tutuyor. Bu çalışma, organ nakli için yeni bir umut kaynağı olabilir.
5.3 Dr. Anthony Atala (1958 doğumlu) - Dünyada İlk Laboratuvarda Üretilen Organ Nakli - Mesane Nakli
1999 yılında Dr. Anthony Atala, rejeneratif tıbbın, hasar görmüş veya işlevini kaybetmiş hücre, doku veya organların yenilenmesi, onarılması veya yerine konması gibi önceden tedavi edilemeyen durumlar için yeni tedaviler sunarak tıbbi alanı ve hastaların yaşamlarını dönüştürme potansiyelini vurguladı. Ona göre, rejeneratif tıbbın nihai hedefi sadece hastalıkların yönetimine yardımcı olmak değil, aynı zamanda hastaların yaşamlarını gerçekten iyileştirmek ve hatta bazı durumlarda tam bir tedavi sağlamaktır. 225,226,227
Dr. Atala, 1996 yılında mesane şeklinde bir kalıp oluşturdu ve bu kalıbı ürotelyal hücrelerle içten, kas hücreleriyle dıştan tohumladı. Böylece laboratuvar ortamında mesane geliştirdi. 1998 yılında bu mesaneler başarıyla köpeklere nakledildi ve 11 ay sonra Nature Biotechnology dergisinde tamamen işlevsel oldukları bildirildi. Dr. Atala, 1999 yılında insan deneylerine başladı ve spina bifida adlı doğumsal bir kusurdan dolayı mesane dokuları sertleşen ve böbreklerine zarar veren 7 hastaya kendi hücrelerinden üretilen yapay mesaneler implante etti. 219
2000'li yıllarda tıp, hasta odaklı bir bakış açısı benimsedi. Hastaların yaşam kalitesi, tedavinin başarısını ölçen önemli bir gösterge haline geldi.
5.4 Sağlık Bakanlığı - Organ ve Doku Nakli Hizmetleri Yönetmeliği - 1 Haziran 2000 - Sayı: 24066
2000 yılında Sağlık Bakanlığınca hazırlanan Organ ve Doku Nakli Hizmetleri Yönetmeliği resmi gazetede yayınlanarak yürürlüğe girdi. Bu Yönetmeliğin amacı, tedavisi doku veya organ nakli ile mümkün olan hastaların hayatiyetini sürdürmek için nakilleri gerçekleştirecek organ ve doku nakli merkezlerinin, organ ve doku kaynağı merkezlerinin ve doku tipleme ünitelerinin açılması, çalışması ve denetimi ile bunların bağlı olduğu kamu kurum ve kuruluşları ile özel kuruluşların uymak zorunda oldukları usul ve esasları düzenlemek, organ ve doku nakli hizmetlerinin yürütülmesinde uyulması gereken esasları belirlemektir. Ulusal Koordinasyon Kurulu (UKK); Ulusal Organ ve Doku Nakli Koordinasyon Kurulu ile Ulusal Koordinasyon Sistemi(UKS); Ulusal Organ ve Doku Nakli Koordinasyon kurulur. Ankara, İstanbul ve İzmir'de olmak üzere üç bölge koordinasyon merkezi kurulmuştur. Her organ için farklı farklı oluşturulmuş yapılar tek bir çatı altında toplandı. 269 Fiilen 2001 yılında kuruluşu tamamlanacak.
Not: Teresita S. De Guzman, Judy Simpson, Angie Eldam, Kamil Hamidullah
Not: Fotoğraf 1: Kamil Hamidullah, Wojo (Jerry Wojciechowski), Günther (Alman delege)… diğerlerini hatırlayamadım.
Not: Dr. Stuart Rich, … diğerlerini hatırlayamadım.
5.5 IV Uluslararası PHA Konferansı - Pulmoner Arteriyel Hipertansiyonda (PAH'ta) Akciğer Nakli, İstatistiklerde Ötenaziden Farksız!
2000 yılında PHA-Turkiye temsilcisi Kamil Hamidullah, 23-25 Haziran 2000 tarihlerinde Chicago Amerika'da gerçekleştirilen 4. Uluslararası PHA Konferansı'na katıldı. Konferansta, PAH ve PAH ile yaşamak hakkında en güncel bilgiler paylaşıldı. Ayrıca, hastaların karşılaştıkları sorun ve sıkıntıların nasıl çözülebileceği, hangi yolların izlenebileceği tartışıldı. Bu konulardan biri de, son dönem pulmoner arteriyel hipertansiyon (PAH) hastalarına Amerika'daki akciğer nakli merkezlerinin diğer son dönem akciğer hastalarına kıyasla daha az akciğer nakli imkanı sunmalarıydı. Konferansın son bölümü bu önemli soruna ayrılmıştı. Biz, hastalarla yaptığımız beyin fırtınası toplantısı ve çeşitli atölye çalışmalarının sonucunda, PAH hastalarının akciğer nakli şansının artırılması için yetkililere başvuracağımız bölüme hazırlandık. (Kamil Hamidullah, Türkiye'den gelip te nasıl bu konuyu kendisine dert ettiyse...)
Konferansın son oturumu akciğer nakline ayrılmıştı. Akciğer nakli alanında önde gelen, 1968 yılında bu alanda çalışmaya başlayan Houston Methodist Akciğer Nakli Ekibi'nin yanında, akciğer nakli ile ilgili paydaşlar, resmi makamlar ve PAH doktorları oturuma katıldılar. Önce akciğer nakli hakkında bilgiler verildi, ardından PAH ve akciğer nakli hakkında bilgilendirmeye geçildi. Paylaşılan istatistikler oldukça can sıkıcıydı. Sonra PAH'ta akciğer nakli oturumu açıldı ve tartışılmaya başlandı. Biz hastalar da 95 yılında akciğer nakli olmuş Angie Eldam'ı örnek olarak gösteriyorduk. Biz duygusal kanıt ileri sürerken onlar da bilimsel kanıtları ortaya koyuyorlardı. Sonuçta, verileri çürütecek argümanlar sunamadık. Akciğer nakli, PAH hastaları için henüz hazır değildi. Aslında bunun en büyük nedeni, 1995 yılında FDA tarafından onaylanan iki kritik immünosüpresif ilaçla gerçekleştirilen nakillerin henüz istatistiksel olarak anlamlı sonuçlar vermemiş olmasıydı. Oturumda yapılan tüm baskılara rağmen, Houston ekibi, bilinciniz kapalı bir şekilde hastanelerine başvurulduğunda, gerektiğinde tüm nakilleri yapacaklarını ancak PAH'lı hastalarda akciğer naklinin sadece olağanüstü koşullar altında gerçekleştirilebileceğini belirtti. Bu durumun nedeni, istatistiklerde de görüldüğü gibi sonuçların ötenazi ile benzerlik göstermesiydi. Ekip, yalnızca çocuklara ve çocukları küçük yaşlarda olan annelere yer vereceklerini açıkladı. Ayrıca, bizim baskımız üzerine çocukları küçük yaşlarda olan babalara da mümkünse yer verilebileceğini bildirdiler. O yıllarda dünya çapında durum böyleydi. 234,236,237
5.6 Ulusal Koordinasyon Merkezi
2001 yılında T.C. Sağlık Bakanlığı, organ nakli faaliyetlerini ve ölen verici-organ alımını teşvik etmek için 7/24 faaliyet gösteren Ulusal Koordinasyon Merkezi'ni kuruldu. 228 Organ bağışı, 18 yaşından büyük bireylerin bilinçli bir şekilde ve özgür iradesiyle, organlarının bir veya birkaçını başka hastaların tedavisinde kullanılması amacıyla bağışlamasıdır. Bu önemli girişim, Ulusal Organ ve Doku Nakli Koordinasyon Merkezi (UKM) tarafından takip edilmektedir. UKM’nin görevleri arasında bölge koordinasyon merkezlerinin yönetimi, ulusal bekleme listesinin oluşturulması ve acil bekleme listelerinin takibi yer almaktadır. 229
Ulusal Koordinasyon Merkezi öncesinde 12 yıl içinde kadavradan toplam 207 karaciğer nakli yapılmışken, sonrasında 3 yıl içinde 233 nakil gerçekleştirildi. Yine UKM öncesi toplam 25 yılda 989 kadavra kaynaklı böbrek nakli yapılmışken, son 3 yılda bu sayı 526'yı buldu. 232
Not: Fotoğraf 1: Seymen ailesi; Yeşim Seymen, Cansın Seymen, Menderes Esat Seymen
Fotoğraf 2: Asya Arhan (PAHSSc), Dr. A. Erdal Taşçı, Kamil Hamidullah (PAHSSc)
Not: Fotoğraf 3: Dr. Lewis J. Rubin, Kamil Hamidullah (Pulmoner Hipertansiyon Derneği (PHD), Dr. Walter Klepetko)
5.7 Türkiye'nin ikinci, SSK'nın İlk Akciğer Nakli Olan Hastası - Menderes Esat Seymen - Sosyal Sigortalar Kurumu - Tek Taraflı (Sol) Akciğer Nakli
2004 yılında İstanbul Üniversitesi, İstanbul Tıp Fakültesi Göğüs Cerrahisi Bölümü'nde Dr. Necip Göksel Kalaycı başkanlığında Dr. Alper Toker'in gözetimi altında akciğer nakli için sıra beklerken durumu ağırlaşan 33 yaşındaki İdiyopatik Pulmoner Fibrozis hastası Menderes Esat Seymen (1971-2010)'a, 68.000.000 238 nüfuslu Türkiye'de uygun bir akciğer bulunamazken, 8.200.000 239 kişiyle neredeyse Ankara kadar nüfusa sahip Avusturya'da 4 ay içinde uygun bir akciğer bulunur ve kendi imkanlarıyla gittiği Avusturya'da Viyana Genel Hastanesinde tek taraflı akciğer nakli gerçekleştirilir. (Viyana Genel Hastanesi, 1365 yılında kurulan Viyana Üniversitesi Tıp Fakültesi'ne bağlıdır.)
1995 yılında FDA onayı alan son derece etkili immünsüpresif ilaçlar, nakil operasyonlarının başarı oranını artırmıştır. Bu olumlu etki, istatistiksel verilere yansımış olup, 2000'li yıllar ve öncesinde akciğer nakli sonrasında ötenaziye benzer verilere sahip pulmoner arteriyel hipertansiyon (PAH) hastaları da dahil olmak üzere son dönem akciğer hastalığı olan bireyler için akciğer naklinin rutin bir tedavi seçeneği olarak önerilmesini sağlamıştır.
Menderes, ailesinin kendisine verdiği isimle Mercedes, İstanbul Tıp Fakültesi Göğüs Cerrahisi Bölümü'nde akciğer nakli olmayı beklerken idiyopatik pulmoner fibrozis (iPF) atağı geçirir ve durumu kritik bir hal alır. Acilen nakil olması gerekmektedir. Menderes, geniş aile çevresine sahiptir. Aile yaptığı araştırmaya göre dünya genelinde başarılı akciğer nakillerinin gerçekleştirildiği iki yer olduğunu belirlemiştir. Bunlar arasında, Amerika'da hemşire Nuran Sağlam'ın nakil olduğu merkez ile performansıyla dünyanın dünyanın en başarılı akciğer nakli merkezleri arasında ilk üçe giren Avusturya'daki Viyana Üniversitesi Akciğer Nakli Merkezi (VÜANM) bulunmaktadır. Avusturya'da yaşayan akrabaları, VÜANM'da dünyanın sayılı akciğer nakli cerrahlarından birisi olan Dr. Walter Klepetko ile iletişime geçmiştir.
Ailenin doktoru Dr. Seyhan Çelikoğlu, babasının yakınen tanıdığı VÜANM'da 2000'li yıllarda D. Walter Klepetko'nun yanında akciğer nakli çalışmış olan Dr. A. Erdal Taşçı'ya Menderes'i emanet etmiştir. Dr. Taşçı, Menderes'in nakil sürecini yönetir ve hatta ameliyatına bile katılacaktır. Ancak Menderes'in Sosyal Güvenlik Kurumu (SSK), tedavi masraflarını karşılamayı reddeder. Gerekçe olarak, Avusturya ile karşılıklı sosyal güvenlik anlaşmasının olmadığını ileri sürer. Maalesef ilgili memurlar, mevzuattan habersizdirler. Türkiye-Avusturya Sosyal Güvenlik Sözleşmesi, 12 Ekim 1966 ve 1 Ekim 1969 tarihlerinde yürürlüğe girmiştir.
Ancak Menderes'in Sosyal Güvenlik Kurumu; SSK, tedavi masraflarını karşılamayı reddeder. Gerekçe olarak da Avusturya ile karşılıklı sosyal güvenlik anlaşmasının olmadığını ileri sürer. Oysa ilgili memurlar mevzuattan habersizdirler. Türkiye-Avusturya Sosyal Güvenlik Sözleşmesi 12 Ekim 1966 ve 1 Ekim 1969 yılında yürürlüğe girmiştir. 240 Menderes'in zaman kaybetme lüksü olmadığı için tüm mal varlığını satıp, eşinden dostundan ve akrabalarından borç alarak, yardım toplayarak 302 VÜANM'ın istediği 300.000 Avro'luk masrafı hastaneye yatırır. Tedavi masraflarını ödemeyen Sosyal Sigortalar Kurumu (SSK)'nu mahkemeye verir. Ancak açtığı davayı kaybedecektir. Ödemenin yapılmasıyla birlikte, organ nakli listesine giren Menderes'e uygun akciğer, 4 ay sonra, 2 Ekim 2004 Cumartesi günü bulunur. VÜANM, organın bulunduğu Avrupa ülkesine organı almak üzere bir ambulans uçak gönderirken, ayrıca Menderes'i Avusturya'ya getirmek için başka bir ambulans uçağı da Türkiye'ye gönderir. Organ ve hasta, Viyana Üniversitesi Tıp Fakültesi'nde bir araya getirilir. 233 Ve sol akciğer nakli gerçekleştirilir.
2005 yılında PHA-Turkey (Pulmoner Hipertansiyon Hasta Dayanışma Grubu), SB ve SSK nezdindeki girişimlerinin ardından yurtdışında akciğer nakli tedavisini ödeme kapsamına kısmen de olsa aldırmayı başarır.
2008 yılının ortalarına kadar sağlıklı bir yaşam süren Menderes, rutin kontrol için bulunduğu Viyana'da ansızın kötüleşir ve Temmuz 2008'de hastaneye kaldırılır. Tetkikler sonucunda Menderes'e organ reddi teşhisi konur. Yoğun bakım ekibi, Menderes'i hayatta tutmak için 9 ay boyunca çaba gösterir, ancak organ reddi aşılamaz. Bu durumda, Menderes için yeniden akciğer nakli dışında başka bir seçenek kalmamıştır. Ancak vücudunun ikinci bir nakli kaldıracak güçte olmadığı için VÜANM, retransplant olarak adlandırılan bu işlem için onay vermez.
Böbrekler ve karaciğer, vücudumuzun kimyasal işlemlerini gerçekleştiren iki önemli organdır. Bu organlar, alınan ilaçları metabolize ederek vücuda dağıtırlar.
Yoğun bakım sürecinde Menderes'in hayatta tutulması için kullanılan ilaçlar, karaciğerini zorlar ve yetmezliğe neden olur. O sırada Pulmoner Hipertansiyon Derneği (PHD)'nden Kamil Hamidullah, kendi akciğer nakli süreci için VÜANM'de bulunurken, tüm bu gelişmelere tanık olur. VÜANM yalnızca akciğer nakli yapmanın yeterli olmayacağını, karaciğerin bununla başa çıkamayacağını ve dolayısıyla karaciğer nakliyle eş zamanlı olarak gerçekleştirilmesi gerektiğini Türkiye'ye bildirir. Türkiye'ye bildirir. Ancak Sosyal Sigortalar Kurumu (SSK), karaciğer naklinin Türkiye'de yapıldığını ve Menderes'in gerektiğinde Türkiye'de karaciğer nakli olabileceğini belirterek Viyana'da sadece akciğer naklinin yapılmasına onay verir. VÜANM, genel anestezi altında bu kadar büyük bir operasyonun vücut için çok yorucu olabileceğini not eder ve sonradan karaciğer naklinin mümkün olamayabileceği uyarısında bulunur. Menderes'in durumu biraz iyileştikten sonra yoğun bakımdan normal odaya alındığında, acil organ bekleme listesine dahil edilir ve beklenen akciğer 10 gün içinde bulunur. Bununla birlikte, 2024 yılında Türkiye'de akciğer bekleme süresinin 5 yılı aştığını hatırlatmak isteriz. Nisan 2009'da Viyana'da, ikinci bir akciğer nakli olan retransplantasyon işlemi gerçekleştirilir. İkinci akciğer nakli sonrasında 11 ay daha yaşayan ve Türkiye'nin ikinci akciğer nakli yapılan ve ilk retransplantasyon geçiren hastası olan Menderes'te, karaciğer yetmezliği gelişir ve ardından siroz teşhisi konur. Son olarak, 10 Mart 2010 tarihinde yaşamını yitirir.
Not: 1. Fotoğraftakiler; Dr. Şükrü Dilege, Dr. Necip Göksel Kalaycı ve Dr. Alper Toker. 2. Fotoğraftaki donör Nurcan Şenli
5.8 Dr. Necip Göksel Kalaycı - Türkiye'nin ilk Çift Taraflı Akciğer Nakli - (DLTx)
2004 yılında, İstanbul Üniversitesi, İstanbul Tıp Fakültesi Göğüs Cerrahisi Bölümü'nde Dr. Necip Göksel Kalaycı (1939-2005)'nın liderliğinde, Dr. Alper Toker ve ekibi Türkiye'nin ilk akciğer nakli programını başlatma girişiminde bulunmuşlardır. Aynı yıl üç çift taraflı akciğer nakli gerçekleştirirler Ancak, 11 Kasım 2005'te Dr. Necip Göksel Kalaycı'nın sağlıkta yaşanan şiddet nedeniyle öldürülmesi, bu girişimi sekteye uğratmıştır. 241
11 Ekim 2004 tarihinde, 48 yaşındaki idiyopatik Pulmoner Fibrozis (iPF) hastası Fikret Koçak'a kürtajda yaşamını yitiren Nurcan Şenli'nin akciğeri nakledilerek Türkiye'nin ilk çift taraflı (bilateral) akciğer nakli gerçekleştirildi. 148 Akciğer nakli bekleyen dört çocuk babası Fikret Koçak, iki çocuk annesi Nurcan Şenli'nin bağışladığı akciğerlerle, son nefesiyle hayat verdi. Telefon teknisyeni olarak çalışan Koçak, üç yıldır akciğer yetmezliği nedeniyle tedavi görüyordu. Son altı aydır yoğun bakımda akciğer makinesine bağlı yaşayan Koçak, nakil operasyonuyla ikinci bir yaşam umudu için yoğun bakımda mücadele veriyor. Operasyonu gerçekleştiren Dr. Şükrü Dilege, akciğer donörü bulmanın çok zor olduğunu belirterek, "Bağışlanan her beş akciğerden ancak bir tanesi nakle uygun oluyor. Aileler böbrek, karaciğer gibi organları bağışlamaya razı oluyorlar ama akciğerleri vermeye çekiniyorlar. Akciğer bağışı konusunda vatandaşlarımızın duyarlılık göstermesini istiyoruz." dedi. 245 Nakil sonrası gelişen komplikasyonların ardından Koçak, 11 gün sonra yaşamını yitirmiştir. 16
İstanbul Üniversitesi Akciğer Nakli ekibinin gerçekleştirdiği diğer iki nakilde de hastalar, yoğun bakım sürecini atlatamayıp uzun süre yaşatılamadı. 16
Dr. Kalaycı, yaklaşık bir yıl önce kendisine tedavi için gelen kanser hastası Ahmet Cevahir isimli hasta tarafından tedavi süresince Dr. Kalaycı'ya yönelik tehditkar ifadeler kullanarak, "Ben ölürsem siz de öleceksiniz" şeklinde beyanlarda bulunmuştu. Dr. Kalaycı ameliyatını gerçekleştirir. Daha sonra tedavi için gittiği Almanya'dan dönen Ahmet Cevahir 11 Kasım 2005 tarihinde yaşamını yitirince, yakını Yusuf Cevahir'de Dr. Kalaycı'yı öldürür. 17 Kasım 2005'te müebbet hapse mahkum edilen Yusuf Cevahir, cezasını çektiği Edirne F Tipi Cezaevi'nde, 18 Aralık 2012'de ölü olarak bulunmuştur. 243,244
Not: Emel Gülsevim LTx, Mustafa Kırat LTx, Dr. Özlem Özdemir Kumbasar, Kamil Hamidullah (Pulmoner Hipertansiyon Derneği (PHD). PHA-Turkey 2008 yılına kadar hasta dayanışma grubu olarak faaliyet gösterdi. 2008 yılında Pulmoner Hipertansiyon Derneği adıyla kurumsallaştı.)
5.9 Dr. Özlem Özdemir Kumbasar - Yurtdışı Merkezli İlk Akciğer Nakli Programı
2005 yılında, Pulmoner Hipertansiyon Hasta Dayanışma Grubu (PHA-Turkey) içinde bulunan bazı hastalar, Pulmoner Arteriyel Hipertansiyon (PAH) tedavisinde mevcut ilaçların yetersiz kaldığı ve medikal seçeneklerin tükenmeye başladığı bir noktaya ulaştılar. Dr. Özlem Özdemir Kumbasar, nadir görülen son dönem akciğer hastalarının tedavi sürecinde çözüm arayışındaydı. Bu zorlu süreçte, tek bir çözüm yolu belirginleşti: akciğer nakli. Ancak, Türkiye'de cerrahi bir tedavi seçeneği olarak akciğer nakli yapılamamaktadır. PHA Turkey, ülkemizde kullanılmak üzere dünyada yeni çıkan PAH tedavilerinin onay alınması süreçlerinde deneyimli bir organizasyondur. Akciğer nakli konusunda Dr. Özlem Özdemir Kumbasar önderliğinde çalışmaya başladılar. PHA-Turkey Dr. Kumbasar'ın öncülüğünde, çatı dernekleri ve bilimsel alanda destek sağlayan Dr. Ghofrani, Dr. Rubin, Dr. Bağ, Dr. Şenbaklavacı ve Dr. Avsar gibi yurtdışı danışma kurulu üyeleri aracılığıyla akciğer nakli yapılabilen merkezlerin arayışına girdi. Ayrıca, 2004 yılında Viyana'da akciğer nakli geçiren Menderes Esat Seymen'ın bağlantıları üzerinden Avusturya'daki Viyana Üniversitesi Akciğer Nakli Merkezi (VÜANM) ile iletişime geçtiler. Bu süreçte, hem Avusturya hem de Türkiye'deki sağlık ve sosyal güvenlik mevzuatları konusunda uzmanlaştılar.
Dr. Kumbasar liderliğinde PHA-Turkey, geri bildirimleri değerlendirerek Viyana'da akciğer nakli programının ve Hannover'de ise kalp-akciğer nakli programının başlatılması konusunda ilgili merkezlerle anlaşmaya vardılar. Amerika seçeneği, yüksek maliyet açısından uygun olmadığı gerekçesiyle dikkate alınmadı. İlgili merkezlerin belirttiği tedavi şartlarının yerine getirilmesi için başvurular, yurtdışında başarıyla gerçekleştirilen 2 akciğer nakli vakasını örnek göstererek resmi makamlara yapıldı. Bu girişimler sonucunda akciğer nakli konusunda resmi makamlarca daha önce herhangi bir düzenlemeye gidilmediği ortaya çıktı. İlgili müracaatlarla resmi prosedürler işletildi. Bu girişmlerden sonra gerekli onaylar alındı. Ayrıca, yurtdışı tedavi merkezleri ile resmi otoriteler arasında koordinasyon sağlandı. Bu süreçte, resmi otoriteler ilk kez akciğer nakli programı hakkında prosedürlerin oluşturulmasına başladı ve hatta prosedürlerin tamamlanmasını beklemeden hastaların daha fazla mağduriyet yaşamamaları için ön onay vererek arka planda çalışmalarını sürdürdüler. Ülkeler arasında sosyal güvenlik kurumları, iş birliği içinde konunun çözümü için çalışmalarını sürdürdü. Sağlık Bakanlığı'nın akciğer ve kalp-akciğer nakli için yurtdışı tedaviye onay vermesinin ardından SSK kısmen, emekli sandığı ise tamamen tedavi masraflarını karşılamayı taahhüt etti.
Resmi süreçlerin ön onaylarının alınmasının ardından, akciğer ve kalp-akciğer nakil programlarının yurtdışı tedavi merkezleriyle birlikte başlatılabilmesi için ülkemizde bir doktorun akciğer nakli hastalarının nakil öncesi ve sonrası takip ve tedavilerini yürütmesi, hastaların sorumluluklarını üstlenmesi gerekmekteydi. Bu rol günümüzde "Akciğer Nakli Sorumlu Hekimi" olarak adlandırılmaktadır. Ülkemizde, akciğer nakli alanı yeterli ilgi ve destek görmeyen bir alandır. Kim ilgilendiyse onun eline yapışır. Dr. Özlem Özdemir Kumbasar, akciğer nakli sorumlu hekimi olmaya gönüllü oldu ve 2006 yılında Serpil Selvi (1973-2021)'nin akciğer nakli için Viyana'ya sevkedilmesiyle birlikte, Türk hastalara akciğer nakli programı Viyana'da başlatıldı.
İlerleyen zamanlarda sürece İstanbul'dan Dr. Gül Dabak da katıldı ve destek verdi. Dr. Kumbasar, o dönemde çocuk veya erişkin ayrımı yapmaksızın yaklaşık 25'ten fazla son dönem akciğer hastasına akciğer nakli ile hayat bağışladı. 2024 yılında, ülkemizde hala 14 yaşın altındaki çocuklara akciğer nakli yapılamazken, Dr. Kumbasar'ın "nefes" olduğu çocuklar gelin oldular, damat oldular. Dr. Kumbasar'ın hastaları ve yakınları için bu dönem, adeta "Schindler'in Listesi" gibi bir anlam taşımaktadır. Onlar, bu dönemi "Dr. Kumbasar’ın Listesi" olarak tanımlar ve kendisine minnetle anarlar.
Dr. Kumbasar’ın Listesi (...Schindler'in Listesi.../ Özlem'in Listesi)
PHA-Turkey, Türkiye'de kullanılmayan yeni çıkan PAH tedavilerine erişebilmek için verdiği mücadeleler sonucunda yeni tedavilere onay alınması konusunda deneyimli hale geldi. PHA-Turkey üyeleri arasında medikal çarelerin artık fayda sağlayamadığı hastalar ortaya çıkmaya başladı. Bu durum üzerine ne gibi adımlar atılacağını araştırırken, son dönem nadir akciğer hastalıklarıyla mücadele eden hastalar için çözüm bulma çabası içinde olan Ankara Üniversitesi Göğüs Hastalıkları Anabilim Dalı öğretim üyesi Dr. Özlem Özdemir Kumbasar ile karşılaştılar. Dr. Kumbasar, sadece aralarında uygun kriterlere sahip olan çaresiz durumda kalmış son dönem akciğer hastaları için yakın zamanda göğüs cerrahı Dr. Necip Göksel Kalaycı'nın sağlıkta yaşanan bir şiddet olayı sonucunda öldürülmüş olması nedeniyle Türkiye'de göğüs cerrahlarının kolay kolay yönelmeye cesaret edemeyecekleri akciğer nakli dışında başka bir çözümün bulunmadığını belirtti. PHA-Turkey'in yeni ilaç tedavilerine erişim konusundaki kararlılığı, sabır, mücadele azmi ve deneyimi yanında, yurtdışında akciğer nakline erişerek kendilerine ilham kaynağı olan iki hastanın başarı hikayesi, bu çözümsüzlüğü yurtdışı tedaviyle aşma konusunda yol gösterdi.
Not: Fotoğraf 1: Hossein Ardeschir Ghofrani, Ümit Atlı (PHD)
Fotoğraf 2: 13.07.2008 tarihli Akciğer Nakilli Hakan Mehmet Şenel. Yaptığı araştırmalar ve çalışmalar sonucunda hem Avusturya hem de Türkiye'deki sağlık ve sosyal güvenlik mevzuatları konusunda önemli bir uzman haline geldi ve PHA-Turkey'in hukuk danışmanı oldu.
Dr. Kumbasar liderliğinde, 2004 yılında Viyana'da akciğer nakli geçiren Menderes Esat Seymen'ın bağlantıları üzerinden Avusturya'daki Viyana Üniversitesi Akciğer Nakli Merkezi (VÜANM) ile iletişime geçilirken, aynı zamanda PHA-Turkey üyeleri Ümit Atlı ve Kamil Hamidullah, VÜANM'dan olumlu bir yanıt alamamaları durumunda akciğer nakli için yurt dışında başka bir seçenek arayışına girdiler. Ümit Atlı (1970-2020), kendi doktoru Hossein Ardeschir Ghofrani'nin aracılığıyla Almanya'daki Hannover Tıp Fakültesi'ndeki akciğer nakli merkezine başvurdu Dr. Murat Avsar ile iletişime geçti ve Avrupa'daki diğer potansiyel merkezler için Dr. Ömer Şenbaklavacı ile iletişime geçti. Kamil Hamidullah ise, bilimsel danışma kurulu üyeleri Dr. Lewis J. Rubin ve Dr. Remzi Bağ aracılığıyla Amerika'daki akciğer nakli merkezleriyle temasa geçti. Hem Avrupa hem de Amerika'daki çatı derneklerinden de konuyla ilgili destekleri talep edildi. Hakan Şenel, yaptığı araştırmalar ve çalışmalar sonucunda hem Avusturya hem de Türkiye'deki sağlık ve sosyal güvenlik mevzuatları konusunda önemli bir uzman haline geldi ve PHA-Turkey'in hukuk danışmanı oldu.
Merkezlerden olumlu geri dönüşler elde edildi. Dr. Kumbasar liderliğinde PHA-Turkey, gelen yanıtları değerlendirerek Viyana'da akciğer nakli programının ve Hannover'de de kalp-akciğer nakli programının başlatılması konusunda ilgili merkezlerle anlaşmaya varılmasına karar verdiler. Amerika seçeneği yüksek maliyeti nedeniyle uygun bulunmadığı için dikkate alınmadı.
VÜANM, dünya çapında akciğer nakli performanslarıyla en başarılı ilk üç merkezden biri olarak kabul edilmektedir. Kurum, elde ettikleri istatistikleri korumak ve başarılarını devam ettirebilmek amacıyla Türkiye ile başlatılacak olan akciğer nakli programına ilişkin şartlarını ve Türkiye'nin kendi akciğer nakli programını başlatması için teklif ve önerilerini sundu. Aslında bir yandan amaçlanan da Türkiye'nin kendi akciğer nakli programını başlatmasıydı. Bu sürece kadar destek sağlayacaklardı.
Şartlar: Viyana Üniversitesi Akciğer Nakli Merkezi'nin (VÜANM) Türkiye'deki akciğer nakli programının başlatılması için ileri sürdüğü şartlardan bir kısmı
- Viyana Üniversitesi, bir araştırma kurumu olup kar amacı gütmemektedir. Akciğer nakli için ödenmesi gereken tutar, iki ülke arasında Genel Sağlık Sigortası üzerinden gerçekleştirilecektir. Ancak bu sistem oturtulana kadar Viyana Üniversitesi, ek bir süre tanıyacaktır. (Not: Hastanın bu kadar borcu kaldı, şu kadar parası eksik gibi konularla uğraşmak istemiyorlardı.)
- Nakil için belirlenen masraf bedeli, hasta başına 150.000 Avro olarak belirlendi. Ancak, işlem komplikasyonlara açık olduğundan, bu bütçenin aşılabileceği gibi ulaşılamayabileceği de öngörüldü. Bütçe aşıldığında, Türkiye'deki sosyal güvenlik kurumu aşılan tutarı ödeyecektir. Bütçe aşılmadığında ise kalan bakiye, hastanın daha sonra kontrol için geldiğinde ortaya çıkacak masraflarla mahsup edillecektir.
- Nakil için belirlenen masraf bedeli, hasta başına 150.000 Avro'dur. Ancak komplikasyonlara açık bir işlem olduğu için bu bütçe aşılabileceği gibi, bu bütçeye ulaşılamayabilir de. Bütçe aşıldığında Türkiye'deki sosyal güvenlik kurumu aşılan tutarı ödeyecektir. Bütçe aşılmadığında kalan bakiye, hastanın daha sorna kontrol için geleceği zaman ki masraflarıyla mahsup edilecektir.
- Organ bulunduğunda, VÜANM iki adet ambulans uçak kaldırır. Biri organı almak için, diğeri ise hastayı almak içindir. Bu masraflar, bedele dahildir.
- Hastalar düzenli aralıklarla kontrol için merkeze geleceklerdir. VÜANM, akciğer naklinde yakaladığı performansa maksimum düzeyde dikkat gösterir. Bu şart yerine getirilmediğinde program sürdürülmez.
- Her bulunan akciğer, nakil için uygun olmayabilir ya da daha uygun bir aday tercih edilebilir. Bu durumda, ambulans uçakla gelen hastalar, nakil gerçekleşmediğinde geri döneceklerdir. (Not: Resmi kurumun biri akciğer nakli için garanti talep etmiş ve ona yönelik gelen bir açıklama olabilir.)
- Nakilden sonra hasta, özel bir odaya alınarak riskli süreci gözlem altında atlatması gerekmektedir. Bu bedel de dahildir.
- Organ reddi veya benzeri acil durumlarda hasta derhal VÜANM'e ulaştırılmalıdır. (Not: Hem insan hayatını hem de kendi performanlarını koruma amaçlı)
- Hem nakil öncesi uygun hastaların belirlenmesi hem de nakil sonrasında hastaların yönetilmesi için konusunda uzman bir hekim sorumlu olacaktır. Bu hekim, VÜANM ile hastalar arasında bir köprü görevi görecek, koordinasyonu temin edecektir. Bu rol günümüzde "Akciğer Nakli Sorumlu Hekimi" olarak adlandırılmaktadır.
- Karşılıklılık İlkesi: Avusturya'nın Türk hastalara akciğer bağışlaması ve akciğer nakillerini gerçekleştirmesi durumunda, Türkiye'nin de Avusturyalı hastalara akciğer bağışlaması ve nakillerini gerçekleştirmesi gerekir.
- Hastane hastayı taburcu ettiğinde, bürokratik işlemleri de sona erer; kendi ülkenizin bürokratik işlemleriyle hastaneyi meşgul edemezsiniz. (Not: Türkiye'nin bitmek bilmeyen bürokrasisi ülke sınırlarını aşmıştır.)
- Eurotransplant'a üyelik: Türkiye'nin Eurotransplant'a üyeliği sayesinde, sadece akciğer için değil, daha fazla sayıda organa erişebilme imkanına sahip olacağına dikkat çekilmektedir.
- Toplam gerçekleştirdikleri akciğer naklinin yalnızca %5'i kontenjan olarak Eurotransplant üyesi olmayan ülkelere ayrılmıştı. %5'lik kontenjanın tamamı Türk hastaları için değildi. O dönemlerde ortalama 54 akciğer nakli gerçekleştiren bir merkez olarak yaklaşık 3 hastalık bir kontenjanı Eurotransplant üyesi olmayan ülkelere ayırmıştı.
Teklif ve Öneri: Viyana Üniversitesi Akciğer Nakli Merkezi'nin (VÜANM), Türkiye'nin kendi akciğer nakli programını başlatması için ileri sürdüğü öneri ve teklifler aşağıda belirtilmiştir.
- Eğitim: Öncelikle, başarılı bir akciğer nakli için multidisipliner bir ekip oluşturulması gerekmektedir. Yalnızca doktorların akciğer nakli konusunda eğitim alması yeterli değildir. VÜANM, çokdisiplinli bir ekip yetiştirilmesi konusunda bilgi ve deneyimlerini paylaşmayı önermektedir.
- Kardeş Hastane: VÜANM, Türkiye'de belirlenecek bir hastane ile iş birliği yaparak akciğer nakli programını yürütmeyi ve birlikte hasta takibini önermektedir. Özellikle patoloji konusunda yeterli bir birikimin olmadığı başlangıç aşamasında tecrübeli bir ekip desteği almanın önemli olduğunu vurgulamaktadır. VÜANM, yıllar süren çalışmaların sonucunda elde edilen bilgi birikimini paylaşmaya hazırdır.
- Yerinde Nakil: Akciğer nakli için VÜANM, Türkiye'ye bir ekip göndererek Türk meslektaşlarıyla birlikte nakillerin gerçekleştirilmesini ve yerinde eğitim verilmesini önermektedir. Bu şekilde hastaların Avusturya'ya seyahat etmesi yerine nakillerin Türkiye'de yapılması sağlanacak ve yerel meslektaşlara eğitim verilmiş olacaktır.
Not: PHA-Turkey, bu teklifler ve şartlardan yalnızda karşılaştıkları sorunlardan öğrendikleri kadarıyla bilgi sahibidir. Tamamı resmi makamların bilgisidedir. Diğer tekliflere cevap bile verilmezken, sadece eğitim konusunda VÜANM'ın desteği alındı.
Akciğer nakli ekibinin farklı disiplinlerden oluşması nedeniyle, üniversite hastanelerinde her disiplinin önceliği birbirlerinden farklı olabiliyor veya hastane yönetiminin önceliği farklılık gösterebiliyor. Örneğin, 2023 yılında Ege Üniversitesi'nde akciğer nakli polikliniği kapatılırken, rektörlüğün önceliği kampüs içerisindeki kaldırımların yenilenmesiydi. Bu durumda, Sağlık Bakanlığı'nın beklediği standartlarda akciğer nakli ekibi oluşturulamadı ve organize olunamadı. Bakanlık, daha fazla beklemek yerine kendi bünyesindeki hastanelerde akciğer nakli yapılmasına karar verdi ve pilot hastaneler belirledi. Bu hastaneler arasında Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi, Süreyyapaşa Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi ile Ankara Türkiye Yüksek İhtisas Eğitim ve Araştırma Hastanesi bulunmaktaydı. Sağlık Bakanlığı, akciğer nakli ekibi oluşturabilmek için çeşitli branşlardan ilgilileri hızla ve yoğun bir şekilde eğitime yönlendirdi. 2009 yılında uygun organ bulunup nakil için Kamil Hamidullah, Viyana Üniversitesi'ne gittiğinde, Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi'nden anestezi uzmanı Dr. Zeynep Nilgün Ulukol eğitim için orada bulunuyordu. Tedavisi tamamlandıktan sonra Türkiye'ye dönerken, Ankara Türkiye Yüksek İhtisas Eğitim ve Araştırma Hastanesi'nden göğüs cerrahı Dr. Erdal Yekeler eğitime gelmekteydi.
Akciğer nakli, ülkemizde yeterli ilgi ve destek görmeyen bir alandır. 2024 yılında dahi, 14 yaşın altındaki çocuklara akciğer nakli yapabilecek tek bir ekibin ülkemizde olmaması, bu durumun somut bir göstergesidir. Bahane olarak, çocuklara akciğer bağışının yapılmadığı ileri sürülse de, organ bulunduğunda hangi doktor ve hangi hastanede bu naklin gerçekleştirileceği konusuna cevap verebilen ülkemizde herhangi bir kişi veya kurum da bulunmamaktadır.
Not: Nathan Paşa 27.02.2024 (Çocuk büyüdüğü için aile artık yüzünü paylaşmıyor. Anatomi çalışmaya başlamış. Belli ki doktor olacak.)
Dünyada 11 aylık bebeklere bile akciğer nakli yapılabildiği halde, ülkemizdeki çocuklarımızın yaşatılabilecekken ölüme terk edilmesi son derece üzücü bir durumdur. Özetle kim akciğer naklinin ucundan tuttuysa onun eline yapışır. Dr. Kumbasar'ında eline yapışacaktı.
Dr. Kumbasar liderliğinde PHA-Turkey, akciğer nakli konusunda çalışmaya başladıklarında, Sağlık Bakanlığı ve Sosyal Güvenlik Kurumları'nın bu alanda henüz resmi bir düzenleme yapmadıklarını fark ettiler. 270,271 Türkiye'de akciğer nakli için resmi prosedürler belirlenmediğinden organ nakli işlemlerinde akciğerin yasal olarak nakledilebilir bir organ olarak tanınlanmadığı anlaşıldı. Genel başlıklar altında akciğer nakli süreci yönetilimeye çalışılıyordu. Bu sefer de ilaca ulaşımda, tedaviye erişimde ve hasta haklarında sıkıntılar yaşanıyordu. Örneğin organ nakli sonrası kullanılacak ilaç tedavileri, bağışıklık baskılayıcılar için ilacın prospektüsünde her ne kadar solid organ nakli ifadesi yer alsada ayrıca "akciğer nakli" olarak belirtilemediği için akciğer naklinden sonra ilaç tedavilerine erişimde sorunlar yaşanıyordu.
Türkiye'de hak, verilmez, alınır. Biz de başvuru mekanizması vardır. Başvuru mekanizmasını işletmeden haklarınız verilmez. Yurtdışında ise bir hak verildiğinde, o hakkın kapsadığı tüm alanlarda geçerli olur. Örneğin engellilik durumu. Araç alırken haklarınızı kullanmak için başvurmanız gerekir. Engelli otoparklarını kullanabilmeniz için başvuruda bulunmanız gerekir. Toplu taşımada indirim hakkından yararlanmak için yine başvurmanız gerekir. Ve her farklı ilde haklarınızı kullandığınızda o ilde hakkınızı kullanabilmek için ayrıca o ildeki ilgili kuruluşa başvurmanız gerekir. Aksi halde hakkınızı kullanamayabilirsiniz.
PHA-Turkey Dr. Kumbasar liderliğinde, Ankara'daki tüm tıp fakülteleri hastanelerinden alınan resmi görüşlerle, akciğer nakli ve kalp-akciğer naklinin son dönem uygun hastalar için bir tedavi seçeneği olduğunu belgelendirerek resmi otoriteye başvurdu. Elbette, resmi otoriteler bu durumun farkındadırlar; ancak, ya kanun çıkarılacak ya da prosedürler işletilecektir. Kanun çıkarmak Meclis'in görevidir. Var olan organ nakli prosedürlerinin "akciğer nakli" için de işletilmesi gerektiği hususunda gereken başvurular yapıldı.
Not: Fotoğraftakiler: Ayaktakiler: ??? Memure, Kamil Hamidullah (PHD), Serpil Selvi (PHD), Dr. Ertan Kavasoğlu (Sağlık Bakanlığı Tedavi Hizmetleri Şefi), ??? Memur. Oturan: Hasan Saruhan (PHD)
Gerek Sağlık Bakanlığı gerekse ilgili Sosyal Güvenlik Kurumları, konudaki açıklığı bildikleri için daha fazla hastanın süreçten olumsuz etkilenmemesi amacıyla süreçlerin tamamlanmasını beklemeden genel başlıklara atıfta bulunarak ön onay verdiler. Arka planda süreçler üzerinden çalışmalarına devam ettiler.
Bir tek Sosyal Sigortalar Kurumu (SSK) iki başlığa itiraz etti.
Not: SSK, 16 Mayıs 2006 tarihinde kabul edilen 5502 sayılı Sosyal Güvenlik Kurumu Kanunu ile Sosyal Sigortalar Kurumu, Bağ-Kur ve Emekli Sandığı kurumlarının devredilmesi ile SGK olarak değiştirilmiştir. Bütün sosyal güvenlik kurumları tek açtı altında toplandı.
1. Akciğer bulunduktan sonra naklinin 6 saat içerisinde gerçekleştirilmesi gerekmektedir. Viyana-Türkiye arasındaki ortalama uçuş süresi 3 saattir. Hastalar, nakil sürecinde zamanın kısıtlı olması nedeniyle ambulans uçakla taşınmaktadırlar. Bir ambulans uçak ta organı alıp nakil merkezine getirmesi için gönderilir. Ancak, ilgili yetkililerin, ambulans uçağı özel uçak gibi algılamalarından dolayı, organ bulunduktan sonra hastaların Viyana'ya ambulans uçağıyla değil, tarifeli uçak veya otobüsle gitmelerini talep etmektedirler. Bu talebin yanı sıra, ambulans uçak bedellerini karşılamayı reddetmektedirler. Muhtemelen, organın da kargoyla veya postayla merkeze gönderilmesi gerektiğini düşünmüş olabilirler.
2. Organ nakli sonrasında hastaların enfeksiyonlara karşı artan riski ve nakil sonrası beklenen komplikasyonlar nedeniyle, tedavileri hastaların daha iyi izlenebileceği ve enfeksiyon riskinin azaltıldığı bir ortam da sürdürülürken, SSK özel odanın ne olduğunu anlamaz ve organ nakli sonrasında hastaların özel odalarda tedavilerinin yapılmasına karşı çıkar ve tedavilerin koğuşlarda gerçekleştirilmesini talep eder. Hastalar aralarında konuyu tartışırken, ilgili yetkililerin "organ" kelimesini duyduklarında anladıkları şeyin farklı olduğunu düşünmeleriyle ve özel odadan anladıklarının da muhtemelen her gece jakuzide şampanya patlatıp, dansçıların oynatıldığı bir ortam olabileceğini düşünmüş olabilecekleriyle ilgili şakalar yaparlardı.
Not: Kamil Hamidullah tarafından Viyana Genel Hastanesi'ne (AKH) yapmış olduğu 7.000 + 30.000 Avroluk ödemeler için düzenlenmiş olan dekontlar.
SSK'daki organ naklinden bihaber yetkililerin yaptığı itirazlar nedeniyle, her SSK'lı hasta akciğer nakli için tedavi bedelinin 33.000 avrosunu kendi cebinden karşılamak zorunda bıraktı. 253 Parası olan tedavi olabilecekti. Ayrıca Kamil Hamidullah, 30 Kasım 2009 tarihinde akciğer nakil olduktan sonra koğuşa çıkarıldı. Orada zatüreye yakalandı ve bir ay boyunca komada kaldı. Bir çok SSK'lı hasta da 33.000 Avroyu toparlayamadıkları için hayatlarını kaybettiler.
Not: Filiz Sayıncan (1974-2008) 34Y, Almanca Öğretmeni. Akciğer nakli için gereken 33.000 avroyu karşılayamadığı için vefat etti
Örneğin Filiz Sayıncan gibi. Emekli sandığı, akciğer nakli için belitrilen masrafın tamanını karşıladı.
Türkiye Büyük Millet Meclisi Dilekçe Komisyonu Başkanlığı'na yapılan başvurularda, Sosyal Güvenlik Kurumlarından Emekli Sandığı'nın akciğer nakli masraflarının tamamını karşılamasıyla Sosyal Sigortalar Kurumu'nun 33.000 avroyu karşılamaması ve buna bağlı olarak parası olmayanların tedavi olamaması konusunda herhangi bir şey yapılmasına lüzum görülmemiş olup, "başka bir işlem yapılamayacağına karar verilmiştir." şeklinde cevaplandırılmıştır.
Not: Ümit Atlı (PHD), Dr. Gül Dabak, Kamil Hamidullah (PHD)
İstanbul'dan Süreyyapaşa Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi'nde görevli olan Dr. Gül Dabak, ilerleyen zamanlarda Viyana Akciğer Nakli Programı sürecine dahil oldu.
Ümit Atlı 11 Eylül 2007 tarihinde akciğer nakli olan Türkiye'nin ilk PAH hastası olurken, Hakan Turgut (1961-2016) ise 9 Şubat 2009 tarihinde akciğer nakli olan ilk skleroderma hastası oldu. Her ikisi de hayatı kurtarılanlar arasında Kumbasar’ın (Özlem’in) listesinde yerlerini aldılar.
1991 ile 2008 yılları arasında Türkiye'de hastaların akciğer nakli veya kalp-akciğer nakli tedavilerine erişim imkanı bulunmamaktaydı. Bu dönemde son çare olarak bu nakil tedavilerini gerektiren hastaların çaresizliğini gidermek amacıyla çalışan Türkiye'nin tek sivil toplum kuruluşu, Pulmoner Hipertansiyon Hasta Dayanışma Grubu, yani PHA-Turkey'dir. Pulmoner Hipertansiyon Hasta Dayanışma organizsyonları son evre akciğer hastalığına sahip bireylerin tedavi seçeneklerine akciğer ve kalp-akciğer naklini dahil etmek ve Türkiye'de bu nakillerin başarıyla gerçekleştirilmesini sağlamak için çaba gösterdi. 2024 yılına gelindiğinde, ülkemizde organ bağışında varsayılan onam sisteminin uygulanması için çalışan tek sivil toplum örgütü PAHSSc'dir. Ülkemizde, 14 yaşından küçük çocuklara akciğer nakli yapılamadığı için ölüm riskiyle karşı karşıya kaldıkları gerçeğini vurgulayarak, akciğer nakli, kalp-akciğer nakli ve kadaverik organ bağışı farkındalığını artırmaya yönelik çalışmalarına devam etmektedir.
5.10 Sosyal Güvenlik Kurumu - Sosyal Güvenlik Kurumu Sağlık Uygulama Tebliği Yayımlandı
2007 yılında SUT; Sağlık Uygulama Tebliği ilk kez yayınlandı. Daha önce farklı işleyişlere sahip sosyal güvenlik kurumları, 16 Mayıs 2006 tarihinde kabul edilen 5502 sayılı Sosyal Güvenlik Kurumu Kanunu ile bir araya getirilerek Sosyal Sigortalar Kurumu, Bağ-Kur ve Emekli Sandığı SGK çatısı altında birleştirildi. Bu değişiklik, 25 Mayıs 2007 tarihinde 26532 sayılı Resmî Gazetede yayınlanan Sosyal Güvenlik Kurumu Sağlık Uygulama Tebliği ile desteklendi ve önceki kurumların farklı uygulamaları tek bir standarta dönüştürüldü. 273 Bu şekilde kurumlar arasında farklılıklar ortadan kaldırıldı. Önceki uygulamada, örneğin Sosyal Sigortalar Kurumu'nun yurtdışı tedavi olanakları daha güçlüyken, Emekli Sandığı'nda bu olanaklar eksikti. Benzer şekilde, Emekli Sandığı'nda yurtdışı tedavi imkanları daha güçlüyken, Sosyal Sigortalar Kurumu'nda bu imkanlar eksikti.
Sağlık Bakanlığı'nın onayını müteakip, akciğer nakli konusunda genel başlıklar altında çözüm süreci devam etmekteydi. Bu güncel tebliğde, önceki tebliğlerden bağışıklık sorunlarının çözümünde aferez uygulaması aktarılarak korunmuştur.
Not: Ümit Atlı (PHD), Hasan Saruhan (PHD), Sağlık Bakanlığı Tedavi Hizmetleri Genel Müdürlüğü Genel Müdür Yardımcısı Dr. Murat Türkyılmaz, Zeynep Demir (PHD), Kamil Hamidullah (PHD), Dr. Ali Akdoğan (PHD) ve bir yetkili
5.11 Pulmoner Hipertansiyon Derneği (PHD) - Türkiye'de Akciğer Nakli ve Nadir Hastalıklar Konusunda Sağlık Bakanlığını Bilgilendirme Toplantıları
2008 yılında, Pulmoner Hipertansiyon Hasta Dayanışma Grubu (PHA-Turkey), ilaç erişimi ve akciğer nakli konularındaki çabalarını Pulmoner Hipertansiyon Derneği (PHD) olarak kurumsallaştıktan sonra, bu çalışmaları kurumsal düzeyde sürdürmeye devam etti. Türkiye'de, Dr. N. Göksel Kalaycı'nın öldürüldüğü sağlıkta şiddet olayı sonrasında akciğer ve kalp-akciğer nakilleri durdu. Ancak bu süreçte yurtdışında bu nakiller rutin bir tedavi seçeneği oldu. Türkiye'de de akciğer ve kalp-akciğer naklinin uluslararası standartlara ulaştırılması ve duran nakil işlemlerinin yeniden başlatılması amacıyla, ülkemizde akciğer nakli gerçekleştirmiş olan hekimlerden doğrudan aldığı sorun ve çözüm önerilerini hekimleri koruyarak PHD, belirli aralıklarla Sağlık Bakanlığı'na iletiyor ve sonuçları da takip ediyordu.
Not: Tesadüfen karşıma çıktı. Kesinlikle geçmişte kaybolmuş olabileceğini düşünüyordum. Mesela buradaki örnek, Dr. Alper Toker'den aldığımız bilgilendirme. Onu ne güzel gizlemişiz. Üstelik 25 Mart 2008'de Pulmoner Hipertansiyon Derneği'nin kuruluşunun onaylandığı tarih. Dr. Kalaycı'dan sonra ülkemizde akciğer nakli henüz başlamamıştı. Bu bilgiyi bulabildiğime çok sevindim.
Akciğer nakli ekibinin farklı disiplinlerden oluşması nedeniyle, üniversite hastanelerinde her disiplinin önceliği birbirlerinden farklı olabiliyor veya hastane yönetiminin önceliği farklılık gösterebiliyor. Örneğin, 2023 yılında Ege Üniversitesi'nde akciğer nakli polikliniği kapatılırken, rektörlüğün önceliği kampüs içerisindeki kaldırımların yenilenmesiydi. Bu durumda, Sağlık Bakanlığı'nın beklediği standartlarda akciğer nakli ekibi oluşturulamadı ve organize olunamadı. Bakanlık, daha fazla beklemek yerine kendi bünyesindeki hastanelerde akciğer nakli yapılmasına karar verdi ve pilot hastaneler belirledi.
Aynı şekilde PHD, Pulmoner Hipertansiyon, skleroderma gibi nadir hastalıkların tedavisi konusunda, Sağlık Bakanlığı ve Sosyal Güvenlik Kurumu nezdinde kurulacak, sembolik olmayan ancak nadir hastalıklara odaklanmış ve yetkileri güçlendirilmiş bir birime ihtiyaç olduğunu ilgili yetkililere iletme çabası içerisindeydi. Ayrıca, bu hastalıklardan kaynaklanan sorunları ve çözüm önerilerini sunuyordu. Gerçekte, nadir hastalıkların nadir olmadığını fark ediyordu. Yabancı istatistiklerden, ülke nüfusunun %10'unun etkilendiği tahmin ediliyordu.
Not: Kamil Hamidullah (PHD), Hasan Saruhan(PHD), Sağlık Bakanlığı Bakan Danışmanı Dr. Hakkı Gürsöz, Ümit Atlı (PHD) (Fotoğraf temsilidir ve 2010 yılı civarına aittir. Can derdinde olduğumuz zamanlarda fotoğraf çekmeyi akıl edemedik.)
5.12 Sağlık Bakanlığı - 28.05.2008 / 19734 Organ Nakli Merkezleri Yönergesi Yayınladı
2008 yılında, Dr. Kumbasar liderliğindeki PHA-Turkey'in çabalarıyla, akciğer nakli konusunda resmi makamlarca herhangi bir düzenleme yapılmadığının 2005 yılında tespit edilmesinin ardından, başlattıkları girişimler neticesinde, Sağlık Bakanlığı'nın akciğer nakli konusunda resmi bir düzenleme yapmadıklarını fark etmesiyle, son dönem akciğer hastaları için cerrahi bir tedavi seçeneği olarak akciğer nakli bu yönerge ile resmen kabul edilmiştir. Hatta Sağlık Bakanlığı, kendilerine bunun için bir jest olarak yönergenin tanımlamasının yapıldığı ilk bölümün ardından ikinci ve üçüncü bölümleri kalp-akciğer ve akciğer nakline yer vererek yaptı.
Bu Yönergenin amacı; karaciğer, böbrek, akciğer, kalp, kalp-akciğer ve homogreft nakli yapan merkezlerin taşıması gereken şartlar ile çalışmalarına dair usul ve esasları belirlemektedir. Bu Yönerge; kamu ve özel sağlık kurum ve kuruluşlarının organ nakli ile ilgili tüm faaliyetlerini kapsar. 268
5.13 The Transplantation Society (TTS) ve The International Society of Nephrology (ISN) - İstanbul Deklarasyonu - Organ Kaçakçılığı ve Organ Nakli Turizmi
2008 yılında İstanbul Organ Nakli ve Nakil Turizmi Bildirisi, 30 Nisan - 2 Mayıs 2008 tarihleri arasında Transplantasyon Derneği (TTS) ve Uluslararası Nefroloji Derneği (ISN) tarafından İstanbul'da düzenlenen bir zirveden ortaya çıktı. Bu toplantı, dünya çapından 158'in üzerinde bilimsel ve tıbbi temsilci, hükümet yetkilisi, sosyal bilimci ve etik uzmanını bir araya getirdi. Bildiri, katılımcılar arasında bir uzlaşmayı temsil etmektedir.
Acil ve artan organ eksikliği ve küresel organ yetersizliği ile ilgili zorluklar, bu zirveyi teşvik etti. Organ kaçakçılığı ve nakil turizmi de dahil olmak üzere etik olmayan uygulamalar, tartışmaların merkezindeydi. İstanbul Bildirisi, organ bağışı ve nakil faaliyetlerini şeffaf bir şekilde yürütmek, hem donörleri hem de alıcıları güvende tutarak organ bağışı ve nakil faaliyetlerini yürütmek için yasal ve profesyonel bir çerçevenin gerekliliğini vurguluyor. Tüm ülkelerin etik olmayan uygulamaları yasaklamasını, standartlar belirlemesini ve düzenleyici denetim sistemini uygulamasını talep ediyor.
İnsan Hakları Evrensel Beyannamesi'nin ilkeleri üzerine inşa edilen İstanbul Zirvesi'nin geniş temsili, organ bağışı ve nakil uygulamalarını geliştirmede uluslararası işbirliğinin ve küresel uzlaşının önemini vurgular. Bildiri, ilgili meslek kuruluşlarına ve dünya genelinde sağlık otoritelerine değerlendirme için sunulacaktır. Sonuç olarak, organ nakli, zayıf popülasyonları organ kaçakçılığı veya turizmi aracılığıyla mağdur etmek yerine, bir bireyden diğerine sağlık hediyesini kutlamalıdır. 265
5.14 Dr. Öztekin Oto (1957 doğumlu) - Kalp-Akciğer Nakli
2008 yılında PHA-Turkey dayanışma grubundan 8 aydır organ bekleyen 17 yaşındaki eisenmenger sendromlu Arif Sağlamer'in kalp-akciğer nakli, 16 yaşında motosiklet kazasının ardından beyin ölümü gerçekleşen Kemal Ufacık'tan bağışlanan organlarla 23 Eylül 2008'de Dr. Öztekin Oto liderliğindeki ekip tarafından gerçekleştirildi. Dr. Oto, 1998 yılında başlattığı ilk kalp-akciğer nakli serisinden 10 yıl sonra tekrar denediği kalp-akciğer nakli girişimi ülkemizde bu alandaki son gerçekleştirilmiş aklp-akciğer nakli oldu. 222,223 (Arif Sağlamer, nakilden bir süre sonra hayatını kaybetti.)
Sağlık Bakanlığı'nın muhteşem uygulaması burada da somut sonuçlar üretmiş. Dokuz Eylül Üniversitesi'nde yapılan kalp nakli ruhsatı, Prof. Dr. Öztekin Oto adına düzenlenendiğinden, yıllık asgari üç nakil gerçekleştirilememesi nedeniyle iptal edilmiş. 267 O zaman da Sağlık Bakanlığı'na çözüm önerisi sunulmuş. Dokuz Eylül Üniversitesi Kalp Damar Cerrahisi Anabilim Dalı Başkanı Prof. Dr. Baran Uğurlu, ruhsatların kişilere değil kurumlara verilmesi gerektiğini ifade etmiş. 267
Not: 1. Fotoğraftakiler; Dr. Ahmet Erdal Taşçı, Eyüp Üstün 34Y İlk Başarılı Akciğer Nakilli, Dr. Cemal Asım Kutlu. 2. Fotoğraftaki donör, Simge Nur Etki 13Y.
Not: Fotoğraftakiler; Dr. Şenol Ürek, Dr. Cemal Asım Kutlu, Dr. Ahmet Erdal Taşçı. Ameliyattan çıkmış uykusuz ve yorgun ekip
5.15 Dr. Cemal Asım Kutlu - Türkiye'nin İlk Akciğer Nakli Programı Başlatıldı - Erişkinlerde İlk Başarılı Akciğer Nakli
2009 yılında Dr. Şenol Ürek ve Dr. A. Erdal Taşçı'nın da yer aldığı Dr. Cemal Asım Kutlu başkanlığındaki ekip, Süreyyapaşa Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi’nde 6 Mart 2009 276 tarihinde Türkiye'nin ilk başarılı tek taraflı akciğer naklini gerçekleştirdi. Donör, 13 yaşında motorsiklet kazası sonrası kafa travması geçirmiş, 72 saattir entübe olan ve beyin ölümü gerçekleşen Simge Nur Etki'den alınan akciğer, 10 yıl diş teknisyeni olarak çalışan Silikozis tanısı almış olan. 278 34 yaşındaki iki çocuk babası yufkacı Eyüp Üstün'e nakledildi. 16,274 Bu ayrıca devlet hastanelerinde yapılan ilk akciğer nakli oldu. 277 Bir ay sonra Ali Aydın, akciğer nakli olacaktı. 279
2009 yılına kadar ülkemizde akciğer ve kalp-akciğer ameliyatlarının başlamasını takip eden 10 yıllık süre içinde, beşi kalp-akciğer nakli olmak üzere dokuz akciğer nakil girişimi daha gerçekleşti ancak tam bir başarı elde edilemedi. 215 (Sağlık Bakanlığımız muhteşem bir istatistik tuttuğu için bu verileri derleyip bizlere ulaştıran Yedikule Akciğer Nakli Ekibine çok teşekkür ediyorum.)
Dr. N. Göksal Kalaycı'nın kanserden yakınlarını kaybeden ailenin ferdi tarafından öldürülmesinden 4 yıl sonra, duran akciğer nakilleri yeniden başladı. Dr. Kutlu, Dr. Kalaycı'da nakil için bekleyen hastaların aslında akciğer nakli için geç kalınmış vakalar olduğunu ve nakilden sonra yaşayamadıklarını belirtti. Dr. Kutlu, akciğer nakli için yönlendirilen hastaların diğer organları bozulmadan nakile yönlendirilmelerinin çok önemli olduğunu hatırlattı. 274
O yıllarda, domuz gribi salgını yaşandı ve bu salgın sırasında, Eyüp Üstün, Dr. Gül Dabak'ın gözetiminde yakalandığı domuz gribini atlata atlattı. 275 Eyüp Üstün, akut rejeksiyon atakları, enfeksiyonlar, cerrahi ve medikal pek çok transplantasyon komplikasyonuyla mücadele ederek 3.5 yıl yaşadı ve kronik rejeksiyonla hayatını kaybetti. 16
Not: Dr. Cemal Asım Kutlu ve Nurettin Tatlısu 2009 LTx - Türkiye Rekortmeni
Aynı yıl, Süreyyapaşa Göğüs Hastalıkları Hastanesi'nde, 16 Kasım 2009 tarihinde, 21 yıllık maden işçiliği sonrası akciğer yetmezliği teşhisi konulan Nurettin Tatlısu (58)'nun nakliyle birlikte toplam altı hasta, Ege Üniversitesi'nde gerçekleştirilen bir nakille Türkiye'de toplam yedi akciğer nakli gerçekleştirildi. 16 Nurettin Tatlısu, Türkiye'nin en uzun yaşayan akciğer nakilli hastası. 319
Bu dönemde akciğer nakilleri, cerrahların büyük özverileriyle yapılıyordu. Maalesef bekledikleri altyapısal destek gelmeyince, Süreyyapaşa'da akciğer nakilleri 2012 yılında durdu.
Eyüp Üstün'ün ve ilk başarılı akciğer naklinin hikayesini Dr. Kutlu'nun web sayfasından okuyabilirsiniz.
Akciğer Nakli - Cemal Asım Kutlu
2012 yılına kadar Süreyyapaşa Akciğer Nakli Merkezi, Türkiye'nin tüm akciğer nakli ihtiyacını karşılamak zorunda kalan tek merkez olarak faaliyetlerini sürdürdü. Göğüs hastalıkları doktorları, akciğer nakli konusunda gerekli ilgiyi göstermediler ve hastaları, medikal tedavilerdeki tüm çareleri tüketseler dahi, akciğer nakline yönlendirme konusunda isteksiz davrandılar. Hatta 2020'li yıllarda da bu isteksizlik devam etti. Ulaşılabilen hastalar da akciğer nakli için genellikle geç kalınmış vakalardı. Ancak merkez, hiçbir hastasını umutsuz bırakmamaya çalışarak, organ bulundukça akciğer nakli gerçekleştirdi.
2010 yılında 3 hasta,
2011 yılında 5 hasta,
Amerikan istatistikleri nüfusumuza uyarlandığında, o yıllarda yaklaşık olarak 300 hastanın akciğer nakline ihtiyaç duyduğu hesaplanmaktadır. Ancak merkez, yılda sadece 10 kişiye dahi ulaşamamışır. Bu durumda, kurtarılabilecek potansiyel 290 kişi akciğer nakli imkanından mahrum kalmıştır ve maalesef ölüme terkedilmiştir. Ülkemizde akciğer nakline erişebilen hasta sayısı ise yaklaşık olarak 10/300 ≈ %3'lerde kalmıştır. Bu dönemde ülkemizin nüfusuna göre akciğer nakli performansı yaklaşık %3 seviyesindedir.
Bu dönemde akciğer nakli, cerrahların büyük özverileriyle gerçekleştiriliyordu. Ne yazık ki, altyapısal destek gelmediği için 2012 yılında Süreyyapaşa Göğüs Hastalıkları Hastanesi'nde akciğer nakli durdu. Süreyyapaşa Akciğer Nakli Ekibinin Kartal Koşuyolu Eğitim ve Araştırma Hastanesine geçmesi, akciğer nakline önemli bir ivme kazandırdı.
Not: 1. Fotoğraf: TBMM Başkanvekili Ali Dinçer. 2. Fotoğraf: Kamil Hamidullah (PAHSSc), Eski Milletvekili Tacidar Seyhan
5.16 TBMM Başkanvekili Ali Dinçer (1945-2007) ve MV. Tacidar Seyhan - Organ Bağışında Belçika Modeli Yasa Teklifi
2009 yılında, TBMM Başkanvekili Ali Dinçer'in (1945-2007) Organ Bağışında Belçika Modeli Uygulaması yasa teklifi üzerinde çalışılırken, 2007 yılında vefat etmesi üzerine Milletvekili Tacidar Seyhan, yasa teklifini tamamlayarak TBMM'ye sundu.
2006 yılında, PHA-Turkey, Avusturya'nın yaklaşık nüfusu Ankara kadar olan bir ülkenin organ bağışında gösterdiği olağanüstü performans ile bu toplanan organ bağışları sayesinde Avrupalılara ve Türk vatandaşlarına akciğer naklini nasıl yapabiliyor olduklarını araştırırken, Avusturya'da Varsayılmış Onam Sistemi ile ilk kez karşılaştı. Kendi ihtiyaçlarının üzerinde gerçekleşen vefaten organ bağışı sürecini yönetiyorlardı. Bağışlanan organ kakil olmazsa eğer, bu sefer de organ zayi oluyordu. Bu sistemin ülkemizde de uygulanması için neler yapılabileceği, hangi adımların izlenebileceği ve nasıl duyurulabileceği konusunda çaba sarf ederken, tanıdık muhabirler aracılığıyla TBMM Başkanvekili Ali Dinçer Bey'in bu konuda çalıştığını 2006 yılında öğrenmeleriyle yolları kesişti. Dinçer, kendisi de son dönemde karaciğer rahatsızlığı nedeniyle karaciğer nakline ihtiyaç duyuyordu. Ne yazık ki, ömrü bu mücadeleyi tamamlamaya yetmedi ve Ali Dinçer'in vefatının ardından Varsayılmış Onam Sistemi'ne sahip çıkmak, PHA-Turkey'e bıraktığı bir miras gibi oldu.
Mecliste 30 saniye bile görüşülmedi.
Dönemi ve yasama yılı: 23/3
Esas Numarası: 2/457
Başkanlığa Geliş Tarihi: 4 Mayıs 2009
Teklifin Başlığı: 2238 Sayılı Organ ve Doku Alınması, Saklanması, Aşılanması ve Nakli Hakkında Kanunda Değişiklik Yapılmasına İlişkin Kanun Teklifi
Teklifin Özeti: Aksi belirtilmedikçe, beyin ölümü gerçekleşen kişilerin organlarının alınmasında vasiyet ve rızanın aranmaması öngörülmektedir.
Son Durumu: Komisyonda
Teklifin Sonucu: Hükümsüz (G) 318
Not: Daha fazla bilgi çin bakınız; Varsayılmış Onam Sistemi (pahssc.org.tr)
5.17 Dr. Mustafa Özbaran - Türkiye'nin ilk Çocuklarda Başarılı (Pediatrik) Çift Akciğer Nakli - (DLTx)
2009 yılında, Ege Üniversitesi Hastanesi'nde Dr. Mustafa Özbaran liderliğindeki ekip, trafik kazası sonucu beyin ölümü gerçekleşen 15 yaşındaki Enes Melik Akın'ın akciğerlerini, yaşıtı olan 15 yaşındaki Mehmet Palas'a 8 Nisan 2009 tarihinde gerçekleştirilen ameliyatla çift akciğer nakli gerçekleştirilmiştir. 242 5 Eylül 2009 bir başka haberde, Mehmet Palas'ın sağlığının iyi olduğu belirtilmiştir. 260
Mehmet, 2010 yılında EÜ Çocuk Hastanesi'ne yakın olan Süleyman Demirel Çok Programlı Lisesi'nde eğitimine devam etmiştir. Ancak, 2011 yılının sonunda akciğer yetmezliği ile karşı karşıya kalmıştır. Hayatını sürdürebilmesi için bir akciğer nakline ihtiyaç duyulmuştur. Ne var ki, EÜ Kalp ve Damar Cerrahisi Anabilim Dalı Başkanı Prof. Dr. İsa Durmaz'ın 2011 yılı içerisindeki istifası sonucunda, Sağlık Bakanlığı tarafından verilen 'Akciğer Nakli Ruhsatı' askıya alınmıştır. 262 Eylül 2023 tarihinde yine istifa eden bir doktor nedeniyle Ege Üniversitesi Akciğer Nakli Polikliniği kapatıldı. O zamandan bu zamana pek bir şey değişmemiş. 214
İlk Retransplantasyon Denemesi
Mehmet, 14 Aralık 2011 tarihinde İzmir İl Sağlık Müdürü Opr. Dr. Mehmet Özkan'ın yönlendirmesiyle, acil sağlık hizmeti kapsamında 112 helikopteriyle İstanbul'daki Süreyyapaşa Göğüs Hastalıkları Hastanesi'ne sevk edilmişt ve burada Dr. Cemal Asım Kutlu'nun takibi altına alınmıştır. 22 Aralık 2011'de sevkinden 8 gün sonra uygun bir vericiden alınan akciğerle, retransplant (yeniden nakil) gerçekleştirilmiştir. Ancak, nakil sonrasında gelişen komplikasyonlar sebebiyle Mehmet, 4.5 saat sonra hayatını kaybetmiştir. Akciğer nakliyle yaklaşık 2.5 yıl yaşamını sürdümüştür. 261,262
5.18 Dr. Ömer Bayezid - Türkiye'nin İlk Başarılı Çoklu (Multi) Organ Nakli - Kalp ve Böbrek Nakli
2009 yılında geçirdiği trafik kazası sonrası beyin ölümü gerçekleşen 24 yaşındaki Bekir Harmankaya'nın bağışlanan kalp ve böbreği, Dr. Ömer Bayezid ve ekibi tarafından 10 Mayıs 2009 tarihinde Mehmet Ali Güler'e nakledildi. 263
2009 yılında Antalya'da kalp yetmezliği teşhisi konulan ve tedavi gördüğü Akdeniz Üniversitesi Hastanesi'nde yedi ay boyunca üç kez kalbi duran 42 yaşındaki Mehmet Ali Güler'in böbrekleri de iflas etti. Doktorlar, Güler'e kalp ve böbrek nakli yapılmasına karar verdi. Nakil işlemi, 25 kişilik bir ekibin gerçekleştirdiği ve ardından Güler'in hastanede üç ay daha tedavi gördüğü süreci kapsadı. Güler, tedavinin ardından taburcu edildi. Ancak, 2 Şubat 2022'de, COVID-19 enfeksiyonu sonrasında, çoklu organ yetmezliği nedeniyle vefat etti. 263,264
Not: Sağlık Bakanı Dr. Recep Akdağ, Kamil Hamidullah (PHD)
5.19 Pulmoner Hipertansiyon Derneği, Sağlık Bakanı Recep Akdağ ve Sağlık Bakanlığı ile Akciğer Nakli ve Nadir Hastalıklar Alanlarında İşbirliği Olanaklarını Değerlendirdi.
2010 yılında Pulmoner Hipertansiyon Derneği'nden Kamil Hamidullah, Antalya'da düzenlenen TÜSAD Kongresi'nden Ankara yolculuğu sırasında dönemin Sağlık Bakanı Recep Akdağ ile aynı uçakta önlü arkalı yolculuk etmişlerdir. Yolculuk boyunca, akciğer nakli ve nadir hastalıklar gibi önemli konuları derinlemesine tartışmışlardır. Sayın Recep Akdağ, bu görüşmenin ardından, Derneğin Akciğer Nakli ve Nadir Hastalıklar alanlarındaki bakanlık nezdindeki çalışmalara dahil edilmesi kararını verdi ve Sağlık Bakanlığı Tedavi Hizmetleri Genel Müdürü Dr. İrfan Şencan'dan dernek ile toplantı düzenlemesi için en yakın tarihe randevu vermesini talep etti. (Bir hasta derneğini bu kadar önemseyen bir Sağlık Bakanı bir daha göreve gelmedi. Hakkını ödeyemeyiz.)
Sonuç olarak, Türkiye'de akciğer nakli alanındaki başarı, Sağlık Bakanlığı'nın konuya özel bir ilgi göstermesi ve Sağlık Bakanı Recep Akdağ'ın bizzat bu konuyu sahiplenmesiyle sağlanmıştır. Örneğin, devlet hastanelerinin bu alanda yetkilendirilmesi, uygun ekiplerin yurtdışında eğitilmesi gibi adımlar bu başarıya katkı sağlamıştır. Akciğer nakil ekiplerine olan minnetimizin yanı sıra Sn. Akdağ'a de minnettarız.
Not: 1. Fotoğraf: Kamil Hamidullah (PHD), Sağlık Bakanlığı Tedavi Hizmetleri Genel Müdürü Dr. İrfan Şencan, Hasan Saruhan (PHD), Ümit Atlı (PHD)
2. Fotoğraf: Dr. Özlem Özdemri Kumbasar
Yapılan görüşmelerin ardından, hem akciğer nakli gibi nadir yapılan organ nakilleri hem de nadir hastalıklar (o zamanlarda "yetim hastalıklar" terimi kullanılmaktaydı) genelden bağımsız ayrı bir şekilde takip edilmesinin elzem olduğu karara varıldı. Bu yapılanmayı, başka bir bakanlığın altındaki Sosyal Güvenlik Kurumu'na da tavsiye edecekleri ifade edildi. Dr. Özlem Özdemir Kumbasar, hemen Akciğer Nakli Bilim Kurulu'na Bakanlıkça dahil edildi. Yetim hastalıklarla ilgili çalışma tamamlandıktan sonra, 2011 yılında uygulamaya geçirildi. Pulmoner Hipertansiyon ve Skleroderma, pilot hastalıklar olarak seçildi. Yetim Hastalıklar Koordinasyon Kurulu'nun ilk toplantısı Pulmoner Hipertansiyon Derneği'ne jest olarak 20.07.2011 tarihinde Pulmoner Hipertansiyon Derneği'nin merkezinde gerçekleştirildi. 280 Toplantıya Sağlık Bakanlığından Sayın Dr. Zafer Kalaycı, İsmail Okur, Dr. Belgin Özhan, Ömer Yemşer, Sosyal Güvenlik Kurumundan Dr. Tuncay Alkan, Fatma Akyol, Ömer Erçin, Duygu Taşdelen, Dışişleri Bakanlığından Rukiye Sunar, Ayşe Tekeli, ve Bilimsel Dernek Temsilcileri ile Derneğin danışma kurulunda yer alan doktorlar katıldılar.
5.20 2012 Yılında Akciğer Nakli Merkezi Sayısı 6'ya Çıktı
2012 yılında Sağlık Bakanlığı, akciğer nakli merkezlerinin sayısını altıya çıkartarak şu kurumlara akciğer nakli ruhsatı verdi: Alfabetik sırayla;
- Türkiye Yüksek İhtisas Eğitim ve Araştırma Hastanesi,
- Gülhane Askeri Tıp Akademisi,
- İstanbul Üniversitesi, İstanbul Tıp Fakültesi,
- Kartal Koşuyolu Yüksek İhtisas Eğitim ve Araştırma Hastanesi,
- Marmara Üniversitesi Tıp Fakültesi,
- Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi. 285
2009 yılında Türkiye'nin ilk çocuklarda başarılı çift akciğer naklini gerçekleştiren Ege Üniversitesi Akciğer Nakli Merkezi, 2012 yılına gelindiğinde ruhsatını kaybetmiştir. Ege Üniversitesi Akciğer Nakli Polikliniği, oldukça şanssız bir geçmişe sahiptir. 2015 yılında tekrar açılacak ve 2023 Eylül ayında tekrar kapanacaktır. Ancak üniversite yönetimi açısından, bu durum bir problem teşkil etmemektedir, çünkü çok güzel kaldırımlar döşenmiş ve otoparklar yapılmıştır. İzmir'e sadece bu kaldırımları ve otoparkları görmek için bir ziyarette bulunabilirsiniz.
Bu karar, akciğer nakli operasyonlarının kapasitesini artırmayı ve daha fazla hastaya ulaşmayı amaçladı. Oysa ki 2011 yılında ise sadece iki merkez bulunmaktaydı: İstanbul ÜniversitesiÇapa Tıp Fakültesi ve Süreyyapaşa Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi. Bir de ruhsat aşamasındaki Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi. 282,295
Ancak, zaman içinde altyapısal destek eksikliği nedeniyle bazı merkezler nakil yapamaz hale geldi ve bu durum, emek harcayan sağlık profesyonellerini derinden üzdü. Bazı merkezlerde akciğer nakli faaliyetleri hiç başlamadı, bazıları ise tam donanıma sahip olmalarına rağmen akciğer nakli ruhsatı alamadılar.
Not: Kuzey Marmara Organ ve Doku Nakil Bölge Koordinasyon Merkezi'nin Sorumlu Hekimi Dr. Gültekin Hoş, İstanbul Kartal Koşuyolu Yüksek İhtisas Eğitim ve Araştırma Hastanesi Kardiyoloji Ana Bilim Dalı'ndan Dr. Cihangir Kaymaz, Ayşe Kora Akersoy PAHSSc Nefes Dergisi'nin Editörü ve Türkiye’nin İlk Kadın Akciğer Nakli Cerrahı Dr. Songül Çuhadaroğlu Büyükkale, Haliç Üniversitesi Tıp Fakültesi İngilizce Bölümü'nde Göğüs Cerrahisi ve Akciğer Nakli Uzmanı
PAHSSc süreli yayını Nefes Dergisi'ne verdiği röportajda, "Akciğer nakliyle ilgili tarafların da masada olacağı, hem geriye dönük bazı konuları açıklığa kavuşturmak hem de geleceğe dair planlama yapmak gerekmektedir. Bu ülkede ilk başarılı akciğer naklinin gerçekleştirildiği Süreyyapaşa’da bugün akciğer nakli yapılmıyorsa, bu ülkede ilk başarılı retransplant akciğer naklinin yapıldığı Yedikule’de nakil yapılmıyorsa, bu ülkede rahmetli Göksel Kalaycıoğlu hocamızın akciğer nakli başlattığı İstanbul Tıp Fakültesi'nde akciğer nakli yapılmıyorsa, bu ülkede daha 2 yıl öncesine kadar akciğer nakli yapılan Marmara Üniversitesi'nde akciğer nakli yapılmıyorsa, devletimizin ve tarafların çok ciddi bir şekilde bunu ele almaları gerekmektedir." - Kuzey Marmara Organ ve Doku Nakil Bölge Koordinasyon Merkezi Sorumlu Hekimi Op. Dr. Gültekin Hoş, Sayı 2, Aralık 2021, S.17 293
Süreyyapaşa Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi'nin akciğer nakli ekibinin 2012 yılında Kartal Koşuyolu Eğitim ve Araştırma Hastanesi'ne geçişi, akciğer nakli alanında önemli bir dönüm noktası olmuştur. Bu geçişle birlikte, akciğer nakli operasyonları yeniden başladı. 2012 yılında Türkiye'de 25 Hastaya akciğer nakli gerçekleştirilir.
Not: Alfabetik sırayla;
Not: Ankara Şehir Hastanesi Başhekimi Dr. Aziz Ahmet Surel, Kamil Hamidullah (PAHSSc), Dr. Erdal Yekeler. Ressam Canan Aksoy'ın umuda koşan kız çocuğu tablosunu hediye derken)
1- Türkiye Yüksek İhtisas Eğitim ve Araştırma Hastanesi - Dr. Erdal Yekeler
Viyana Üniversitesi Akciğer Nakli Merkezinde Dr. Walter Klepetko'nun yanın 2010 yılında akciğer nakli ihtisasını tamamlayarak Türkiye'ye dönen Dr. Erdal Yekeler, kurduğu ekibiyle birlikte ilgili ruhsatın alınmasınının ardından gerekli altyapısal organizasyonları tamamlayıp, 2013 yılında akciğer nakline etkileyici bir giriş yaptılar. 2019 yılı itibariyle Ankara Bilkent Şehir Hastanesi'nin faaliyete geçmesinin ardından Türkiye Yüksek İhtisas Eğitim ve Araştırma Hastanesi buraya taşındı ve Akciğer nakillerinr bu merkezde devam etmektedir. 294 Ankara Bilkent Şehir Hastanesi, 7 Şubat 2019 tarihinden itibaren hasta kabul etmeye başlamış olup, ilk akciğer naklini 40 gün sonra, yaklaşık olarak 20 Mart tarihlerinde 57 yaşındaki KOAH hastası Kemalettin Soybaşı'ya gerçekleştirmişler. 297 Dr. Erdal Yekeler'in ülkemizdeki akciğer nakli üzerine yaptığı, 2019 yılına kadar olan zaman aralığını kapsayan araştırmasına göre, Türkiye Yüksek İhtisas Eğitim ve Araştırma Hastanesi'nde 57 akciğer nakli gerçekleştirdiklerini belirtiyor. 16
Ankara Bilkent Şehir Hastanesi Akciğer Nakli Merkezi, Türkiye'nin en köklü ve deneyimli akciğer nakli merkezlerinden biridir. Bu merkez de, pulmoner arteriyel hipertansiyon (PAH) hastalarına akciğer nakli yapmaya başlamıştır. PAH'lı hastalara akciğer nakli yapmak, adeta bir balonu ameliyat etmek gibidir.
2- Gülhane Askeri Tıp Akademisi Hastanesi (GATA)
GATA, o yıllarda vatandaşlarımıza yönelik son derece zorlu cerrahi tedavilere çözümler üreten önemli bir sağlık kuruluşuydu. Muhtemelen Sağlık Bakanlığı, GATA'nın yalnızca akciğer nakli yapmadığını fark ederek, bu alanda da hizmet vermesi için görevlendirmiş olabilir. 295 Ancak, organ nakli sürecindeki en hayati unsur, işin ham maddesidir. Hammadde olmadan süreç işlemez; işte o da organ bağışıdır! Maalesef aynı yıl içinde GATA da dahil olmak üzere beş merkez, kalp nakli ruhsatlarını sürdürebilmek için gereken nakil kotasını dolduramadı ve bu nedenle ruhsatları iptal edildi. Cerrahpaşa Tıp Fakültesi Kalp Akciğer Nakli Merkezi Sorumlusu Prof. Dr. Gökhan İpek, bu karara isyan ederek şunları söyledi: "Sadece sayıyı tutturmak için nakil yapamayız. Kalp, bakkalda mı satılıyor! Ayrıca, kalp bakkalda satılıyor olsa bile, biz gece gündüz demeden aç susuz nakil yapar ve hayat kurtarırız." 296
Organ bulunamamasının sorumluluğu, merkezlere yüklendi.
Dr. Erdal Yekeler'in araştırmasına göre GATA 2019 yılına kadar sadece 2013 yılında bir akciğer nakli denemiş. 16 Sonrasında da kotayı tutturamadıkları için ruhsatını kaybetmiş olma ihtimali yüksek.
Bu durum, mevcut merkezlerin desteklenerek güçlendirilmesinin daha uygun olacağını açıkça göstermektedir.
3- İstanbul Üniversitesi, İstanbul Tıp Fakültesi - Dr. Alper Toker
Tıp camiası, Dr. Öztekin Oto'nun 1999 yılında gerçekleştirdiği akciğer nakli denemelerini tam anlamıyla bir akciğer nakli olarak kabul etmemektedir. Literatürde mutlaka bir açıklaması vardır. 2004 yılında İstanbul Üniversitesi Çapa Tıp Fakültesi'nde Dr. Necip Göksel Kalaycı liderliğindeki bir ekip, Türkiye'nin ilk akciğer nakli amelliyatlarını başlattı. Bu döneml 3 seri akciğer nakliyle başladı Ayrıca SSK'lı ilk ve Türkiye'nin yurtdışında akciğer nakli olan 2 hastası Menderes Esat Seymen'de Menderes Esat Seymen de bu ekibin takibi altındaydı.Daha önce de belirtildiği gibi, hastalığın ani ve hızlı ilerleyen bir seyir göstermesi nedeniyle organ beklemek için yeterli zamanları kalmamıştı. 2024 yılında bile akciğer nakli için yeterli organ bağışının yapılamadığından şikayet ediyorken bir de lütfen 2004'lü yılları düşünün. Sonra kanser nedeniyle kaybedilen bir hasta yakını tarafından Dr. Kalaycı öldürüldü ve Türkiye'de akciğer nakli başlamadan bitti.
Dr. Cemal Asım Kutlu ile akciğer naklinde başlayan kıpırtı saysinde ekipte de bir toparlanma olmuştur. Dr. Erdal Yekeler'in ülkemizdeki akciğer nakli üzerine yaptığı, 2019 yılına kadar olan zaman aralığını kapsayan araştırmasına göre, 2012-2016 yılları arasında 9 akciğer nakli daha yaptılar. Sonra ruhsatlarını kaybettiler. 16
Dr. Adalet Demir, akciğer nakli ekibinden, 2015 yılında organ bağışının yetersizliği konusunda endişelerini dile getirerek Avrupa'nın bazı ülkelerinde uygulanan otomatik organ bağışı sistemine dikkat çekmektedir. Bu sistemde, yeni doğan bir birey doğduğu anda otomatik olarak organ bağışçısı olarak kaydedilmekte, ancak bireyin bu durumu reddetme hakkı bulunmaktadır. Türkiye'de ise bu durum tersine işlemektedir; organ bağışında bulunmak isteyenlerin bildirimde bulunması gerekmektedir. Ancak, kişi bu bildirimi yapmış olsa bile organ alımı için ailenin onayı gerekmektedir. Nakil başarısındaki önemli bir faktör donör eksikliği olabilirken, bu durumun yanı sıra başka etkenler de söz konusudur. Hastaların hazırlık sürecinde, ameliyat sırasında ve sonrasında yeterli altyapı ve teknik donanımın kullanılmaması ile yetişmiş personel eksikliği gibi unsurlar bu durumu etkileyebilir. 16,249
Cerrahpaşa Tıp Fakültesi Kalp Akciğer Nakli Merkezi Sorumlusu Prof. Dr. Gökhan İpek, kalp nakli ruhsatlarını kaybettikleri zaman verdiği beyanatı hatırlayalım. Bu durumu Demirel tarzında yorumladığımızda, şu şekilde ifade edebiliriz: "Organ bakkalda satılıyordu da biz mi almadık!" 296 Sonra da Dr. Gültekin Hoş'un sözlerini: "Eğer bu ülkede ilk başarılı akciğer nakli gerçekleştirildiği Süreyyapaşa'da, bugün akciğer nakli yapılmıyorsa; bu ülkede ilk başarılı retransplant akciğer nakli yapıldığı Yedikule'de nakil gerçekleştirilmiyorsa; bu ülkede rahmetli Göksel Kalaycıoğlu hocamızın akciğer nakli başlattığı İstanbul Tıp Fakültesi'nde akciğer nakli yapılmıyorsa; bu ülkede daha 2 yıl öncesine kadar akciğer nakli yapılan Marmara Üniversitesi'nde akciğer nakli yapılmıyorsa, devletimizin ve ilgili tarafların bu durumu ciddiyetle ele almaları gerekmektedir." 293
Dr. Alper Toker, Pulmoner Hipertansiyon Derneği (PHD)'nin PHA-Turkey döneminde ve dernekleşildiği süreçte Pulmoner Hipertansiyon Hasta organizasyonuna, Sağlık Bakanlığı'na iletilen sorunlar ve çözüm önerilerinde en önemli katkıyı sağlayan isimdi. Süreci tamamen açık ve şeffaf bir şekilde paylaştı. Pulmoner Hipertansiyon Hasta Organizasyonları da onu hedef olmaktan koruyarak, hasta diline çevirerek Sağlık Bakanlığı'na hazırladıkları raporları sunup, sürecin gelişimini takip ettiler.
Not: Fotoğraftakiler; Dr. Şenol Ürek, Dr. Cemal Asım Kutlu, Dr. Ahmet Erdal Taşçı. Ameliyattan çıkmış uykusuz ve yorgun ekip
4- Kartal Koşuyolu Yüksek İhtisas Eğitim ve Araştırma Hastanesi - Dr. Cemal Asım Kutlu
2009 yılında, Türkiye'nin ilk akciğer nakli programını başlatan Süreyyapaşa Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi, 2012 yılından itibaren Kartal Koşuyolu Yüksek İhtisas Eğitim ve Araştırma Hastanesi'nde faaliyetlerine devam etmiştir. 2015 yılında, Dr. Cemal Asım Kutlu, görevi Dr. A. Erdal Taşçı'ya devretmiştir. Türkiye'nin en çok akciğer naklini gerçekleştirmiş önde gelen akciğer nakli merkezidir. Hatta diğer merkezlerin riskli bulduğu hastalara dahi, mümkün olduğu takdirde, son bir umut, NEFES olmaya devam etmektedirler. Hatta hastalar, bu nedenle Dr. Taşçı'ya "Köprüden önceki son çıkış Erdal" lakabını takmışlardır.
Kendisi Türkiye'nin ilk akciğer nakline erişen doktoru olabilir zira 1994-2000 yılları arasında Viyana Üniversitesi Tıp Fakültesi'nde göğüs-kalp cerrahisi ihtisası yapmıştır. İhtisası süresince Prof. Dr. Walter Klepetko'nun akciğer nakli ekibinde çalışmıştır. 298 2004 yılında Türkiye'nin ikinci akciğer nakli hastası olan Menderes Esat Seymen'in nakil programını yönetmiş ve hatta nakline bizzat katılmıştır. Dr. Taşçı, Türkiye'nin en çılgın akciğer nakli hekimidir. Dünyada uzun yıllar boyunca, pulmoner arteriyel hipertansiyon (PAH) hastalarına akciğer nakli yapılamamıştır. Elde edilen sonuçlar, bu tür cerrahi müdahalelerin otenaziye benzeyen sonuçlar doğurabileceğini göstermiş olup, bu nedenle uzmanları tarafından akciğer nakli PAH hastalar için uygun bir cerrahi seçenek olarak kabul görmemiştir. Ancak, 2000'li yılların başından itibaren dünya genelinde bu tür nakillerin gerçekleştirilmeye başlanmasıyla birlikte, durum değişmiştir. Doktorlar, bu cerrahi prosedürün bir balonun ameliyat edilmesine benzer şekilde son derece hassas olduğunu ifade ederler. 12 Kasım 2019 tarihinde Türkiye'de bir PAH hastasına ilk akciğer naklini de çılgın Dr. Taşçı gerçekleştirdi.
Dr. Erdal Yekeler'in ülkemizdeki akciğer nakli üzerine yaptığı, 2019 yılına kadar olan zaman aralığını kapsayan araştırmasına geri dönersek, Kartal Koşuyolu Akciğer Nakli Merkezi toplam 2019 yılına kadar. 133 Akciğer Nakli yapmış. Ülkemizde 2019 yılına kadar toplam yapılmış akciğer nakli sayısı 245 olmuş. Akciğer nakillerin %54'ü, bu merkezde gerçekleştirilmiş. 16
5- Marmara Üniversitesi Tıp Fakültesi - Dr. Bedrettin Yıldızeli
Fransa'nın Marie Lannelongue Hastanesi, kalp-akciğer nakli, çift akciğer nakli ve tek akciğer nakli alanında uzmanlaşmış bir merkezdir. Akciğer nakli programlarına 1986 yılında başlamıştır. Hastane, yaptığı nakillerin %65'inin pulmoner arteriyel hipertansiyon hastalarını içerdiğini özellikle tanıtımında vurgulamakla aslında, her merkezin yapamayacağı balona bile ameliyatı yapabiliyoruz demeye getiriyor. 299
2005-2008 yılları arasında Fransa'nın Marie Lannelongue Hastanesi'nde ihtisas yapan Dr. Yıldızeli, pulmoner endarterektomi (PEA) olarak bilinen bir cerrahi işlemi gerçekleştiren dünya çapında sayılı doktorlardan birisi olmuştur. 2008 yılında Türkiye'ye döndüğünde, ülkede onun kadar ince akciğer damarlarına girip akciğerlerin pıhtılarını söküp temizleyebilecek ya da PEA yapabilecek başka bir doktor yoktur. Bu ameliyatla kesin tedavi olmayan ölümcül seyre sahip kronik tromboembolik pulmoner hipertansiyon (KTEPH) hastalarının bir kısmını tamamen eski sağlıklarına kavuşturması sayesinde akciğer nakli ihtiyaçları ortadan kalktı. Bu işlem, başka merkezlerde işleme başlanıncaya kadar yıllarca tek bir merkezde gerçekleştirildi. PEA işlem süresi ve sonrasındaki yoğun bakım süreci, bir akciğer nakli operasyonunun göğüs cerrahisi kliniğini meşgul ettiği kadar uzun bir süre kliniği meşgul tutabiliyormuş. Organın ise ne zaman çıkacağı belli değil.

Yukarıdaki fotoğrafta 2024 Şubat ayında Merkezin, 1045'inci hastasının akciğer damarlarından çıkardığı pıhtıları görüyorsunuz. Bu kadar tıkayıcı ile akciğer nasıl nefes aslın? Bu tıkayıcılardan temizlenince de neden nefes alamasın ki?
Merkez bu meziyetinin yanı sıra akciğer nakline de soyundu. Dr. Erdal Yekeler'in ülkemizdeki akciğer nakli üzerine yaptığı, 2019 yılına kadar olan zaman aralığını kapsayan araştırmasına geri dönersek, bu merkezde toplam 6 akciğer nakli yapılmış. 16 Sonrasında da 2020'li yıllarda ruhsatı iptal edildi. Özetle merkez, en iyi bildiğim işi yapayım demiş.
Bu durum, herkesin akciğer nakli yapamayacağını ve bunun ayrı bir uzmanlık gerektiren bir iş olduğunu göstermektedir. Bu nedenle, mevcut merkezlerin korunması ve desteklenmesi, daha uygun bir yaklaşım olarak ortaya çıkmaktadır.
5- Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi - Dr. Adnan Sayar ve Dr. Songül Çuhadaroğlu Büyükkale
Dr. Adnan Sayar (Halide Edip Adıvar'ın torununun oğlu), 2008-2010 yılları arasında 1992 yılında akciğer nakli yapmaya başlayan Zürih Üniversitesi Tıp Fakültesi ihtisasını yaparken akciğer nakli ekibini kurmaya başladı. Dr. Songül Çuhadaroğlu Büyükkale'le iletişime geçerek birlikte Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi'nde Akciğer nakli programını birlikte başlatmayı teklif etmiş. Ayrıca Amerika'da 1998 yılında akciğer nakli olan Hemşire Nuran Sağlam'ı hasta eğitmeni ve organ nakli koordinatörü olarak akciğer nakli ekibinin yanında Dr. Sayar, görev verdi. Dr. Büyükkale'de İsviçre Zürih Üniversitesi Tıp Fakültesinde ve Belçika Leuven Üniversitesi Tıp Fakültesi Nakil Kliniklerinde, Prof Dr İlhan İnci, Prof Dr G.Verleden ve Prof Dr D.V. Raemdonck yanlarında ihtisas yapmış. 301
Dr. Büyükkale yaptığı incelemede, Yedikule Göğüs Cerrahisi ve Hastalıkları Eğitim ve Araştırma Hastanesi'nde faaliyette bulundukları Mart 2012 ile Şubat 2015 tarihleri arasında, Dr. Adnan Sayar başkanlığındaki ekibin 29 hastaya (17 erkek, 12 kadın) toplam 31 akciğer nakli gerçekleştirdiklerini ve bu nakillerin 21'i çift taraflı, 8'i tek taraflı ve 2 tanesi de (retransplant) tekrar nakil olduğunu belirtiyor. 215 Ve yapılan bu tekrar nakillerden ilk yaşayan re-transplantasyon vakasının kendi merkezlerinde takip ettikleri hasta olduğu belirtiyor. 301 Hatta yaşayan hastanın retransplantasyonunu, kendisi ekibiyle yapmış. Dr. Büyükkale, Türkiye'nin ilk kadın akciğer nakli cerrahıdır.
Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesine atanan CEO, akciğer nakli için gerekli malzemeleri hastane deposunda stoklamadığı ve organ bulunduğu zaman ihaleye çıkılması şartları nedeniyle akciğer naklini yapılamaz hale getirmesinden sonra 2015 yılında faaliyetlerini sona erdirdi.
5.21 Hasan Saruhan - Yabancı Merkezli Türkiye'nin İlk Kalp-Akciğer Nakli
2012 yılında, Pulmoner Hipertansiyon Derneği'nde bir dönem başkanlık yapmış olan 41 yaşındaki Eisenmenger sendromu hastası Hasan Saruhan (1971-2012), Hannover Tıp Fakültesi ile önceden oluşturulan kalp-akciğer nakli programı kapsamında Almanya'ya gönderilen ve Dr. Murat Avşar'a emanet edilen ilk Türk vatandaşı oldu. 28 Şubat 2012'de gerçekleştirilen kalp-akciğer nakli operasyonu sonrasında Saruhan'ın günlük antibiyotik kullanma alışkanlığına bağlı olarak ağır bir enfeksiyon geçiren Saruhan, ne yazık ki 18 Mart'ta hayatını kaybetti.
Not: Lütfen doktorunuzun bilgisi dışında bitkisel çay dahil, ilaç kullanmayınız.
Not: Fotoğraftakiler: Kamil Hamidullah (PHD), Sağlık Bakanlığı Tedavi Hizmetleri Genel Müdürü Dr. İrfan Şencan, Hasan Saruhan (PHD), Ümit Atlı (PHD)
Eğer nadir bir hastalıkla mücadele eden birey yalnızsa, başarılı olması oldukça zordur.
O yıllarda yeşil kartlı olan vatandaşlarımız, yurtdışı tedavilerde büyük zorluklar yaşarlardı. Hannover Kalp-Akciğer Nakli Merkezi, nakil için Hasan'dan 120.000 TL'lik bir ödeme yapmasını istedi. Aslında Hasan, eski Turizm Bakanlarından Erkan Mumcu'nun da damadı olduğu çok zengin bir sülaleye sahip olmasına rağmen maalesef onların desteğini alamadı ve Valilik onaylarını aldıktan sonra Kimse Yok Mu Dayanışma ve Yardımlaşma Derneği'nde yardım kampanyası başlattı. 283,284
Not: Fotoğraftakiler: Donör Tarzan Başar (Baba), Tuğçe Kübra Başar 2012 İlk Yabancı Merkezde LDLLT, Donör Ergül Başar (anne)
5.22 Tuğçe Kübra Başar - Yurtdışı Merkezli - Türkiye'nin İlk Canlı Donör Lober Akciğer Nakli (LDLLT)
2012 yılında 17 yaşındaki Kistik Fibrozis hastası Tuğçe Kübra Başar, 27 Şubat 2012 tarihinde akciğer nakli için VÜANM'e sevk edilir. Ancak durumu giderek kötüleşti ve acil akciğer nakli gerekti. Ne yazık ki, organ bekleyecek zamanı bile kalmadı. Dr. Walter Klepetko, Tuğçe'ye son bir şans vermek için canlı bir donörden akciğer nakli yapılmasının tek seçenek olduğunu belirtti. Anne ve babası, donör olmayı kabul etti ve sonrasında yapılan tetkikler sonucunda her ikisinin de akciğer vericisi olmasında bir engel bulunmadı. Babasından alınan sağ lob, annesinden alınan sol lob başarıyla Tuğçe'ye 12 Mart 2012 günü nakledildi. Bu ayrıca VÜANM'ın yaptığı ilk canlı donör lober akciğer nakliydi (Living-donor lobar lung transplantation (LDLLT). 286
5.23 Nuray Arslanoğlu - Yurtdışı Merkezli - Türkiye'nin İlk Başarılı Kalp-Akciğer Nakli (HLTx)
2012 Hasan Saruhan'dan aylar sonra, Eisenmenger sendromu hastası Nuray Arslanoğlu, 12 Ağustos 2012 tarihinde Dr. Murat Avşar'a emanet edilen ikinci Türk vatandaşı olarak Hannover Kalp-Akciğer Nakli Merkezi'nde nakil oldu. Türkiye'nin en uzun süre kalp-akciğer nakli ile yaşayan hastasıdır.
5.24 Viyana Üniversitesi Akciğer Nakli Merkezi (VÜANM) - Yurtdışı Merkezli Akciğer Nakli Programını Sonlandırdı
2012 yılında VÜANM, Türkiye'nin Eurotransplant'a üye olmaması ve ileri sürdükleri karşılıklı ilke doğrultusunda, Avusturya'nın Türk hastalara akciğer bağışlaması ve akciğer nakillerini gerçekleştirmesi durumunda, Türkiye'nin de Avusturyalı hastalara akciğer bağışlaması ve nakillerini gerçekleştirmesi gereği yerine getirilmediği gerekçesi ile Türkiye ile akciğer nakli programını sonlandırdı.
Avusturya'da akciğer nakli, artık rutin uygulanan bir tedavi haline geldi. Ülke, akciğer nakli için ortaya çıkan yetersizlikle başa çıkmak amacıyla sadece kendi vatandaşlarına ve Eurotransplant üyesi olan ülkelere akciğer nakli yapma kararı alarak, yıllık 3-5 Eurotransplant dışı hastaya akciğer nakli kontenjanını kaldırdı. Ancak bu tarihte önce akciğer nakli listesine alınmış hastalar ile çocuk hastalara canlı donör lober akciğer nakli, bu kısıtlamanın dışında tutuldu. Ülkemizdeki nakil ekiplerinde yer alan doktorların birçoğu, VÜANM'da akciğer nakli eğitimi aldıkları için arada uygun akciğer eşleşmesi olmadığında bir veya iki hastaya daha akciğer naklini Viyana'da gerçekleştirdiler. Neyse ki, yeterli olmasa da nihayetinde bir akciğer nakli programı hayata geçirilmişti.
Asıl sorulması gereken soru şudur: Nüfusu Ankara kadar olan bir ülke, Avrupa ve dünyaya nasıl akciğer nakli tedavisi sağlayabilmektedir?
Bu başarı, organ bağışında ilk kez 1986 yılında Belçika uyguladığı için Belçika modeli olarak ta bilinen Varsayılan Onam Sistemi'nin (opt-out) uygulanmasına dayanmaktadır. Bu sistemde, 18 yaşından büyük birey sağlıklarında organ bağışçısı olduğuna itiraz etmedikleri takdirde organ bağışçısı olarak kabul edilmektedirler. Avrupa'nın birçok ülkesinde organ bağışı, askerlik yapmak veya vergi ödemek gibi vatandaşlık görevleri arasında yer alır. Ancak yine de son karar kişiye bırakılır. Eğer kişi sağlığında organ bağışçısı olmadığını beyan ederse, organ bağışçısı olmaz. Başka bir deyişle ülkemizdeki uygulamanın tam tersidir.
5.25 Sağlık Bakanlığı ve Bağlı Kuruluşlarının Teşkilat ve Görevleri Hakkında Kanun Hükmünde Kararname - KHK/663 yayınlandı.
2012 yılında, geçen sene yayınlanan KHK/663 göre 2 Kasım 2012`de sözleşmeli yöneticilerin atanmasıyla devlet hastanelerinde CEO düzenine geçildi. İllerdeki devlet hastaneleri İstanbul`da 5, Ankara ve İzmir`de 2, diğer illerde ise 1 genel sekreterliğe bağlandılar. Genel sekreterler geniş yetkilerle donatıldılar. Hastanelerde ise başhekimlerin üzerine hastane yöneticisi sıfatıyla yeni yöneticiler atandı. Bu düzenlemeyle, performans hedefleriyle devlet hastanelerinin kar amacı güden şirketlere dönüştü. 288,289 Bu süreçten belki de en çok akciğer nakli etkilenecek çünkü kar yok! Karlı bir yatırım olsa özel sektör devlete bırakmazdı.
Atanan CEO'lar genellikle sağlık alanında bilgi sahibi değillerdir. Örneğin, akciğer bulunduktan sonra naklin 6 saat içinde gerçekleştirilmesi gerekmektedir. Ancak hastanede gerekli malzeme bulunmaması durumunda, nakil ekibi organ naklini gerçekleştiremez çünkü CEO ihale süreci için talimat verir. Akciğer nakli işlemi için kullanılacak malzemeler önceden belirlenmiş olsa da, organın ne zaman çıkacağı önceden tahmin edilemez. Ancak performans ve maliyet kaygısıyla hastaneler, stok tutmazlar.
İhale sürecini öğrenmek isterseniz, herhangi bir devlet hastanesinin resmi web sitesinden ihalelere bakarak kabaca fikir sahibi olabilirsiniz. Ancak bu bilgiler, yalnızca genel bir fikir vermek amacıyla sunulmuştur ve kesin bilgi içermemektedir.
Devlet hastanesindeki bir ihale süreci, çeşitli faktörlere bağlı olarak değişebilir. İhale süresi, ihale türüne, bürokratik işlemlere ve katılımcı sayısına göre farklılık gösterebilir. Genel olarak, devlet hastanesindeki bir ihale süreci aşağıdaki aşamalardan oluşur:
- İhtiyaç duyulan malzeme veya hizmet için iç onay sürecinin başlatılması ve tamamlanması.
- İhale İlanı ve Doküman Hazırlığı: İhale ilanı yapılır ve ihale dokümanları hazırlanır. Bu aşama, ihale türüne ve projenin karmaşıklığına bağlı olarak değişebilir.
- Başvuru Süresi: İhaleye katılmak isteyen firmalar başvurularını yapar. Başvuru süresi, ilan tarihinden itibaren belirli bir süre içinde tamamlanır.
- İhale Komisyonunun Değerlendirmesi: İhale komisyonu, başvuruları inceler ve uygun olan firmaları seçer.
- Teklif Hazırlığı: Seçilen firmalar tekliflerini hazırlar. Teklif hazırlama süresi, projenin büyüklüğüne ve karmaşıklığına bağlı olarak değişebilir.
- Teklif Sunumu ve Değerlendirme: Firmalar tekliflerini sunar ve ihale komisyonu tarafından değerlendirilir.
- İtiraz Süresi: İhale sonuçlarına itiraz süresi verilir. Bu süre genellikle 10 gün ile sınırlıdır.
- Sözleşme İmzalanması: İhaleyi kazanan firma ile hastane arasında sözleşme imzalanır.
Ortalama olarak, devlet hastanesindeki bir ihale süreci birkaç hafta ile birkaç ay arasında sürebilir. Ancak bu süre, projenin özelliklerine ve bürokratik işlemlere bağlı olarak değişebilir. Ne olursa olsun, ihale süreci, sonuçta altı saat içinde tamamlanabilecek bir iş değildir.
5.26 Sağlık Bakanı Recep Akdağ, görevini Mehmet Müezzinoğlu'na devretti - Akciğer Naklinde Gerileme Dönemi
2013 yılında, 24 Ocak'ta Mehmet Müezzinoğlu, Sağlık Bakanlığı görevine atanmıştır. Kendinden önce başlatılan sağlık politikalarını devam ettirmedi. Nadir hastalıklar ve akciğer nakli alanında elde edilen bütün kazanımlar ve başlatılan süreçler ortada kaldı. Yine akciğer nakli, akciğer nakli ekiplerinin kendi özverileriyle sürdürülmeye çalışılan bir alan olarak sahipsiz kaldı. Akciğer nakli, sonraki sağlık bakanlarının Instagram veya Twitter gibi sosyal medya platformlarında paylaştığı, halkla ilişkiler çalışmasının ötesine geçemeyecektir. Ancak, ne tezattır ki her dönem ülkemizde sahipsiz kalan akciğer nakline sahip çıkarak Türkiye'de yapılması için inisiyatifini kullanan Akdağ, akciğer naklinin gelişip yaygın bir tedavi olmasının önünde engel olan kamu hastanelerini karlılığa taşıma politikaları ve bu kapsamda atanan CEO'lar da Akdağ dönemine aittir.
Eğer akciğer nakli karlı bir iş olsaydı bugün her mahallede nakil istasyonu olurdu. Hatta evde akciğer nakli birimleri kurulurdu. İşte tam da bu yüzden üniversite yönetimleri de akciğer nakline ilgi göstermemişlerdir.
5.27 Miraç Hamitgil - Yurtdışı Merkezli - Türkiye'nin İlk Çocuklarda Başarılı Akciğer Nakli
2014 yılında Mihraç, 9 aylıkken geçirdiği enfeksiyon sonucu yakalandığı kronik akciğer hastalığı nedeniyle 7 yıldır tedavi gördüğü Hacettepe Üniversitesi'ndeki doktorları tarafından akciğerlerinin "iflas ettiği" ve akciğer nakline ihtiyaç duyduğu tespit edildi. Akciğer nakli programını sonlandıran VÜANM, çocuk hastalara canlı donör lober akciğer nakli için destek vermeye devam edeceğini bildirmişti. Yılmaz ve Fatma Hamitgil ailesi, kızları Miraç'ın yaşamını sürdürebilmesi için yardım talebiyle Sağlık Bakanlığı'na başvurdu. Bakanlık ve Sosyal Güvenlik Kurumu (SGK) tarafından görevlendirilen Yedikule Göğüs Hastalıkları Hastanesi Organ Nakli Merkez sorumlusu Prof.Dr.Adnan Sayar ve Organ ve Doku Nakli Koordinatörü Hüseyin Yıldırımoğlu ile birlikte hasta Miraç Hamitgil Dörtyol Devlet Hastanesinde yattığı serviste 10.01.2014 tarihinde muayene etmişlerdir. Bronşiolitis Obliterans Sendromu (BOS) teşhisi konulan Miraç'ta son dönem akciğer yetmezliği geliştiğini tespit etmişlerdir. Türkiye'de çocuk hastalar için uzman çocuk hekimlerinden oluşturulan bir akciğer nakil ekibi olaması nedeniyle çocuklara akciğer nakli yapılamamaktadır. Bu durum, 2024 yılında da devam etmektedir. Doktorlar, yaptıkları testlerin sonucunda Miraç'a canlı vericiden akciğer nakli yapılması gerektiği ve Türkiye'de çocuk hastalara nakil yapılamadığı için naklin Viyana'da gerçekleştirilmesinin uygun olacağı yönünde rapor verdiler. Miraç'ın annesi ve teyzesinden alınan doku örneklerinin uyum sağladığını tespit eden doktorlar, Viyana'daki uzmanlarla iletişime geçtiler. Görüşmeler sonucunda, Miraç'a nakil için yurtdışından gerekli onaylar alındı. 290
Artık takvim 3 Mart 2014 olmuştur. Zamanla yarışan aile bürokrasinin ağırlığı ve yavaş işleyişine takılmıştır. 291 Bürokarasisi tamamlanıp hem anneden hemde teyzesinden alnınan loblarla akciğer nakli olmayı Viyana'da beklerken Miraç'a VÜANM güzel bir haber verir. Eşleşen bir akciğer bulunmuştur. 9 Mayıs 2014 günü akciğer nakli gerçekleştirilir.
Not: Fulya Aydoğdu (2004-2009) 4.5Y. Akciğer nakli için Viyana’ya uçmadan bir gece önce vefat etti.
Bu yazıda genellikle başarı hikayelerine tanık oluyorsunuz ancak madalyonun öteki yüzünü de göz ardı etmemek gerekir. 4.5 yaşındaki Fulya'nın vefatı, hepimizi derinden üzdü. Uzun ve zorlu mücadelelerin ardından elde edilen onaylar, Viyana'dan gelen randevu tarihi, alınan uçak biletleri ve hazırlanan bavullar, hepsi ertesi gün uçağa binip Viyana'ya gitmek içindi. Ancak minik meleğin kalbi, bu heyecanlı süreci kaldıramadı. Maalesef, uçuşundan ve Viyana'ya gitmeden bir gün önce vefat etti. Azrail'in elinden onu kurtaramadık. Fulya melek oldu. 292
Miraç'ın sağlığına kavuşması ise paha biçilmezdi. Kendi içimizde büyük bir coşkuyla, Azraile attığımız gollerden birisi olarak kutladık.
5.28 Bir Dönemin Sonu
2015 yılında, lokomotif akciğer nakil merkezlerinde sabırlar tükendi. Zaman oldu Dr. Cemal Asım Kutlu'nun kredi kartıyla ödediği ambulans helikopter parası veya hastanede malzeme eksikliği nedeniyle gece yarısı açılan medikal depolardan Dr. Adnan Sayar'ın temin ettiği ameliyat malzemeleri gibi her akciğer nakli merkezinde nice benzer özveriler ve hikayelerin olduğu ve akciğer naklini yapılamaz hale getiren süreç, iyileştirilene kadar deneyimli ve akciğer nakli konusunda yüksek eğitime sahip doktorlar, akciğer nakline ara verdiler.
Pulmoner Hipertansiyon Derneği olarak, Kamu Hastaneleri Genel Müdürlüğü'ne sorunlar ve çözümler eşliğinde bir çok başvuruda bulunduk. Ancak maalesef hiçbiri dikkate alınmadı. Aksine hekimlerin bu işi yapmaya mecbur oldukları, nakil için ihtiyaç duyulan kaynakların da döner sermayeden karşılanabileceği gibi dayatmalarla karşılaştık.
Sorunlara çözümlenmeyince Yedikule ekibi komple istifa edip özel sektöre geçti. Dr. Cemal Asım Kutlu'da özel sektöre geçti. 2019'lu yıllarda Dr. Alper Toker'de Amerika'ya gitti.
Acaba, Sağlık Bakanlığı'nın özel sektöre akciğer nakli ruhsatı vermemesinin nedeni, akciğer nakli cerrahlarının istifa edip özel sektöre geçmeleri olabilir mi?
Not: Dr. Ali Özdil, Kamil Hamidullah (PAHSSc), Dr. Pervin Korkmaz Ekren
5.29 Ege Üniversitesi Akciğer Nakline Geri Döndü - Dr. Ali Özdil
2016 yılında Ege Üniversitesi Tıp Fakültesi, akciğer nakli yapma yetkisini yeniden kazanmış ve Ege Üniversitesi Akciğer Nakli Polikliniği hizmete girmiştir. Bu süreçte, 2013 yılında Belçika Leuven Üniversitesi Tıp Fakültesi'nde akciğer nakli konusunda çalışmış olan Dr. Ali Özdil liderliğindeki ekip, Ege Üniversitesi'nin yetişkinlerde ilk bilateral akciğer naklini 05.05.2016 tarihinde Mehmet Tosun'a gerçekleştirmiştir. 303,304
Talihsiz Ege Üniversitesi Akciğer Nakli Polikliniği, Eylül 2023 tarihinde kapandı. 214 Merkez kapanana kadar 12 akciğer nakli gerçekleştirdi. Son yıllarda ülkede gerçekleştirilen akciğer naklinin %20'sini bu merkez karşılıyordu.
5.30 Dr. A. Erdal Taşçı - Türkiye'de ilk kez Pulmoner Arteriyel Hipertansiyon (PAH) Hastasına Akciğer Nakli gerçekleştirildi
2019 yılında ikinci gebeliği sırasında Pulmoner Arteriyel Hipertansiyon (PAH) gelişen ve iki çocuk annesi olan 26 yaşındaki Sinem Kalın'a, 12 Kasım 2019 tarihinde Kartal Koşuyolu Akciğer Nakli Merkezi'nde Dr. Ahmet Erdal Taşçı liderliğindeki ekip tarafından yapılan akciğer nakliyle Türkiye'de PAH tanısı almış bir hastaya ilk kez akciğer nakli gerçekleştirildi. 305
Pulmoner arteriyel hipertansiyon hastalarında akciğer nakli gerçekleştirmek, adeta bir balona ameliyat yapmak gibidir ve son derece ustalık gerektirir. Türkiye'de, akciğer nakli ilk kez 2004 yılında gerçekleştirildiğinden, 15 yıl sonra bu ustalık seviyesine ulaşılmıştır.
Not: Dr. Erdal Yekeler (Ankara), Dr. A. Erdal Taşçı (İstanbul), Dr. Shahrokh Taghavi (Viyana), Kamil Hamidullah (PAHSSc), Dr. Ali Özdil (İzmir)
5.31 5. Akciğer Nakli Çalıştayı
2019 yılında, 7-8 Aralık tarihlerinde gerçekleştirilen 5. Akciğer Nakli Çalıştayı'nın başkanlığını, Türk Toraks Derneği ve Türk Göğüs Hastalıkları Cerrahisi Derneği Akciğer Çalışma Grubu Başkanı ve Ankara Şehir Hastanesi Akciğer Nakli Merkezi Sorumlu Uzmanı Doç. Dr. Erdal YEKELER ile Koşuyolu Yüksek İhtisas Eğitim ve Araştırma Hastanesi Akciğer Nakli Merkezi Sorumlu Uzmanı Doç. Dr. Erdal TAŞÇI üstlendi. Yurt içinden ve yurt dışından birçok konuşmacı, bu çalıştaya katılım sağladı. 306
Bu çalıştayda, Viyana Üniversitesi Akciğer Nakli Merkezi, Türkiye'deki akciğer nakli merkezlerinin performanslarını oldukça başarılı bulmuştur. Ancak, Türkiye'nin nüfusuna göre beklenen yoğunluğa ulaşılamaması önemli bir sorundur. Bu durumun temel nedeni, ülkemiz vatandaşlarının organ bağışına karşı duyarsızlığıdır. Merkezlerin bu konuda yapabilecekleri ise sınırlıdır.
Akciğer nakli cerrahlarının yaptıkları işte en gurur duydukları an, ölümün kıyısından çevirdikleri hastalarla yıllar sonra tekrar bir araya gelebildikleri andır. Tıpkı 2009 yılında gerçekleştirdikleri akciğer nakli operasyonuyla Kamil Hamidullah'ın sağlığına kavuşturmalarının ardından, on yıl sonra tekrar bir araya gelmeleri gibi.
2005 yılında Türkiye ile başlattıkları akciğer nakli programıyla Viyana Üniversitesi, Türk hastalara akciğer nakli ile NEFES olmanın yanı sıra, ekiplerin kurulmasına yardımcı olmak için verdikleri eğitim desteğiyle attıkları adımın 14 yıl sonra geldiği noktadan oldukça umutluydular. Öğrencileri ve Türk cerrahlarıyla gurur duyuyorlardı.
5.32 Dr. Bartley P. Griffith - Hayvandan İnsana Kalp Nakli - Kardiyak Ksenotransplantasyon
2022 yılında, dünyanın ilk başarılı domuzdan insana kalp nakli, 7 Ocak 2022'de Amerikalı cerrah Bartley P. Griffith tarafından 57 yaşındaki David Bennett'a gerçekleştirilmiştir. Bennett, genetiği değiştirilmiş domuz kalbi alan ilk kişi olmuştur. İki ay sonra hayatını kaybetmiş olmasına rağmen, bu ameliyat ksenotransplantasyon tarihinde ileriye doğru atılmış önemli bir adım olarak kabul edilmiştir. 307,308,311 Bilim insanları, organ naklinde yaşanan organ kıtlığı için çözümler aramaya devam etmektedirler. 307,
5.33 İspanya'da Dünyanın ilk Robotik Akciğer Nakli Gerçekleştirildi.
2023 yılında Barselona'daki Vall d'Hebron Hastanesi'nde 2023 yılında, cerrahlar akciğer nakli işlemlerinde "Da Vinci" adlı robotu kullanarak, hastaların daha az acı çekmelerini ve daha hızlı iyileşme süreci yaşamalarını sağlayacaklarını belirtti. Vall d'Hebron'daki Göğüs Cerrahisi ve Akciğer Nakli Departmanı başkanı Albert Jauregui, bu teknolojinin kullanımının yaygınlaşmasını umduklarını ifade etti.
Barselona’daki Vall d’Hebron Hastanesi, 65 yaşındaki pulmoner fibrozis hastası Xavier Llobet Ordoñez'e dünyada ilk kez robotik bir akciğer nakli yapıldığını 17 Nisan 2023 tarihinde duyurdu. Bu ameliyat, göğüs altından küçük bir kesiyle tamamen robot aracılığıyla gerçekleştirildi ve yaklaşık 5 saat sürdü. Akciğer nakli, kaburgalara zarar vermeden ve göğüs kafesinde büyük bir kesi olmadan yapıldı. Bu teknik, ameliyat sonrası yoğun bakım süresini azaltırken solunum rehabilitasyonunu da ilerletmektedir. Xavier, ameliyat sonrası dönemde hiç ağrı hissetmediğini ve sonuçtan çok memnun olduğunu belirtti. Bu robotik ameliyat, uluslararası alanda önemli bir kilometre taşı olarak kabul edilmektedir. 309,310,313
5.34 2024 yılı Türkiye'deki Akciğer Nakli Merkezleri
2024 yılında,
- Dokuz Eylül Üniversitesi Tıp Fakültesi
- İstanbul Üniversitesi, İstanbul Tıp Fakültesi
- Süreyyapaşa Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi
- Ege Üniversitesi Tıp Fakültesi
- Gülhane Askeri Tıp Akademisi,
- Yedikule Göğüs Hastalıkları ve Göğüs Cerrahisi Eğitim ve Araştırma Hastanesi.
- Türkiye Yüksek İhtisas Eğitim ve Araştırma Hastanesi,
- Marmara Üniversitesi Tıp Fakültesi,
- İstanbul Bakırköy Sadi Konuk Eğitim ve Araştırma Hastanesi
- Kartal Koşuyolu Yüksek İhtisas Eğitim ve Araştırma Hastanesi,
- Ankara Ankara Bilkent Şehir Hastanesi
Tehlikenin farkında mısın Türkiye?
Ülkemizi yönetenlerden, mevcut akciğer nakli merkezlerinin desteklenerek güçlendirilmesi ve akciğer nakline daha fazla önem verilmesi talebinde bulunuyoruz. Ayrıca halkımızı organ bağışında bulunmaya davet ediyoruz.
İnsan düşünmeden de edemiyor acaba Dr. Haberal, kendi hastanesini kurmak yerine Hacettepe Üniversitesi'nde kalmış olsaydı, bugünkü başarısını yine elde edebilir miydi?
5.35 Dr. Gültekin Hoş - Kuzey Marmara Organ ve Doku Nakil Bölge Koordinasyon Merkezi Sorumlu Hekimi
2023 yılında, sistem Dr. Gültekin Hoş'u da öğüttü. Kuzey Marmara Organ ve Doku Nakil Bölge Koordinasyon Merkezi'nde Sorumlu Hekim olarak görev yaptığı sürede organ bağışı ve nakli konusunda o kadar etkili oldu ki bu etki, organ bağışı istatistiklerine yansıdı. "Bağışla Türkiyem" adlı platformda organ bağışına gönül veren sivil toplum kuruluşlarını bir araya getirerek organ bağışı konusunda daha güçlü bir ses olunmasına çabaladı. Her gittiği ogranizasyonlarda özellikle akciğer nakliyle kadavradan bağışı ön plana çıkardı.
Not: NTV Haber Melike Şahin ile birlikte bir Gültekin Hoş projesi,
Kendisine minnetle teşekkür ediyoruz.
5.36 Varsayılmış Onam Hakkında Daha Fazla Bilgi İçin Lütfen Aşağıdaki Linke Tıklayınız.
Kavram kargaşasına neden olan OPT-OUT, Opt-out, Opting Out, Organ Bağışında Belçika Modeli, Varsayılan Rıza Sistemi, Varsayılmış Onam Sistemi, Aksi Beyan Edilmedikçe ve Presumed Consent Organ Donation terimlerinin hepsi aynı organ bağışı modeli için kullanılır.
Varsayılmış Onam Sistemi (pahssc.org.tr)
Not: Türkiye'de Akciğer Nakli: Hasta Bakış Açısıyla Gelişim Süreci - 1998-2024 Akciğer Nakli Yolculuğu
Not: Nakil sayıları Sağlık Bakanlığı'nın TDİS KDS, “Türkiye Doku ve Organ Bilgi Sistemi Kamuoyu Bilgilendirme Sayfaları'ndan alınmıştır. 16,321
Son Söz
Umarım birgün Türkiye, bilimle barışır ve araştırmacıların kolayca erişebileceği kaliteli, şeffaf ve doğru istatistiklere sahip olur.
Not: Her hastalık insan hayatında önemlidir, ancak nadir bir hastalığa sahip olmak, çok daha zorlu bir süreci beraberinde getirir. Tıp alanında öncü olan hekimler, özellikle nadir hastalıkların gizemini çözerek bilimin mevcut sınırlarını zorlayarak önemli ilerlemeler kaydetmişlerdir. Bu cesur araştırmacılar, bilinmeyenin karanlık dehlizlerine ışık tutarak, daha önce tanımlanmamış hastalıkların tanı ve tedavisini mümkün kıldıkları için o nadir hastalıklarla mücadele eden birey ve ailelerince büyük bir minnetle anılırlar.
Bilinmeyen bir gerçeği ifade etmek genellikle genel kabul görmüş düşüncelerin dışına çıkmayı, bir meydan okumayı gerektirir ve bazen toplumsal eleştirilere maruz kalmayı da beraberinde getirebilir. Zaman gelir, bir Galileo gibi, Engizisyon Mahkemesi'nde yöneltilen bütün suçlamalara rağmen "Dünya, ne olursa olsun güneşin etrafında dönmeye devam edecek!" diyebilecek cesareti gösterebilmek gerekir. Bunun bedeli, bazen Michael Servetus'in pulmoner dolaşımı keşfettiği için Engizisyon Mahkemesi tarafından sapkınlıkla veya kafirlikle suçlanıp diri diri yakılması gibi ağır olsa bile...
Zamanın ötesindeki cesur bireyler, ilerleyen zamanlarda toplumun bu anlayışa yaklaşmaya başlamasıyla anlaşılacak, takdir edilecek ve emekleri tıbbi bilginin derinliklerine yapılan cesur yolculuklar olarak tarihe geçecektir. Onların yenilikçi fikirleri ve meydan okuyucu duruşları, tıbbi bilimlerde derin izler bırakacak ve toplumun ilerlemesine katkıda bulunacaktır. Tarih boyunca, büyük değişimler ve ilerlemeler genellikle bu tür öncülerin adımlarıyla başlamıştır.
Tıp alanında öncü hekimler, titizlikleri ve derin tıbbi bilgileri ile pek çok hastalığın tanımlanması ve tedavisinde devrim yaratmışlardır. Bu hekimlerin yaptığı keskin gözlemler ve kapsamlı araştırmalar, modern tıbbın temelini oluşturmuş ve günümüzdeki tanı ve tedavi yöntemlerinin gelişimine zemin hazırlamıştır. Onların bu katkıları sayesinde, tıp bilimi sürekli olarak ilerlemekte ve daha önce çözümsüz gibi görünen sağlık sorunlarına çareler sunabilmektedir. Bu öncü ruh, gelecek nesillerin de ilham kaynağı olmaya devam edecektir.
Kaynakça :
- The History of Organ Transplantation - PMC - 2021
- Organ transplantation - Wikipedia
- A Brief History of Corneal Transplanttion: From Ancient to Modern - PMC - 2013.
- Tarihte İlk Organ Nakli Adana'da Yapıldı · Adana Tıp Müzesi - Çoşkun Aral Anlatıyor - 13 Kasım 2022
- A Narrative Review of the History of Skin Grafting in Burn Care - PMC - 2021
- The First Organ and Tissue Transplants - Organ Donation Information in India
- Eduard Konrad Zirm: Notes to Self - PMC
- Kidney transplantation - Wikipedia
- History of osteochondral allograft transplantation
- History of lung transplantation - PMC
- surgeon yurii voronoy (1895-1961) – a pioneer in the history of the clinical transplantology: in memoriam and on the 75th anniversary of the first human kidney allograft: 1572
- Vladimir Demikhov - Wikipedia
- Henri Métras — Wikipédia
- The First Lung Transplant in Man (1963) and the First Heart Transplant in Man (1964)
- Siklosporin - Vikipedi
- Akciğer Transplantasyonu Tarihçesi - Dr. Gül Dabak, Dr. Ömer Şenbaklavacı - ASYOD - Güncel Göğüs Hastalıkları Serisi 2020; 8 (1): 7-19
- Orange Book: Cyclosporine - Approved Drug Products with Therapeutic Equivalence Evaluations (fda.gov)
- Jaques-Louis Reverdin - Wikipedia
- The Enhancement Of Wound Healing With Human Skin Allograft
- Transplantation of the Lung'
- S. L. L. Bigger (1837), An Inquiry into the Possibility of Transplanting the Cornea.
- Corneal Transplantation: The Forgotten Graft - George - 2004
- ANZ Journal of Surgery - 2020
- Lili Elbe - Vikipedi
- Ethical Concerns Haunt Doctor’s Plan to Transplant Uterus in a Trans Woman – The Wire Science
- First Successful Kidney Transplant - June 17, 1950.
- Special Article A Tribute to Jean Hamburger's Contribution to Organ Transplantation
- Historical perspectives of lung transplantation: connecting the dots - PMC
- Degli innesti animali di Giuseppe Baronio
- View of Bone grafting in the pre-antiseptic era (historical review)
- İBRÂHİM b. ABDULLAH - TDV İslâm Ansiklopedisi
- History of Organ and Tissue Transplant
- An Introduction to Transplant Immunology - Michael D. Gautreaux, Ph.D., F(ACHI)
- Chapter 3 Section A-1 Timeline of successful transplants
- Development of tissue bank - PMC - 2012
- An orthopaedic conquest: the first inter-human tissue transplantation | Knee Surgery, Sports Traumatology, Arthroscopy - 2013
- Suggested treatment protocol for improving patency of femoral-infrapopliteal cryopreserved saphenous vein allografts - 2000
- Über die zirkulären Gefäßnähte und Arterienvenen-anastomosen, sowie über die Gefäßtransplantationen | Langenbeck's Archives of Surgery -1911
- Suggested treatment protocol for improving patency of femoral-infrapopliteal cryopreserved saphenous vein allografts - ScienceDirect - 2000
- Mikrobiyoloji - Vikipedi
- Antonie van Leeuwenhoek - Wikipedia
- Timeline of organ transplantation
- Renal osteodystrophy: A historical review of its origins and conceptual evolution
- Traité expérimental et clinique de la régénération des os, et de la production artificielle du tissu osseux, par L. Ollier,.... Partie expérimentale | Gallica
- Sergei Yudin (surgeon) - Wikipedia
- Lamassu - Wikipedia
- A Brief History of Clinical Xenotransplantation - PMC - 2016
- Eighty years after insulin: parallels with modern islet transplantation - PMC
- Xenotransplantation of the Pancreas: A Reality Check of Its Historical Emergence - Cyprian Weaver - Clinmed Journals -2020
- Karl Landsteiner - Wikipedia
- Transplant Timeline – Interstitial Immortality
- The Graft: How a Pioneering Operation Sparked the Modern Age of Organ Transplants
- Serge Voronoff - Wikipedia
- He made a Fortune in the 1920's Transplanting Monkey Testicle Tissue into the Ballsacks of Millionaires
- The Present Position of Testicle Transplantation in Surgical Practice - M. Thorek (1922)
- The Transplantation Of Foreign Tissues - William Charles Brown -1943
- Histoire : Le premier greffé de l'histoire était du Beauvaisis
- [The history of kidney transplantation]
- Kidneys, Twins, and Pathological Optimism: The Story of the First Successful Organ Transplant ‹ Literary Hub
- World's first organ donor dies aged 79 | Organ donation | The Guardian
- A transplant makes history — Harvard Gazette
- The history of organ transplantation - PMC
- The Fight for Life | Harvard Medicine Magazine
- The future of heart valve banking and of homografts: perspective from the Deutsches Herzzentrum Berlin - PMC
- Tissue Engineering of Heart Valves | Circulation
- E. Donnall Thomas | Nobel Prize, Bone Marrow Transplant & Immunotherapy | Britannica
- Edward Donnall Thomas - The Lancet
- Supralethal Whole Body Irradiation And Isologous Marrow Transplantation in Man - 1959
- The American Association of Immunologists - Jean Dausset (aai.org)
- The Limits of Science - Peter Brian Medawar Sayfa 96
- Peter Medawar - Wikipedia
- Azathioprine - Wikipedia
- George H. Hitchings - Wikipedia
- Gertrude B. Elion - Wikipedia
- Homograft Skin for Wound Coverage: A Study in Versatility | JAMA Surgery
- The Early Days of Transplantation - PMC
- Man With 2 Transplants of Kidneys Dies in Boston- The Newyork Times 3 temmuz 1964
- Immunosuppression · Reconstructing Lives · OnView
- Thomas Starzl | Encyclopedia.com
- Human-to-Human Solid Organs’ Transplantation: A Fascinating Tale of Creativity and Determination
- Jean Dausset - Wikipedia
- UMMC marks 50th anniversary of world's first lung transplant - University of Mississippi Medical Center
- The Assassination of Medgar Wiley Evers (1925-1963)
- Research: Volunteers Behind Bars - Time -3 July 1963
- Historical Overview of Transplantation - PMC
- Leo Loeb - Wikipedia
- National Academy of Sciences - Leo Loeb (1869-1959) - A Biographical Memoir by Ernest W. Goodpasture
- The many faces of biological individuality - Thomas Pradeu
- Medgar Evers - Quotes, Death & Facts
- The Assassination of Medgar Evers - The Annals of Thoracic Surgery - 2022
- The Assassination of Medgar Evers - The Annals of Thoracic Surgery
- A History of Organ Transplantation: Ancient Legends to Modern Practice - David Hamilton - 2012
- Lenfosit - Vikipedi
- experimental pathology and the origins of tissue culture: leo loeb's contribution
- The Prehistory of Transplantation: up to the 1950s - GIN
- Transplantation And Individuality - Leo Loeb - 1921
- Hand Transplants Demonstrate the Nervous System’s Amazing Adaptability - Scott H. Frey - 2020
- DEAD MAN'S HAND IS TRANSPLANTED; Ecuador Patient Doing Well —Final Success Unsure - The New York Times.
- 1968 Wereldprimeur longtransplantatie | UGentMemorie
- A right single-lung transplantation performed by Prof. em Dr. Fritz Derom at the University Hospital in Ghent, Belgium on 14th November 1968 in patient Aloïs Vereecken who suffered from end-stage lung fibrosis -ASVIDE
- Richard C. Lillehei - Wikipedia
- JCI - SUPRALETHAL WHOLE BODY IRRADIATION AND ISOLOGOUS MARROW TRANSPLANTATION IN MAN
- Joseph Murray (1919–2012): First transplant surgeon | SMJ
- The Official Dr. Thomas E. Starzl Web Site: Julie Rodriguez
- Louis Washkansky - Wikipedia
- Christiaan Barnard - Wikipedia
- Boyd Rush - Wikipedia
- A Definition of Irreversible Coma: Report of the Ad Hoc Committee of the Harvard Medical School to Examine the Definition of Brain Death | JAMA | JAMA Network
- Report of the ad hoc committee of the Harvard Medical School... : Transplantation
- Intestinal transplantation - Surgical Treatment - NCBI Bookshelf
- Richard Carlton Lillehei: transplant and shock surgical pioneer
- Organ donation - Citizens | FPS Public Health
- İlk nakil kalp 18 saat atmıştı | Ateş Yalazan - Arşiv Balıkçısı Köşe Yazısı - Hürriyet Haberler
- Akıl hastasının böbreğini naklettiler - 2019
- İlk kalp naklinin gerçek öyküsü - Son Dakika Haberleri Milliyet
- Blood Transfusion - Wikipedia
- File:Agote 1a transfusión.jpg - Wikimedia Commons
- Prof. Dr. Mehmet Haberal İlk Böbrek Naklinin 48. Yıldönümünü Hastalarıyla Kutladı - 2023
- Türkiye’de ilk organı o verdi - Son Dakika Flaş Haberler
- Prof. Dr. Mehmet Haberal'ın İlkleri - Prof.Dr. Mehmet Haberal.
- Transplantation and Legislation History in Turkey - Mehmet Haberal -2020
- Sağlıkta Adres Başkent - Sayı 9 - 2012
- 2238 Sayılı Organ Ve Doku Alınması, Saklanması Ve Nakli Hakkında Kanun
- Regulating Organ Transplants and Donation | The Regulatory Review
- Spotlight ULC - Uniform Law Commission
- Legislative Update on the State Adoption of the 1987 Revision to the Uniform Anatomical Gift Act of 1968
- Anatomical Gift - 1968 - Uniform Law Commission
- 50th Anniversary of the Uniform Anatomical Gift Act - Spotlight ULC
- The first successful combined heart–lung transplantation - The Journal of Thoracic and Cardiovascular Surgery
- Cirurgião que fez primeiro transplante de pâncreas no mundo será homenageado nesta sexta-feira, no HUGG — Universidade Federal do Estado do Rio de Janeiro
- Dr. Michael E. DeBakey and Dr. Denton A. Cooley - Heart Surgeons - The New York Times
- (PDF) Michael E. DeBakey and Denton A. Cooley— Mike, the Master Assembler; Denton, the Courageous Fighter: A Personal Overview Unforgettable Past Remembrances in the 1960s
- Minimally-invasive LVAD Implantation: State of the Art - Jan D. Schmitto - 2015
- Willem Johan Kolff - Wikipedia
- Lung transplant 30 years ago opened a door that saved thousands of lives
- History of Lung Transplantation - PMC
- Tribute to Professor Mehmet Haberal - Thomas E. Starzl, MD, PhD
- European Textbook on Kidney Transplantation - 2017
- Çocuklarda Akciğer Transplantasyonu - Doç. Dr. Figen Gülen
- Türkiye'de Akciğer Transplantasyonu Deneyimi - Dr.Gül Dabak - 2012
- Tarihi Perspektifle Solid Organ ve Kompozit Doku Nakillerindeki Gelişmeler - Altınörs N. ve Altınel F. - Akd Tıp D 2022
- T.C İSTANBUL MEDİPOL ÜNİVERSİTESİ SOSYAL BİLİMLER ENSTİTÜSÜ YÜKSEK LİSANS TEZİ TÜRKİYE’DE ORGAN VE DOKU NAKLİ
- Türkiye'nin İlk Akciğer Nakli - Prof. Dr. Cemal Asım Kutlu
- Joseph Igersheimer (1879–1965): a visionary ophthalmologist and his contributions before and after exile - Arın Namal, Arnold Reisman, 2007
- Joseph Igersheimer - Citizendium
- Kornea Nakli. Kornea Nakli ve Göz Bankası Tarihçesi. Kornea Nakli ve Göz Bankasının Türkiyedeki Tarihçesi ve Yasal Düzenlemesi. - PDF Free Download
- Ankara Üniversitesi Tıp Fakültesi Vehbi Koç Göz Hastanesi - VKV
- İstanbul Üniversitesi, akciğer nakil ameliyatında da başarılı
- Hakkında – Göz Hastalıkları Anabilim Dalı
- 1975’ten Günümüze Türkiye’de Böbrek Nakli - Prof. Dr. Mehmet Haberal - 2018
- Organ Nakli Dini Açıdan Uygun Mudur? - Türk Böbrek Vakfı.
- HEART-LIVER TRANSPLANTATION IN A PATIENT WITH FAMILIAL HYPERCHOLESTEROLAEMIA - PMC
- Stormie Jones - Wikipedia
- A brief history of liver transplantation and transplant anesthesia | BMC Anesthesiology
- The biosynthetic pathway of FK506 and its engineering: from past achievements to future prospects - Yeon Hee Ban - 2016
- Akciğer Transplantasyonu Tarihçesi - Gül Dabak - 2013
- Patient Stories: Andrew Whitby – Harefield Hospital Centenary
- Heart-lung transplant man marks 30 years - BBC News
- Longest surviving heart and lung transplant recipient, and great friend of our Charity, Andrew Whitby, dies aged 53
- TÜRK İDARE HUKUKUNDA ZIMNİ RED VE ZIMNİ KABUL MÜESSESELERİ ÜZERİNE DEĞERLENDİRMELER
- Loi sur le prélèvement et la transplantation d'organesBelgique Service Public Federal Justice - Dossier numéro : 1986061337
- Transplantation of Multiple Abdominal Viscera - PMC
- Nobel Prize
- Joseph E Murray, transplant pioneer and Nobel prizewinner, dies at 93 | Boston | The Guardian
- First double-lung transplant recipient dies - PMC
- Ann Harrison (lung transplant recipient) - Wikipedia
- Monday Motivation: The inspirational longest surviving lung transplant patient | Guinness World Records
- World's longest single lung transplant patient Vera Dwyer passes away - Leitrim Live
- Türkiyede Organ Nakli
- Double transplant patient calls for more people to join donor register on 30th anniversary of life-saving operation - Derbyshire Live
- Longest surviving heart-lung-liver transplant patient | Guinness World Records
- Pioneering surgeons recall first triple transplant operation - BBC News
- First heart-lung-liver transplant patient | Guinness World Records
- Mythical transplants: Stories of Selfless Sacrifice — NephJC
- A Chinese physician first recorded the concept of heart transplantation 2400 years ago - Columbia Surgery - 2015
- History Of Transplantation Medicine - E. Matevossian Et Al.- 2011
- Parents lungs give life to daughter - UPI Archives
- Lung Recipient Stacy Sewell Dies at 24 : Quartz Hill: Both parents were donors to the cystic fibrosis victim, who lived her last two years to the fullest.
- John Hunter (surgeon) - Wikipedia
- John Hunter and the Early History of Transplant
- John Hunter and Experimental Surgery
- Bir hekime verilebilecek en büyük ceza...
- Historical Perspective of Transplantation - Page 2
- Tacrolimus - Wikipedia
- FDA - Orange Book - Prograf Tacrolimus
- Contributions to The Study of Maize Deterioration : Biochemical and Toxicological Investigations of Penicillium Puberulum and Penicillium Stoloniferum - 1913
- CellCept (mycophenolate mofetil) FDA Approval History - Drugs.com
- Bartolomeo Gosio - Wikipedia
- Mycophenolic acid - Wikipedia
- Alexander Fleming - Wikipedia
- Anthony Clifford Allison - Wikipedia
- FORTIETH WORLD HEALTH ASSEMBLY GENEVA, 4-15 MAY 1987 WHA40.13 Development of guiding principles for human organ transplants
- Türkiye'de İlk Takipli Ortotopik Kalp Transplantasyonu
- Katalog - Cumhuriyet Gazetesi, 1991 Yılı, 7. Ayı, 23. Günü, 19. Sayfası
- Tam 21 yıldır bir çocuğun akciğerleri ile nefes alıyor! - Son Dakika Haberleri Milliyet
- 72 Yıllık Yaşamda Kurtarılan Binlerce Hayat Prof. Dr. Münci Kalayoğlu - Özlem Ak İkinci - 2009
- History of Immunology - Arthur M. Silverstein - 1985
- Profesör Kalayoğlu: Organ yoksa hayat da yok - Sağlık Haberleri
- Soldier dies after being given cancerous lungs in transplant operation
- Soldier dies after receiving smoker's lungs in transplant - CNN.com
- Transplantee Dies After Getting Smoker's Lungs - CBS Detroit
- The Tricky Ethics of Transplants for Addicts
- Türkiye'de İlk Takipli Ortotopik Kalp Transplantasyonu
- Akciğer naklinde dünya nerede, biz neredeyiz?
- Organ operasyonu - Son Dakika Haberleri
- Mucize kız Fatma - Son Dakika Haberler
- Historical perspectives of lung transplantation: connecting the dots - Panchabhai - Journal of Thoracic Disease
- Akciğer - Vikipedi
- Pulmonary Lobe Homotransplantation in Human Subjects
- Off-Pump Bilateral Lung Transplantation via Median Sternotomy: A Novel Approach With Potential Benefits - Omer Senbaklavaci, MD, FRCS - 2019
- Tütün veya Sağlık. Dr. Remzi Bağ Anadolu Sağlık Merkezi. - PDF Ücretsiz indirin
- Corona Virüsüne Yakalanan Akciğer Nakli Hastası Nasıl İyileşti? - Ngazate - 19.07.2020
- Acıbadem Hayat 2016/1 Sayı: 14
- Ege 'ciğerini' kaybetti! “25 hasta mağdur” - Yenigün Gazetesi
- (PDF) Yedikule Organ Nakli Merkezinin erken dönem akciğer nakli sonuçları: Üç yıllık deneyimimiz Early period lung transplantation results of Yedikule Organ Transplantation Center: our three-year experience
- Türk Toraks Derneği Göğüs Cerrahisi Kursu 15 Ocak ppt indir
- Overview of Pediatric Lung Transplantation
- The history of pediatric heart and lung transplantation
- Dr. Anthony Atala, MD: New body parts – the shape of things to come?.
- Firki Alican - Koca Meşe’nin Gölgesi - 2007
- Bruce Reitz
- Kalp ve akciğeri değişen genç, çifte bayram yaptı - Son Dakika Haberler
- Organ bağışlanırsa yaşama tutunacaklar - Ege Haberleri
- Çocukluk Çağında Kalp ve Akciğer .. - Transplantasyonu: Ulkemizde Ilk Uygulama
- Anthony Atala: at the cutting edge of regenerative surgery - The Lancet
- Anthony Clifford Allison - Wikipedia
- Tony Atala: Artificial Bladder by Krishnendu Saha - 2016
- Organ bağışları için koordinasyon merkezi - 2001
- Ulusal Organ ve Doku Nakli Koordinasyon Merkezi (UKM)
- Current Status of Intestinal Transplantation - PMC
- The Transplanted Organs - Multivisceral & Intestine-Alone - Thomas E, Starzl
- Türki̇ye'de Organ Nakli̇ - Türkiye Organ Nakli Derneği
- Akciğer nakli ile hayata döndü - 2004
- PHA Conference 2012! - A PHA Diary - Rino Aldrighetti
- Greft (cerrahi) - Vikipedi
- Periwinkle Pioneers - Pulmonary Hypertension Association
- Transplant Email Group Committee - Pulmonary Hypertension Association
- Türkiye demografisi - Vikipedi
- Population, total - Austria
- Türkiye Cumhuriyeti Hükümeti ile Avusturya Cumhuriyeti Hükümeti arasında Sosyal Güvenlik hakkındaki Anlaşmanın onaylan
- Prof. Dr. Necip Göksel Kalaycı cinayetini 'tırnak çizgisi' detayı çözdü!
- Çift taraflı ilk akciğer nakli yapıldı
- Trabzonlu Yusuf Cevahir hücresinde ölü bulundu | Trabzon Haber - Haber61.
- Profesörün katiline müebbet hapis - Son Dakika Haberleri İnternet
- Son nefesiyle hayat verdi - 2004
- FOX'tan yeni bir yalan haber skandalı daha! "Kübra'nın masrafları karşılanmadı" haberi yalan çıktı - Son Dakika Haberler
- Akciğer Transplantasyonu Cerrahisi - Cemal Asım Kutlu - 2012
- ORGAN NAKLİ YOLUNDA
- İstanbul Üniversitesi Akciğer Naklinde Başarılı Ameliyatlara İmza Atıyor
- Lung transplantation in Turkey: lessons from surgeons and pulmonologists
- Bir olgu, iki ilk: Türkiye’de ilk başarılı çift akciğer transplantasyonu
- Heart Transplantation in Turkey - Öztekin Oto - 2007
- Ölmeyi bekliyoruz | Yalçın BAYER Köşe Yazısı - Hürriyet Haberler
- Öğretmen parasızlıktan öldü - Yaşam Haberleri
- İSLÂM KONFERANSI TEŞKİLATI
- The History of Renal Transplantation in the Arab World: A View From Saudi Arabia - American Journal of Kidney Diseases
- Organ Donation from an Islamic Perspective - I Will Solicitors
- The outcomes of 80 lung transplants in a single center from Saudi Arabia
- SB. Organ ve Doku Nakli ile Dİyaliz istatistikleri
- Organ nakliyle hayatta kalan şanslı çocuklar - Son Dakika Haberleri İnternet
- Akciğer naklinde de İzmir lider şehir oldu
- Üçüncü ciğer de kurtaramadı - Gündem Haberleri
- Türkiye’de ilk kez aynı anda böbrek ve kalp nakledilen hasta öldü
- Türkiye’nin aynı anda kalp ve böbrek nakli yapılan ilk hastasını koronavirüs öldürdü - 2022
- Organ Kaçakçılığı ve Organ Nakli Turizmi İstanbul Deklarasyonu Önsöz
- Re-examination of the Fatawa on Organ Donation in Light of Current Medical Research
- Dokuz Eylül’ün kalp nakli ruhsatı iptal - Haberler Güncel (Flaş)
- SB. THGM - Organ Nakli Merkezleri Yönergesi 28.05.2008 / 19734
- TC. Resmi Gazete - Organ ve Doku Nakli Hizmetleri Yönetmeliği - 1 Haziran 2000 - Sayı: 24066
- TC. Resmi Gazete - 2005 Mali Yılı Bütçe Uygulama Talimatı - Sıra No:18 - Tedavi Yardımı
- Tc. Resmi Gazete - Yürütme ve İdare Bölümü - 2005 Mali Yılı Bütçe Uygulama Talimatı - Sıra No:4 - Tedavi Yardımı
- Türki̇ye Sağlik Almanak 2002-2019: Türkiye Sağlık Sisteminde Yaşanan Gelişmeler 2002 -2019 - Mehmet Atasever
- TC. Resmi Gazete - Sosyal Güvenli̇k Kurumu Sağlık Uygulama Tebli̇ği̇ - Sut - Sayı: 26532 - 25 Mayıs 2007
- Akciğer nakli bu kez başarılı oldu
- Nakil akciğerle A gribini yendi - Yaşam Haberleri
- Akciğer nakliyle yeniden doğdular - Yaşam Haberleri
- Devlet hastanelerinde ilk akciğer nakli! - Son Dakika Haberler
- SÜREYYAPAŞA'DA AKCİĞER NAKLİ - İstanbul Tabip Odası.
- Türk doktorlar dünyaya öğretti
- ‘Yetim hastalıklar’a tek çatı geliyor
- Akciğer Transplantasyonu Uygulanan Bireyin Hemşirelik Bakımı - Selda Rızalar - Hemşi̇reli̇kte Eği̇ti̇m ve Araştırma Dergisi 2019;16 (2)
- T.C. İSTANBUL ÜNİVERSİTESİ ADLİ TIP ENSTİTÜSÜ SOSYAL BİLİMLER ANABİLİM DALI Danışman: Prof. Dr. İmdat ELMAS BEY
- Oksijeni çantada - Takvim
- Yeni Bir ‘Kalp’ İçin Kimse Yok Mu?
- Ülkemizde akciğer nakli
- Tuğçe, anne ve babasından nakledilen akciğerlerle hayata tutundu - 2012
- FOX'tan yeni bir yalan haber skandalı daha! "Kübra'nın masrafları karşılanmadı" haberi yalan çıktı - Son Dakika Haberler
- TC. Resmi Gazete - Kanun Hükmünde Kararname - Sağlık Bakanlığı ve Bağlı Kuruluşlarının Teşki̇lat Ve Görevleri̇ Hakkında Kanun Hükmünde Kararname - Karar Sayısı: KHK/663 - 2 Kasım 2011 Sayı : 28103
- Sağlık Çalışanları Notlarını Verdi̇ : Kamu Hastane Bi̇rli̇kleri̇ ve CEO'lar Sınıfta Kaldı - Türk Dişhekimleri Birliği - 2013
- MİNİK MİRAÇ'A VİYANA'DA AKCİĞER NAKLİ (ÖZEL HABER) - Hatay Haberleri
- 8 yaşındaki Miraç’ın dramı İhlas Haber Ajansı
- Fulya artık bir melek - Son Dakika Haber (hurriyet.com.tr)
- PAHSSc Dergisi - Nefes - Aralık 2021 Sayı:2
- Akciğer Nakli Merkezi Ekibimiz
- Tartıştığı kızını sokak ortasında bıçakladı - Son Dakika Türkiye Haberleri | NTV Haber
- Yılda 3 nakil yapılmadı diye 5 büyük hastanenin kalbi durdu!
- Ankara Şehir Hastanesinde İlk Akciğer Nakli - 2019
- Erdal Taşçı - Vikipedi
- Transplantation pulmonaire – Greffe cœur-poumons - Hôpital Marie Lannelongue
- Formula 1 efsanesi hayatını kaybetti - Manşet Türkiye
- Doç. Dr. Songül Çuhadaroğlu Büyükkale: 6 Şubat’taki depremde son 100 yılın en büyük felaketiyle karşı karşıyaydık - Kocaeli Gazetesi
- SABAH - 24/06/2004 - 300 bin Euro'luk akciğer nakli için 1 haftası kaldı
- Ege Üniversitesi’nden Bir İlk Daha…
- Ege Üniversite' nde Erişkinlerde İlk Bilateral Akciğer Nakli
- Türkiye'de ilk kez PAH'lı hastaya Akciğer Nakli Yapıldı
- 5. Akciğer Nakli Çalıştayı
- Landmark pig heart transplant was a big leap forward in 2022 | New Scientist
- Bartley P. Griffith, MD | HFSA
- Spanish hospital pioneers new lung transplant approach | Reuters
- Spain sees the world's first lung transplant performed entirely by robot | Euronews
- Man given genetically modified pig heart dies
- A Definition of Irreversible Coma
- Vall d’Hebron achieves the first fully robotic lung
- Differential impact of opt-in, opt-out policies on deceased organ donation rates: a mixed conceptual and empirical study | BMJ Open
- I. Uluslararası Tıp Etiği ve Tıp Hukuku Kongresi Bildiri Kitabı - 2007 - Türkiye’de İlk Böbrek Nakilleri ve Organ Nakillerinde Etik Duyarlılığın Başlaması
- Über die zirkulären Gefäßnähte und Arterienvenen-anastomosen, sowie über die Gefäßtransplantationen | Langenbeck's Archives of Surgery - 1911
- Awa'nın Ünlü Doktoru ∼ Hansaku Yamauchi ∼ 2014
- Organ Bağışında Belçika Modeli Yasa Teklifi - TBMM - 2009
- Akciğer nakli ile ikinci hayat - Yaşam Haberleri Sırada yüzlerce kişi vardı ve bir gün gelen organ bağışı ikinci naklin yapılmasını sağladı
- National data - OPTN
- TTDISKDS KAMU
- Ex Vivo Lung Perfusion: A Review of Current and Future Application in Lung Transplantation - PMC - 2022
- Ex vivo lung perfusion - PMC - 2021
- Ganesha And The Origin Of Organ Transplants
- What is Hinduism, a religion or a way of life ?
- Hinduizm - Vikipedi
- Hinduizm | Hinduizm’in Tarihçesi - Fikir.Gen.Tr
- Dinler Tarihi - Hinduizm’de İnanç Ritüeller Semboller ve Kutsal Mekânlar Sf.85.pdf
- HİNDUİZM (SANATANA DHARMA)
- Ganesha - Wikipedia
- Charles Grant (British East India Company) - Wikipedia
- Lord Ganesha - God of Transplant Surgery
- Onedio - 10 Bin Yıl Önce Yaşanan Bir Nükleer Savaş ve Uçan Garip Cisimlerin Gizemi
- Indus River - Wikipedia
- A Brief History of Xenotransplantation - The Annals of Thoracic Surgery - 2022
- Xenotransplantation on Mount Kalilash - Hektoen International - 2023
- Mahabharata - World History Encyclopedia
- History of xenotransplantation - Deschamps - 2005 - Xenotransplantation - Wiley Online Library
- Evolution of Xenotransplantation as an Alternative to Shortage of Donors in Heart Transplantation - PMC - 2022
- PAHSSc - 1- Vezir İmhotep, Yazılı Tarihte Adı Bilinen İlk Doktor
- Narrative Review of the History of Skin Grafting in Burn Care - 2021 - 3
- Reverdin and Other Methods of Skin-Grafting: Historical: The Boston Medical and Surgical Journal: Vol 161, No 26 -5
- Papyrus Ebers – Universitätsbibliothek Leipzig
- Historical Evolution of Skin Grafting—A Journey through Time
- PAHSSc - 1.4- Sushruta - Rinoplasti
- Principles of Organ Transplantation - M. Wayne Flye - Google Kitaplar - 1989
- Gelungener Versuch einer Nasenbildung aus einem völlig getrennten Hautstück aus dem Beine (pp.569-582). - viaLibri
- 1837_bigger_inquiryIntoThePossibilityOfTransplantingTheCornea_dublinJMedSci_jul_113_408-417.pdf
- Recuerdo histórico de la queratoplastia - 2022
- XXIV Reunion._La queratoplastia - 2018 - Congreso de la Sociedad Española de Oftalmología.pdf
- R. S. Kissam (1844), Ceratoplastics in Man. : Richard Sharp Kissam (1806-1861) : Free Download, Borrow, and Streaming : Internet Archive
- History of free skin grafting. Knowledge of empiricism? - Hendrik Jan Klasen - 1981
- Greffe Épidermique (1869). : Jacques-Louis Reverdin (1842-1929) : Free Download, Borrow, and Streaming : Internet Archive
- Evolution of instruments for harvest of the skin grafts - PMC - 2013
- The Incredible Story of Human Achievement | RF Hospital Blog
- Laboratuvardan Kliniğe Transplantasyon Pratiği - Prof.Dr. M. İzzet Titiz- Doç.Dr. Pınar Ata - 2017 - 539866126.PDF
- Sandimmune (Cyclosporine Injection) Information - Drugs.com
- Tacrolimus oral and injection Uses, Side Effects & Warnings
- Azathioprine Uses, Side Effects & Warnings
- Cellcept: Uses, Dosage & Side Effects - Drugs.com
- FDA Endpoints and Trial Designs to Advance Drug Development in Kidney Transplantation Workshop | November 9, 2023
- The Prehistory of Transplantation: up to the 1950s - GIN
Yazan: Kamil Hamidullah
Oluşturma Tarihi: Kamil Hamidullah / KASIM 2023
Önceki güncelleme: Kamil Hamidullah / OCAK 2025
Son güncelleme: Kamil Hamidullah / MART 2025